- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Toan gây giảm HCO3-/H+ trong dịch ống thận: cơ chế bù trừ của thận
Toan gây giảm HCO3-/H+ trong dịch ống thận: cơ chế bù trừ của thận
Cả nhiễm toan hô hấp và chuyển hóa đều gây giảm tỉ lệ HCO3-/H+ trong dịch ống thận. Như một kết quả, sự quá mức H+ trong ống thận làm giảm tái hấp thu HCO3- và để lại thêm H+ có sẵn để kết hợp với bộ đệm tiết niệu NH4+ và HPO4--.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Cơ chế thận bài tiết H+ và tái hấp thu HCO3-, có thể giải thích cách thận điều hòa pH dịch ngoại bào khi nó biến đổi.
Phương trình Henderson - Hasselbalch, nhiễm toan xảy ra khi tỉ lệ HCO3- /CO2 trong dịch ngoại bào giảm, gây ra giảm pH. Nếu rỉ lệ này giảm do giảm HCO3-, ta có nhiễm toan chuyển hóa. Còn nếu pH giảm bởi tăng PCO2, nhiễm toan là nhiễm toan acid.
Cả nhiễm toan hô hấp và chuyển hóa đều gây giảm tỉ lệ HCO3-/H+ trong dịch ống thận. Như một kết quả, sự quá mức H+ trong ống thận làm giảm tái hấp thu HCO3- và để lại thêm H+ có sẵn để kết hợp với bộ đệm tiết niệu NH4+ và HPO4--. Như vậy, trong nhiễm toan, thận tái hấp thu cả HCO3- lọc trên và từ HCO3- mới thông qua phản ứng của NH4+ và acid chuẩn độ.
Trong nhiễm toan chuyển hóa, sự quá mức H+ so với HCO3- xảy ra trong dịch ống thận chủ yếu do giảm lọc HCO3-. Điều này là do sự giảm nồng độ HCO3- trong dịch ngoại bào.
Trong nhiễm toan hô hấp, sự quá mức H+ trong dịch ống thận chủ yếu vì tăng nồng độ PCO2 dịch ngoại bào, làm kích thích tiết H+.
Trong nhiễm toan mạn, dù do hô hấp hay chuyển hóa, có sự gia tăng sản xuất NH4+, đóng góp tăng bài tiết H+ và tăng HCO3- mới trong dịch ngoại bào. Với nhiễm toan mạn trầm trọng, H+ có thể bài tiết đến 500 mEq/ngày trong nước tiểu, chủ yếu từ NH4+; sự bài tiết này góp phần tới 500 mEq/ngày HCO3- mới vào máu.
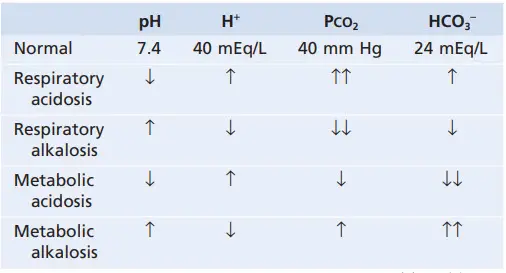
Bảng. Các đặc điểm chính của rối loạn acid - base
Các biến đổi chính được mô tả bằng dấu ↑↑ hoặc↓↓. Lưu ý, các rối loạn acid base hô hấp bắt đầu bằng sự tăng hay giảm PCO2, còn các rối loạn chuyển hóa được bắt đầu bằng sự tăng hay giảm HCO3-.
Như vậy, trong nhiễm toan mạn, sự tăng bài tiết H+ qua ống thận giúp loại bỏ H+ dư thừa và tăng lượng HCO3- trong dịch ngoại bào. Quá trình này làm tăng HCO3- trong hệ đệm bicarbonat, theo phương trình Henderson-Hasselbalch, làm tăng pH ngoại bào và sửa chữa sự nhiễm toan. Nếu nhiễm toan chuyển hóa, sự tăng thông khí làm giảm PCO2 cũng giúp sửa nhiễm toan.
Bảng tóm tắt các đặc tính liên quan đến nhiễm toan hô hấp và chuyển hóa, cũng như nhiễm kiềm hô hấp và chuyển hóa sẽ được đề cập dưới đây. Lưu ý, trong nhiễm toan hô hấp, sự giảm pH, tăng nồng độ H+ dịch ngoại bào, và tăng PCO2 gây nên tình trạng toan. Đáp ứng bù trừ là sự tăng HCO3- huyết tương từ thận. Sự tăng này giúp bù trừ tình trạng tăng PCO2, từ đó đưa pH máu trở lại bình thường.
Trong nhiễm toan chuyển hóa, cũng có sự giảm pH và tăng nồng độ H+ ngoại bào. Tuy vậy, trong trường hợp này, bất thường đầu tiên là sự giảm HCO3-. Cơ chế bù trừ đầu tiên bao gồm tăng thông khí, làm giảm PCO2, và sự bù của thận bằng cách thêm HCO3- mới vào dịch ngoại bào, giúp giảm thiểu sự mất HCO3- ngoại bào.
Điều chỉnh của thận trong nhiễm kiềm - giảm đào thải H+ ở ống thận và tăng hấp thu HCO3-.
Bù trừ trong nhiễm kiềm về cơ bản đối nghịch với trường hợp nhiễm toan. Ở người nhiễm kiềm, tỉ lệ HCO3-/ CO2 ngoại bào tăng lên, dẫn tới pH tăng, thể hiện trong công thức Henderson-Hasselbalch.
Nhiễm kiềm gây tăng tỉ số HCO3-/H+ trong nước tiểu ở ống thận.
Nhiễm kiềm cho dù nguyên nhân là do rối loạn hô hấp hay chuyển hóa đều có tỉ số HCO3-/H+ trong ống thận tăng. Nguyên nhân thực sự gây tăng nồng độ HCO3- là sự không tái hấp thu HCO3- ở ống thận mà đào thải qua nước tiểu. Trong nhiễm kiềm, HCO3- đào thải từ dịch ngoại bào qua thận, có tác dụng tương tự việc tăng giữ H+ ở dịch ngoại bào. Cơ chế này giúp giữ cho Ph trở về giá trị bình thường. Bảng cho thấy tất cả các đặc tính của kiềm hô hấp và kiềm chuyển hóa.Trường hợp nhiễm kiềm hô hấp, có hiện tượng tăng pH ngoại bào và giảm nồng độ H+. Căn nguyên gây nhiễm kiềm là giảm PCO2 và kéo theo giảm tiết H+ ở ống thận. Kết quả là không có đủ H+ trong nước tiểu ở ống thận để phản ứng với HCO3-. Vì vậy, HCO3- sẽ tăng đào thải và giảm tái hấp thu, dẫn tới giảm bù và nhiễm kiềm. Do đó, phản ứng bù trừ cơ bản trong nhiễm kiềm hô hấp là giảm nồng độ HCO3-. Trong nhiễm kiềm chuyển hóa cũng có sự sụt giảm nồng độ H+ và tăng pH. Nguyên nhân gây kiềm hóa lại do tăng nồng độ HCO3- trong dịch ngoại bào. Cơ thể có cơ chế bù trừ bằng cách giảm nhịp thở nhằm tăng PCO2 và đưa pH về giá trị bình thường. Thêm nữa, Nồng độ HCO3- dịch ngoại bào tăng làm giảm vận chuyển HCO3-, dẫn tới tăng tỉ lệ HCO3-/H+ trong nước tiểu ống thận. Nồng độ HCO3- trong nước tiểu ống thận tuy cao nhưng không tái hấp thu được do không có H+ kết hợp. Vì vậy HCO3- sẽ đào thải ra ngoài qua nước tiểu. Trong nhiễm kiềm chuyển hóa, cơ chế bù trừ chính là tăng PCO2 thông qua tăng đào thải HCO3-.
Bài viết cùng chuyên mục
Điều chỉnh trao đổi dịch và cân bằng thẩm thấu dịch trong và ngoài tế bào
Sự trao đổi giữa dịch nội bào và ngoại bào chủ yếu dựa vào chênh lêch áp suất thẩm thấu của những chất tan như Na, K, Cl.
Hội chứng thận hư: mất protein theo nước tiểu và giữ natri
Do nồng độ protein huyết tương giảm, áp suất thẩm thấu keo huyết tương giảm xuống mức thấp. Điều này khiến các mao mạch trên khắp cơ thể lọc một lượng lớn dịch vào các mô khác nhau, do đó gây ra phù nề và giảm thể tích huyết tương.
Ức chế (vô cảm) đau: hệ thống trong não và tủy sống
Mức độ mà con người phản ứng với cơn đau thì vô cùng đa dạng. Đây chủ yếu là kết quả của khả năng tự thân kiểm soát tín hiệu đau trong hệ thần kinh bằng cách hoạt hóa hệ thống ức chế đau, gọi là hệ thống vô cảm (analgesia system).
Nhu cầu Vitamins của cơ thể
Vitamin là một hợp chất hữu cơ với số lượng nhỏ cần thiết cho chuyển hóa bình thường mà cơ thể không tự tổng hợp được, sự thiếu hụt vitamin trong khẩu phần có thể gây ra những rối loạn chuyển hóa nghiêm trọng.
Tổn thương thận cấp: các biến đổi sinh lý
Hầu hết các trường hợp tổn thương thận cấp nghiêm trọng đều xảy ra tình trạng vô niệu hoàn toàn. Bệnh nhân sẽ tử vong trong vòng 8-14 ngày, trừ khi chức năng thận được phục hồi hoặc sử dụng thận nhân tạo.
Suy tim mất bù: những thay đổi huyết động học trong suy tim nặng
Khi phát hiện tình trạng mất bù nghiêm trọng bằng tăng phù, đặc biệt là phù phổi, dẫn đến ran nổ và khó thở. Thiếu điều trị phù hợp trong giai đoạn cấp này có thể dẫn đến tử vong.
Đại cương rối loạn phát triển tổ chức
Mọi sinh vật đều được cấu tạo từ các tế bào, các tế bào họp thành các mô, các mô họp thành các cơ quan như tim, phổi, gan.v.v.
Huyết khối: nguy cơ gây tắc mạch nghiêm trọng
Nguyên nhân tạo nên huyết khối thường là bề mặt nội mô của mạch máu xù xì có thể gây ra bởi xơ vữa động mạch, nhiễm trùng hay chấn thương và tốc độ chảy rất chậm của máu trong lòng mạch.
Shock giảm khối lương tuần hoàn do chấn thương
Nhiều nỗ lực đã được thực hiện để chỉ ra các yếu tố độc hại do các mô bị chấn thương tiết ra là một trong những nguyên nhân gây shock sau chấn thương.
Loạn thị: rối loạn độ hội tụ của mắt
Loạn thị là tình trạng độ hội tụ của mắt bị rối loạn gây nên sự khác nhau về khả năng hội tụ của mắt trên các mặt phẳng vuông góc với nhau.
Phù não do tăng áp lực hoặc tổn thương thành mao mạch
Nguyên nhân thường gặp của phù não là do tăng áp lực trong mao mạch hoặc tổn thương thành mao mạch khiến dịch thấm qua thành mạch. Một nguyên nhân phổ biến là do chấn thương não, tình trạng tổn thương nhu mô não và các mao mạch.
Điều trị shock phản vệ và shock thần kinh: tác dụng của thuốc cường giao cảm
Thuốc cường giao cảm có tác dụng co mạch đối lập với tác dụng giãn mạch của histamine. Do đó, epinephrine, norepinephrine, hoặc các loại thuốc cường giao cảm khác thường là cứu cánh.
Đau đầu nguồn gốc trong sọ: các thể đau đầu trong sọ
Mô não hầu như hoàn toàn không nhạy cảm với đau. Thậm chi khi cắt hoặc khi kích thích điện những vùng nhạy cảm của vỏ não chỉ thỉnh thoảng gây đau.
Đại cương về viêm
Virchow (thế kỷ XIX) đã cho rằng viêm là phản ứng cục bộ, nhưng hiện tại người ta cho rằng viêm là biểu hiện cục bộ của một phản ứng toàn thân.
Bệnh thận: tổn thương thận cấp và bệnh thận mạn
Trong phạm vi 2 phân loại, có rất nhiều các bệnh thận cụ thể có thể ảnh hưởng đến các mạch máu thận, cầu thận, ống thận, kẽ thận, các bộ phận của đường tiết niệu bên ngoài thận bao gồm cả niệu quản và bàng quang.
Shock giảm khối lượng tuần hoàn không phục hồi
Trong tình trạng shock nặng, cuối cùng sẽ đạt đến giai đoạn mà bệnh nhân đó sẽ chết mặc dù liệu pháp điều trị tích cực vẫn có thể đưa cung lượng tim trở lại bình thường trong thời gian ngắn.
Bệnh thận mạn: vòng xoắn bệnh lý dẫn đến bệnh thận giai đoạn cuối
Biện pháp hiệu quả nhất để làm chậm lại quá trình suy giảm chức năng thận này là giảm huyết áp động mạch và giảm áp lực ở cầu thận, đặc biệt bằng việc sử dụng các thuốc như ức chế men chuyển hoặc thuốc ức chế thụ thể angiotensin II.
Bộ đệm Protein: điều chỉnh thăng bằng kiềm toan nội bào
Ngoài nồng độ cao trong tế bào, một yếu tố khác góp phần vào khả năng đệm của protein là pKs của nhiều hệ thống protein khá gần với pH nội bào.
Các chất qua hệ tiết niệu: lọc, tái hấp thu và bài tiết
Một số chất dinh dưỡng nhất định, chẳng hạn như axit amin và glucose, được tái hấp thu hoàn toàn từ ống thận và không xuất hiện trong nước tiểu mặc dù một lượng lớn được lọc bởi mao mạch cầu thận.
Dịch ngoại bào: phân bố dịch giữa khoảng kẽ và mạch máu
Thể tích dịch ngoại bào và thể tích máu thường được kiểm soát đồng thời, nhưng số lượng phân phối dịch giữa kẽ và máu phụ thuộc vào các đặc tính vật lý của tuần hoàn và khoảng kẽ, cũng như động lực của quá trình trao đổi dịch qua các màng mao mạch.
Vận chuyển tích cực qua màng ống thận
Vận chuyển tích cực có thể di chuyển chất tan ngược chiều bậc thang điện hóa và đòi hỏi năng lượng sinh ra từ quá trình chuyển hóa.
Tăng tái hấp thu natri ở ống thận: kích hoạt thần kinh giao cảm
Hoạt hóa hệ thần kinh giao cảm, nếu trầm trọng, có thể gây giảm sự bài tiết natri và nước do co mạch thận, làm giảm mức lọc cầu thận.
Macula Densa natri clorua giảm gây ra sự giãn nở của các tiểu động mạch liên quan và tăng giải phóng Renin
Renin giải phóng từ các tế bào này sau đó có chức năng như một loại enzyme để tăng sự hình thành của angiotensin I, được chuyển thành angiotensin II.
Đa hồng cầu: tăng số lượng hồng cầu và hematocrit
Các nguyên bào không ngừng sản xuất hồng cầu khi đã đủ lượng hồng cầu. Điều này làm cho tăng quá mức sản xuất hồng cầu giống như trong ung thư vú sản xuất dư thừa của một loại tế bào vú nào đó.
Định lượng nồng độ hormone trong máu
Phương pháp rất nhạy đã định lượng các hormone, tiền thân của chúng và sản phẩm chuyển hóa của chúng, bổ sung thêm nhiều phương pháp, như xét nghiệm miễn dịch gắn enzyme.
