- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Cơ chế cô đặc nước tiểu: những thay đổi áp suất thẩm thấu ở các đoạn khác nhau của ống thận
Cơ chế cô đặc nước tiểu: những thay đổi áp suất thẩm thấu ở các đoạn khác nhau của ống thận
Sự giảm cô đặc do urê ít được tái hấp thu vào tủy kẽ từ các ống góp khi nồng độ ADH thấp và thận hình thành một khối lượng lớn nước tiểu pha loãng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Những thay đổi trong thẩm thấu và thể tích của dịch ống thận khi nó đi qua các phần khác nhau của nephron thể hiện trong hình.
Ống lượn gần
Khoảng 65% các chất điện phân đã lọc được tái hấp thu ở ống lượn gần. Tuy vậy, các màng thuộc ống lượn gần có tính thấm cao với nước, do đó bất cứ khi nào các chất tan được tái hấp thu, nước cũng khuếch tán qua màng ống thận bằng cách thẩm thấu. Sự khuếch tán của nước từ bên này sang bên kia biểu mô ống lượn gần được hỗ trợ bởi các kênh nước aquaporin 1 (AQP-1). Vì thế, nồng độ thẩm thấu của dịch còn lại vẫn khoảng như dịch lọc cầu thận-300 mOsm / L.
Nhánh xuống quai Henle
Khi dịch chảy xuống nhánh xuống quai Henle, nước được tái hấp thu vào tủy thận. Đầu dưới nhánh xuống cũng chứa AQP-1 và có tính thấm cao với nước nhưng ít nhiều cũng có tính thấm với natri clorua và urê. Do đó, độ thẩm thấu của dịch chảy qua nhánh xuống dần dần tăng lên cho đến khi nó gần như tương đương với phần xung quanh dịch kẽ, nó khoảng 1200 mOsm/L khi nồng độ ADH trong máu cao.
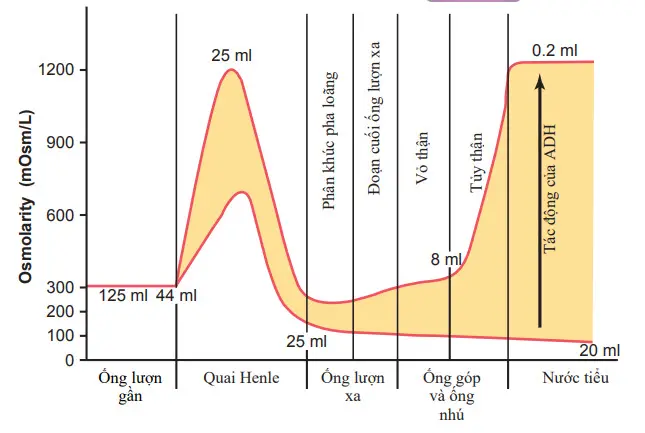
Hình. Thay đổi áp suất thẩm thấu của dịch ống thận khi nó đi qua các phân đoạn ống thận khác nhau trong sự hiện diện của nồng độ cao hormone chống bài niệu (ADH) và trong sự vắng mặt của ADH (giá trị bằng số biểu thị thể tích gần đúng bằng mililit mỗi phút hoặc bằng độ thẩm thấu trong milliosmoles mỗi lít dịch chảy dọc theo các phân đoạn ống thận khác nhau).
Khi nước tiểu pha loãng đã được hình thành, như là kết quả của nồng độ ADH thấp, nồng độ thẩm thấu ở kẽ tủy ít hơn 1200 mOsm / L; do đó, sự thẩm thấu dịch ống thận ở nhánh xuống cũng trở nên ít cô đặc hơn. Sự giảm cô đặc này do một phần trong thực tế là urê ít được tái hấp thu vào tủy kẽ từ các ống góp khi nồng độ ADH thấp và thận hình thành một khối lượng lớn nước tiểu pha loãng.
Phần mỏng nhánh lên quai Henle
Đầu dưới phần mỏng nhánh lên về cơ bản không thấm nước nhưng có tái hấp thu một số natri clorua. Do nồng độ natri clorua cao trong dịch ống thận như là kết quả của việc loại bỏ nước từ nhánh xuống quai Henle, có một số sự khuếch tán thụ động của natri clorua từ đầu dưới phần mỏng nhánh lên vào kẽ tủy. Như vậy, dịch ống thận trở nên loãng hơn bởi natri clorua khuếch tán ra khỏi ống thận và nước vẫn còn trong ống thận.
Một số urê tái hấp thu vào kẽ tủy từ các ống góp cũng khuếch tán vào đầu dưới nhánh lên, do đó đưa urê trở lại vào hệ thống ống thận và giúp ngăn ngừa sự rửa trôi của nó từ tủy thận. Sự tái chế urê này là một cơ chế thêm vào góp phần tạo nên vùng tủy thận ưu trương.
Phần dày nhánh lên quai Henle
Phần dày của nhánh lên quai Henle cũng gần như không thấm nước, nhưng một lượng lớn natri, clorua, kali, và các ion khác được vận chuyển tích cực từ ống thận vào kẽ tủy. Do đó, dịch trong đầu dưới phần dày nhánh lên quai Henle trở nên rất loãng, giảm đến một nồng độ khoảng 100 mOsm / L.
Phần đầu ống lượn xa
Phần đầu ống lượn xa có đặc tính tương tự như phần dày nhánh lên quai Henle, nên sự pha loãng thêm nữa dịch ống thận về khoảng 50 mOsm / L xảy ra như là các chất tan được tái hấp thu trong khi nước vẫn còn trong ống thận.
Phần cuối ống lượn xa và các ống góp vùng vỏ
Trong phần cuối ống lượn xa và các ống góp vùng vỏ, áp suất thẩm thấu của dịch phụ thuộc vào nồng độ ADH. Với nồng độ cao ADH, các ống thận này có tính thấm cao với nước và một lượng đáng kể nước được tái hấp thu. Urê, mặc dù, không thấm qua phần này của nephron, dẫn đến làm tăng nồng độ urê giống như nước được tái hấp thu. Quá trình này cho phép hầu hết urê phân phát cho ống lượn xa và ống góp để đi vào các ống góp vùng tủy trong, từ đó nó cuối cùng được tái hấp thu hoặc được bài tiết trong nước tiểu. Trong sự vắng mặt của ADH, có ít nước được tái hấp thu ở phần cuối ống lượn xa và ống góp vùng vỏ; do đó, độ thẩm thấu sẽ giảm hơn nữa vì tiếp tục sự tái hấp thu tích cực của các ion từ các phân đoạn này.
Các ống góp vùng tủy trong
Nồng độ của dịch trong các ống góp vùng tủy trong cũng phụ thuộc vào (1) ADH và (2) độ thẩm thấu xung quanh vùng tủy kẽ được thành lập bởi cơ chế ngược dòng. Trong sự hiện diện của một lượng lớn ADH, các ống góp này có tính thấm cao với nước, và nước khuếch tán từ ống thận vào dịch kẽ cho đến khi cân bằng thẩm thấu đạt được, với dịch ống thận về nồng độ tương tự như vùng kẽ tủy thận (1200-1400 mOsm /L).
Như vậy, một khối lượng nhỏ nước tiểu cô đặc được sản xuất khi nồng độ ADH cao. Bởi vì sự tái hấp thu nước làm tăng nồng độ urê trong dịch ống thận và bởi vì các ống góp vùng tủy trong có “người” vận chuyển urê riêng, điều đó tạo thuận lợi lớn cho sự khuếch tán, nồng độ cao urê trong các ống góp khuếch tán ra khỏi ống thận lumen vào kẽ tủy. Sự tái hấp thu này của urê vào trong tủy thận góp phần tạo nên nồng độ ưu trương của vùng kẽ tủy và khả năng cô đặc cao của thận.
Một số điểm quan trọng được xét đến có thể không rõ ràng từ cuộc thảo luận này. Thứ nhất, mặc dù natri clorua là một trong những chất hoà tan chủ yếu góp phần tạo nên vùng tủy kẽ ưu trương, thận có thể, khi cần thiết, thải ra nước tiểu cô đặc cao có chứa ít natri clorua. Nồng độ ưu trương của nước tiểu trong những trường hợp này là do nồng độ cao của các chất hòa tan khác, đặc biệt là các sản phẩm chất thải như urê. Một điều kiện để xảy ra điều này là sự mất nước kèm theo lượng natri vào thấp. Lượng natri vào thấp kích thích sự hình thành của hormone angiotensin II và aldosteron, chúng cùng nhau gây nên sự tái hấp thu háo hức natri từ các ống thận trong khi để lại urê và các chất hoà tan khác để duy trì nước tiểu đậm đặc cao. Thứ hai, một lượng lớn nước tiểu pha loãng có thể được bài xuất mà không làm tăng sự bài xuất natri. Chiến công này được thực hiện bằng cách giảm sự bài tiết ADH, từ đó làm giảm sự tái hấp thu nước ở các phân đoạn ống lượn xa mà không làm thay đổi đáng kể sự tái hấp thu Na.
Cuối cùng, có một thể tích nước tiểu bắt buộc được quyết định bởi khả năng cô đặc tối đa của thận và một lượng chất tan phải được thải ra ngoài. Vì thế, nếu một lượng lớn chất tan được thải ra, chúng phải được kèm theo một lượng nước tối thiểu cần thiết để đào thải chúng. Ví dụ, nếu 600 milliosmoles chất tan được đào thải mỗi ngày, điều này đòi hỏi phải có ít nhất 0,5 lít nước tiểu nếu khả năng cô đặc nước tiểu tối đa là 1200 mOsm / L.
Định lượng sự cô đặc nước tiểu thận và sự pha loãng nước tự do và độ thanh thải
Quá trình cô đặc hoặc pha loãng nước tiểu đòi hỏi thận bài xuất nước và các chất hoà tan một cách độc lập. Khi nước tiểu được pha loãng, nước được bài xuất dư thừa so với các chất hòa tan. Ngược lại, khi nước tiểu được cô đặc, các chất hoà tan được bài xuất dư thừa so với nước.
Tổng độ thanh thải các chất hòa tan trong máu có thể được thể hiện như nồng độ thanh thải (Cosm); đây là thể tích huyết tương được làm sạch các chất hòa tan mỗi phút, trong cùng một cách đó thì độ thanh thải của một chất đơn lẻ được tính toán:
Cosm = (Uosm x V)/Posm
Uosm là áp suất thẩm thấu nước tiểu, V là tốc độ dòng chảy nước tiểu, và Posm là áp suất thẩm thấu huyết tương.
Ví dụ, nếu áp suất thẩm thấu huyết tương là 300 mOsm/L, áp suất thẩm thấu nước tiểu là 600 mOsm/L, và tốc độ dòng chảy nước tiểu là 1ml/phút (0,001 L/phút), tốc độ bài xuất osmolar là 0,6mOsm/phút (600mOsm/L x 0,001 L/phút) và độ thanh thải thẩm thấu là 0,6 mOsm/phút chia cho 300mOsm/L, hay 0,002 L/phút (2,0 ml/phút). Điều này có nghĩa là 2 ml huyết tương được làm sạch chất tan mỗi phút.
Mức độ liên quan giữa các chất tan và nước được đào thải có thể được đánh giá bằng việc sử dụng khái niệm “ độ thanh thải nước tự do”
Độ thanh thải nước tự do (CH2O) được tính bằng sự chênh lệch giữa sự đào thải nước (tốc độ dòng chảy nước tiểu) và độ thanh thải thẩm thấu:
CH2O = V – Cosm = V - (Uosm x V)/Posm
Như vậy, mức độ của độ thanh thải nước tự do tượng trưng cho mức độ của chất tan-nước tự do được bài xuất qua thận. Khi độ thanh thải nước tự do là dương tính, nước dư thừa được đào thải qua thận; khi độ thanh thải nước tự do là âm tính, các chất tan dư thừa được loại bỏ khỏi máu bởi thận và nước được bảo toàn.
Sử dụng ví dụ đã thảo luận trước đó, nếu tốc độ dòng chảy nước tiểu là 1 ml / phút và độ thanh thải thẩm thấu là 2 ml / phút, độ thanh thải nước tự do sẽ là -1 ml / phút.
Điều này có nghĩa rằng thay vì nước tiếp tục được loại bỏ khỏi thận vượt quá các chất hòa tan, thận đang thực sự đưa nước trở lại vào hệ thống tuần hoàn, giống như xảy ra trong tình trạng thiếu nước. Vì vậy, bất cứ khi nào độ thẩm thấu nước tiểu lớn hơn độ thẩm thấu huyết tương, độ thanh thải nước tự do là âm tính, cho thấy sự bảo toàn nước.
Khi thận đang hình thành một nước tiểu pha loãng (ví dụ, độ thẩm thấu nước tiểu thấp hơn độ thẩm thấu huyết tương), độ thanh thải nước tự do sẽ là một giá trị dương tính, biểu thị rằng nước đang bị loại bỏ khỏi huyết tương qua thận vượt quá các chất tan. Như vậy, nước giải phóng của các chất hòa tan, được gọi là “nước tự do”, đang bị mất đi khỏi cơ thể và huyết tương đang được cô đặc khi độ thanh thải nươc tự do là dương tính.
Sự rối loạn của khả năng cô đặc nước tiểu
Sự suy giảm trong khả năng của thận để cô đặc hoặc pha loãng nước tiểu một cách thích hợp có thể xảy ra với một hoặc nhiều hơn của các bất thường sau đây:
1. Sự bài tiết không thích hợp của ADH. Hoặc quá nhiều hoặc quá ít sự bài tiết ADH dẫn đến sự bài xuất nước bất thường bởi thận.
2. Sự suy giảm của cơ chế ngược dòng. Một vùng kẽ tủy ưu trương là cần thiết cho khả năng cô đặc nước tiểu tối đa. Bất kể sự có mặt ADH nhiều như thế nào, sự cô đặc nước tiểu tối đa bị giới hạn bởi mức độ ưu trương của vùng kẽ tủy.
3. Sự bất lực của ống lượn xa, ống nhú, và các ống góp để đáp ứng với ADH.
Sự suy giảm sản xuất ADH: bệnh đái tháo nhạt “trung ương”
Một sự bất lực trong sản xuất hoặc giải phóng ADH từ tuyến yên sau có thể được gây ra bởi các chấn thương đầu hoặc các nhiễm trùng hoặc nó có thể là bẩm sinh.
Bởi vì các phân đoạn ống thận xa không thể tái hấp thu nước trong sự vắng mặt của ADH, tình trạng này, được gọi là bệnh đái tháo nhạt “trung ương”, kết quả là sự hình thành một khối lượng lớn nước tiểu pha loãng với lượng nước tiểu có thể vượt quá 15 L/ngày. Các cơ chế khát, sẽ được thảo luận sau trong chương này, được kích hoạt khi quá nhiều nước mất khỏi cơ thể; do đó, chừng nào mà người uống đủ nước, sự suy giảm lớn nước trong dịch cơ thể không xảy ra. Các bất thường chủ yếu quan sát được trên lâm sàng ở người bị tình trạng này là có khối lượng lớn nước tiểu pha loãng. Tuy nhiên, nếu lượng nước vào bị hạn chế, giống như có thể xảy ra trong một môi trường bệnh viện khilượng dịch vào bị hạn chế hoặc bệnh nhânbấttỉnh (vídụ,vì một chấn thương ở đầu), sự mất nước nặng có thể xảy ra nhanh chóng.
Việc điều trị cho bệnh đái tháo nhạt trung ương là sự quản lý của một chất tổng hợp tương tự ADH, desmopressin, mà hoạt động chọn lọc trên V2 receptors để làm tăng tính thấm nước ở phần cuối ống lượn xa và ống góp. Desmopressin có thể được dùng bằng đường tiêm, như một thuốc xịt mũi, hoặc bằng đường miệng, và nó nhanh chóng phục hồi lại lượng nước tiểu về bình thường.
Sự bất lực của thận trong đáp ứng vớiADH: bệnh đái tháo nhạt “tại nephron”. Trong một số trường hợp, nồng độ bình thường hoặc cao của ADH có mặt nhưng các phân đoạn ống thận không thể đáp ứng một cách thích hợp. Tình trạng này được gọi là bệnh đái tháo nhạt “tại nephron” vì sự bất thường cư trú trong thận. Sự bất thường này có thể là do hoặc sự thất bại của cơ chế ngược dòng để hình thành một vùng tủy kẽ ưu trương hoặc sự thất bại của các ống lượn xa và các ống nhú và các ống góp trong đáp ứng với ADH. Trong cả hai trường hợp, một khối lượng lớn nước tiểu pha loãng được hình thành, chúng có xu hướng gây ra mất nước trừ khi lượng dịch vào được tăng lên cùng số lượng khối lượng nước tiểu tăng lên.
Nhiều loại bệnh thận có thể làm suy giảm cơ chế cô đặc, đặc biệt là những người có tổn thương tủy thận. Cũng thế, sự suy giảm chức năng của quai Henle, giống như xảy ra với các thuốc lợi tiểu là ức chế sự tái hấp thu chất điện phân ở phân khúc này, chẳng hạn như furosemide, có thể làm tổn hại khả năng cô đặc nước tiểu. thuốc Hơn nữa, một số loại thuốc chẳng hạn như lithium (được sử dụng để điều trị các rối loạn hưng trầm cảm) và tetracyclines (được sử dụng như thuốc kháng sinh) có thể làm giảm khả năng của các phân đoạn nephron xa trong đáp ứng với ADH.
Bệnh đái tháo nhạt tại nephron có thể được phân biệt với bệnh đái tháo nhạt trung ương bởi sự quản lý của desmopressin, chất tổng hợp tương tự ADH. Sự thiếu trong sự suy giảm nhanh chóng khối lượng nước tiểu và trong sự tăng độ thẩm thấu nước tiểu trong vòng 2 giờ sau khi tiêm desmopressin là có tính gợi ý mạnh đến bệnh đái tháo nhạt tại nephron. Việc điều trị cho bệnh đái tháo nhạt tại nephron là để sửa chữa, nếu có thể, các rối loạn thận tiềm ẩn. Sự tăng natri máu cũng có thể làm loãng đi bởi một chế độ ăn ít natri và sự quản lý của một thuốc lợi tiểu giúp làm tăng sự bài xuất natri thận, chẳng hạn như một thuốc lợi tiểu thiazide.
Bài viết cùng chuyên mục
Dịch trong khoang màng phổi: áp lực âm giữ cho phổi nở và lượng dịch màng phổi
Khi dịch nhiều hơn đủ để bắt đầu chảy trong khoang màng phổi thì các dịch dư thừa bị bơm đi bằng cách mở trực tiếp mạch bạch huyết từ khoang màng phổi vào trung thất, trên bề mặt cơ hoành và xung quanh màng phổi thành.
Sinh lý bệnh hội chứng thượng thận sinh dục
Trong hội chứng sinh dục thượng thận, sự bài tiết 17 ketosteroids trong nước tiểu có thể lên tới 10 đến 15 lần so với bình thường, nó có thể được sử dụng trong chẩn đoán bệnh.
Phù não do tăng áp lực hoặc tổn thương thành mao mạch
Nguyên nhân thường gặp của phù não là do tăng áp lực trong mao mạch hoặc tổn thương thành mao mạch khiến dịch thấm qua thành mạch. Một nguyên nhân phổ biến là do chấn thương não, tình trạng tổn thương nhu mô não và các mao mạch.
Hormon chống bài niệu kiểm soát sự cô đặc nước tiểu
Khi độ thẩm thấu của các dịch cơ thể tăng trên bình thường, thùy sau tuyến yên tiết ra nhiều hơn ADH, điều đó làm tăng tính thấm nước của các ống lượn xa và ống góp.
Sốc do tim: suy tim giảm cung lượng tim
Hội chứng sốc tuần hoàn do tim bơm không đủ máu được gọi là sốc do tim. Một khi sốc do tim tiến triển, tỉ lệ sống sót thường nhỏ hơn 30% ngay cả khi có cấp cứu nhanh chóng.
Tăng nồng độ H+: làm tăng thông khí phế nang
Kiểm soát hô hấp không thể đưa nồng độ H+ hoàn toàn về bình thường trong trường hợp có một nguyên nhân mất cân bằng ngoài hệ hô hấp ảnh hưởng đến pH.
Rối loạn thân nhiệt
Giảm thân nhiệt bệnh lý có thể xảy ra trong các trường hợp bệnh lý có rối loạn chuyển hóa trầm trọng như: xơ gan, tiểu đường, suy dinh dưỡng, shock
Chống đông: những chất dùng trong lâm sàng
Trong một số trường hợp cần kìm hãm quá trình đông máu. Có nhiều chất có tác dụng chống đông trong đó hay dùng nhất là heparin và coumarin.
Bệnh thận mạn: vòng xoắn bệnh lý dẫn đến bệnh thận giai đoạn cuối
Biện pháp hiệu quả nhất để làm chậm lại quá trình suy giảm chức năng thận này là giảm huyết áp động mạch và giảm áp lực ở cầu thận, đặc biệt bằng việc sử dụng các thuốc như ức chế men chuyển hoặc thuốc ức chế thụ thể angiotensin II.
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Đại cương sinh lý bệnh lão hóa
Tăng nhạy cảm với bệnh tật, tăng nguy cơ tử vong: hầu hết cơ thể già mang một hoặc nhiều bệnh và có tỷ lệ tử vong cao nhất so với mọi giai đoạn phát triển trước đó.
Bệnh van hai lá: huyết động học trong hẹp và hở van
Khi áp lực tâm nhĩ trái tăng lên, máu bắt đầu dồn lên phổi, cuối cùng trở lại động mạch phổi. Ngoài ra, phù nề phổi ngay từ đầu gây co thắt tiểu động mạch phổi.
Rối loạn cân bằng glucose máu
Trong đói dài ngày, giảm glucose máu có biểu hiện lâm sàng trung bình sau khoảng 50 ngày (đối với người khỏe mạnh) do kiệt cơ chất cần cho sinh đường mới.
Đại cương về điều hoà thân nhiệt
Bình thường có sự cân bằng giữa hai quá trình sinh nhiệt và thải nhiệt, để giữ cân bằng phải có sự tham gia của hệ thần kinh trung ương, đó là trung tâm điều nhiệt.
Shock: tiến triển và thoái triển của shock giảm khối lượng tuần hoàn
Nếu shock không đủ nghiêm trọng để chính nó gây ra sự tiến triển, cuối cùng sẽ hồi phục, nghĩa là các phản xạ giao cảm và các yếu tố khác đã bù đủ để ngăn chặn tuần hoàn suy giảm thêm.
Hệ thống đệm amoniac: bài tiết H + dư thừa và tạo HCO3 mới
Đệm amoniac (NH3) bài tiết ion hydro trong ống góp. Amoniac khuếch tán vào lòng ống, tại đây nó phản ứng với H + được tiết ra) để tạo thành NH4 +, sau đó được thải ra ngoài.
Định nghĩa bệnh nguyên
Về lý luận, nó thể hiện rõ lập trường duy tâm hay duy vật. Về thực hành, nó quyết định kết quả của công tác phòng bệnh và điều trị bệnh.
Hấp thụ và bài tiết natri: được cân bằng trong trạng thái ổn định
Nếu rối loạn chức năng thận không quá nghiêm trọng, có thể đạt được cân bằng natri chủ yếu bằng cách điều chỉnh nội thận với những thay đổi tối thiểu về thể tích dịch ngoại bào hoặc các điều chỉnh toàn thân khác.
Hệ thống mono đại thực bào/ hệ thống võng nội mô
Tổ hợp toàn bộ bạch cầu mono, đại thực bào di động, đại thực bào mô cố định, và một vài tế bào nội mô chuyên biệt trong tủy xương, lách, và hạch lympho được gọi là hệ thống võng nội mô.
Khuếch tán của màng hô hấp: công xuất khuếch tán O2 và CO2 và tỷ lệ thông khí tưới máu
Một số vùng của phổi có sự lưu thông khí nhưng không có sự lưu thông máu và ngược lại. Chỉ cần 1 trong các điều kiện đó, trao đổi khí qua màng hô hấp khó khăn nghiêm trọng và người đó có thể suy hô hấp nặng.
Tái hấp thu và bài tiết của thận: tính từ sự thanh thải
Nếu lưu lượng thải một chất lớn hơn lưu lượng lọc chất đó, khi đó, lưu lượng bài tiết sẽ là tổng của lưu lượng lọc và bài tiết của ống thận.
Hệ thống Opiate của não: Endorphins và Enkephalins
Hệ thống opiate của não vẫn chưa được hiểu biết thấu đáo, hoạt động của hệ thống vô cảm thông qua tín hiệu thần kinh vào chất xám quanh cống não và vùng quanh não thất.
Cơ chế sự điều tiết của mắt: cơ chế quang học của mắt
Sự co một trong hai loại cơ thể mi này đều làm giảm độ căng của dây treo, giảm lực kéo dây treo tác dụng vào bao thấu kính và làm thấu kính trở thành hình cầu - như trạng thái tự nhiên của bao xơ đàn hồi.
Sinh lý bệnh của shock tim
Shock thường do cung lượng tim không đủ. Do đó, bất kỳ tình trạng nào làm giảm cung lượng tim dưới mức bình thường đều có thể dẫn đến shock tim.
Bài giảng rối loạn chuyển hóa protid
Giảm protid huyết tương phản ánh tình trạng giảm khối lượng protid của cơ thể, một gam protid huyết tương đại diện cho 30 gam protid của cơ thể.
