- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Bệnh thận mạn: vòng xoắn bệnh lý dẫn đến bệnh thận giai đoạn cuối
Bệnh thận mạn: vòng xoắn bệnh lý dẫn đến bệnh thận giai đoạn cuối
Biện pháp hiệu quả nhất để làm chậm lại quá trình suy giảm chức năng thận này là giảm huyết áp động mạch và giảm áp lực ở cầu thận, đặc biệt bằng việc sử dụng các thuốc như ức chế men chuyển hoặc thuốc ức chế thụ thể angiotensin II.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Trong một số trường hợp, từ tổn thương thận ban đầu sẽ dẫn đến suy giảm dần chức năng thận và mất dần các nephron cho đến giai đoạn phải lọc máu hoặc ghép thận để tồn tại. Tình trạng đó được gọi là bệnh thận mạn giai đoạn cuối (ESRD).
Các nghiên cứu thí nghiệm trên động vật cho thấy khi cắt bỏ 1 phần lớn thận ban đầu sẽ dẫn đến những thay đổi thích nghi trên các nephron còn lại bao gồm: tăng lượng máu tới thận, tăng mức lọc cầu thận (GFR) và tăng đào thải nước tiểu trên các nephron còn lại. Cơ chế chính xác gây ra các thay đổi này còn chưa rõ song chủ yếu có liên quan đến phì đại (tăng trưởng các cấu trúc khác nhau của các nephron còn lại) cũng như những thay đổi chức năng làm giảm sức cản mạch máu và giảm tái hấp thu của các nephron còn sót lại.
Những thay đổi mang tính thích nghi này cho phép cơ thể có thể đào thải lượng nước tiểu và các chất hòa tan như bình thường ngay cả khi số lượng nephron giảm xuống còn 20-25% bình thường. Trong khoảng 1 vài năm, những thay đổi thích nghi của thận sẽ dẫn đến tổn thương các nephron còn lại, đặc biệt là phần cầu thận của các nephron.
Bảng. Một số nguyên nhân dẫn đến bệnh thận mạn
* Rối loạn chuyển hóa
Đái tháo đường
Béo phì
* Rối loạn chuyển hóa mỡ
* Tăng huyết áp
* Bệnh mạch máu thận
Xơ vữa động mạch
Xơ thận - tăng huyết áp
* Bệnh tự miễn
Viêm cầu thận
Viêm đa động mạch nút
Lupus ban đỏ
* Nhiễm khuẩn
Viêm thận bể thận
Lao
* Tổn thương ống thận
Nhiễm độc thận (thuốc giảm đau, các kim loại nặng )
* Tắc nghẽn đường tiểu
Sỏi thận
Phì đại tiền liệt tuyến
Co thắt niệu đạo
* Rối loạn bẩm sinh
Bệnh thận đa nang
Giảm nhu mô thận bẩm sinh (thiểu sản thận).
Nguyên nhân của các tổn thương thứ phát này còn chưa được hiểu đầy đủ, song 1 số nhà nghiên cứu cho rằng nó liên quan 1 phần đến sự tăng áp lực hay căng giãn quá mức của các cầu thận còn lại, điều này là hậu quả của việc giãn mạch chức năng hay tăng lượng máu qua thận. Sự tăng mạn tính áp lực ở các tiểu động mạch và cầu thận được cho là nguyên nhân làm tổn thương và xơ cứng các mạch máu (thay thế mô bình thường bằng mô liên kết). Các tổn thương xơ này có thể dẫn đến bít tắc cầu thận, từ đó làm suy giảm chức năng thận và tiếp tục dẫn đến các thay đổi thích nghi của các nephron còn lại, quá trình này cứ lặp đi lặp lại tạo thành một vòng xoắn bệnh lý tiến triển chậm và cuối cùng kết thúc bằng bệnh thận mạn giai đoạn cuối-ESRD. Biện pháp hiệu quả nhất để làm chậm lại quá trình suy giảm chức năng thận này là giảm huyết áp động mạch và giảm áp lực ở cầu thận, đặc biệt bằng việc sử dụng các thuốc như ức chế men chuyển hoặc thuốc ức chế thụ thể angiotensin II.
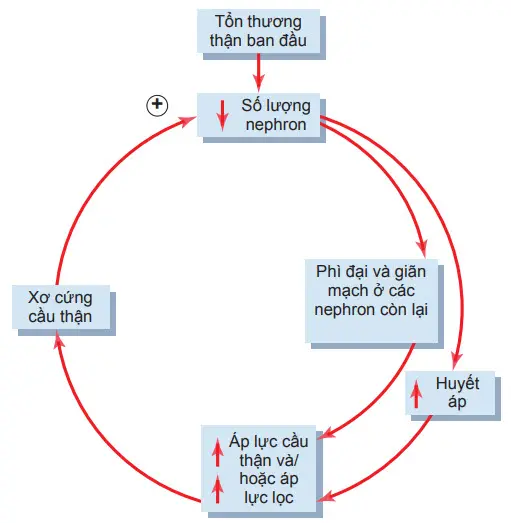
Sơ đồ . Vòng xoắn bệnh lý xảy ra trên tổn thương thận ban đầu. Tổn thương làm giảm số lượng nephron có thể làm tăng áp lực và lượng máu đến các mao mạch cầu thận còn lại, điều này có thể gây tổn thương các mao mạch “bình thường”, gây xơ cứng mạch tăng dần và cuối cùng mất không hồi phục các cầu thận.
Bảng. Các nguyên nhân thường gặp dẫn đến bệnh thận mạn
|
Nguyên nhân |
Tổng số bệnh nhân bị ESRD (%) |
|
Đái tháo đường |
45 |
|
Tăng huyết áp |
27 |
|
Viêm cầu thận |
8 |
|
Bệnh thận đa nang |
2 |
|
Khác / không xác định |
18 |
Bảng liệt kê các nguyên nhân hay gặp nhất dẫn tới bệnh thận mạn giai đoạn cuối. Đầu những năm 1980, viêm cầu thận được cho là nguyên nhân quan trọng nhất dẫn bệnh thận mạn giai đoạn cuối. Trong những năm gần đây, đái tháo đường và tăng huyết áp được công nhận là 2 nguyên nhân hàng đầu dẫn đến bệnh thận mạn giai đoạn cuối, chiếm tổng cộng 70% số bệnh nhân bệnh thận mạn giai đoạn cuối.
Tăng cân (béo phì) là yếu tố nguy cơ quan trọng nhất đối với 2 nguyên nhân chính của bệnh thận mạn giai đoạn cuối - đái tháo đường và tăng huyết áp. Đái tháo đường type II có mối liên quan chặt chẽ với bệnh béo phì (chiếm hơn 90% tất cả các trường hợp đái tháo đường). Tăng cân cũng là một nguyên nhân lớn dẫn đến tăng huyết áp, chiếm khoảng 65-75% các yếu tố nguy cơ dẫn đến tăng huyết áp ở người trưởng thành.
Ngoài việc gây tổn thương thận qua bệnh tiểu đường và tăng huyết áp, béo phì còn góp phần làm xấu đi chức năng thận trên bệnh nhân đã có bệnh thận nền ban đầu.
Bài viết cùng chuyên mục
Bài tiết nước tiểu cô đặc: nồng độ ADH cao và áp suất thẩm thấu cao vùng tủy thận
Các ống góp xung quanh kẽ tủy thận thường có áp suất thẩm thấu cao, vì vậy khi nồng độ ADH cao, nước di chuyển qua màng tế bào ống thận bằng cách thẩm thấu vào kẽ thận.
Sốc do tim: suy tim giảm cung lượng tim
Hội chứng sốc tuần hoàn do tim bơm không đủ máu được gọi là sốc do tim. Một khi sốc do tim tiến triển, tỉ lệ sống sót thường nhỏ hơn 30% ngay cả khi có cấp cứu nhanh chóng.
Tổn thương thận cấp sau thận: nguyên nhân do các bất thường đường tiết niệu dưới
Một số nguyên nhân gây ra tổn thương thận cấp sau thận bao gồm tắc nghẽn cả 2 bên niệu quản hoặc bể thận do sỏi lớn hoặc cục máu động, tắc nghẽn bàng quang, và tắc nghẽn niệu đạo.
Nhu cầu Vitamins của cơ thể
Vitamin là một hợp chất hữu cơ với số lượng nhỏ cần thiết cho chuyển hóa bình thường mà cơ thể không tự tổng hợp được, sự thiếu hụt vitamin trong khẩu phần có thể gây ra những rối loạn chuyển hóa nghiêm trọng.
Các yếu tố ngăn ngừa tình trạng phù
Khi áp lực gian bào lớn hơn 0 thì chỉ cần một sự thay đổi nhỏ áp lực cũng sẽ gây nên sự thay đổi thể tích lớn.
Định nghĩa bệnh sinh
Trong điều trị học, nếu biết được nguyên nhân để điều trị là tốt nhất nhưng nếu không biết được nguyên nhân thì điều trị theo cơ chế bệnh sinh.
Tổn thương thận cấp: nguyên nhân gây tổn thương
Nguyên nhân dẫn đến tổn thương thận cấp (AKI) có thể chia thành 3 nguyên nhân chính là tổn thương thận cấp trước thận, tổn thương thận cấp tại thận, và tổn thương thận cấp sau thận.
Miễn dịch thu được (thích ứng): đề kháng của cơ thể trong nhiễm khuẩn
Miễn dịch thu được là do một hệ thống miễn dịch đặc biệt hình thành kháng thể và hoặc hoạt hóa tế bào lympho tấn công và tiêu diệt các vi sinh vật xâm lấn cụ thể hoặc độc tố.
Sinh lý bệnh viêm mạn
Viêm mạn theo sau viêm cấp do đáp ứng viêm không thành công, ví dụ còn tồn tại VK hay dị vật trong vết thương làm cho phản ứng viêm kéo dài.
Điều chỉnh bài tiết phốt phát của thận
Những thay đổi về khả năng tái hấp thu phosphat ở ống thận cũng có thể xảy ra trong các điều kiện khác nhau và ảnh hưởng đến sự bài tiết phosphat.
Tế bào lympho T và B kích hoạt miễn dịch trung gian tế bào và miễn dịch dịch thể
Mặc dù tất cả các tế bào bạch huyết trong cơ thể có nguồn gốc từ tế bào gốc tế bào tiền lympho của phôi thai, các tế bào gốc có khả năng hình thành trực tiếp hoặc hoạt hóa tế bào lympho T hoặc các kháng thể.
Shock: tiến triển và thoái triển của shock giảm khối lượng tuần hoàn
Nếu shock không đủ nghiêm trọng để chính nó gây ra sự tiến triển, cuối cùng sẽ hồi phục, nghĩa là các phản xạ giao cảm và các yếu tố khác đã bù đủ để ngăn chặn tuần hoàn suy giảm thêm.
Bạch cầu ưa acid (bạch cầu ái toan): chống lại nhiễm kí sinh trùng và dị ứng
Bạch cầu ái toan cũng có xu hướng đặc biệt tập trung nhiều trong các mô có phản ứng dị ứng, như trong các mô quanh phế quản ở người bị hen phế quản và trong da sau khi có phản ứng dị ứng da.
Glucose và dung dịch khác cho mục đích dinh dưỡng
Nhiều loại dịch được dùng qua đường tĩnh mạch để cung cấp chất dinh dưỡng cho cơ thể, trpng đó phổ biến nhất là glucose, ngoài ra còn có acid amin, lipid.
Huyết khối: nguy cơ gây tắc mạch nghiêm trọng
Nguyên nhân tạo nên huyết khối thường là bề mặt nội mô của mạch máu xù xì có thể gây ra bởi xơ vữa động mạch, nhiễm trùng hay chấn thương và tốc độ chảy rất chậm của máu trong lòng mạch.
Hệ thống bổ thể và hoạt động của kháng thể
Khi một kháng thể liên kết với một kháng nguyên, một vị trí phản ứng đặc hiệu trên của kháng thể bị phát hiện, hoặc hoạt hóa, và gắn trực tiếp với phân tử C1 của hệ thống bổ thể.
Sinh lý và hóa sinh lipid
Lipid tham gia cấu trúc cơ thể và là bản chất của một số hoạt chất sinh học quan trọng như: phospholipid tham gia cấu trúc màng tế bào và là tiền chất của prostaglandin và leucotrien.
Cơ chế bù trừ trong nhiễm Acid Base
Sự di chuyển của Cl- từ huyết tương vào trong hồng cầu và HCO3- từ hồng cầu ra huyết tương do CO2 tăng lên ở tổ chức (hiện tượng Hamberger).
Phân loại và đặc điểm của đau: đau nhanh và đau chậm
Đau được phân thành hai loại chính: đau nhanh và đau chậm. Đau nhanh được cảm nhận thấy trong vòng khoảng 0.1 giây sau khi một kích thích đau được gây ra, trong khi đau chậm bắt đầu chỉ sau 1 giây hoặc hơn.
Đau đầu nguồn gốc trong sọ: các thể đau đầu trong sọ
Mô não hầu như hoàn toàn không nhạy cảm với đau. Thậm chi khi cắt hoặc khi kích thích điện những vùng nhạy cảm của vỏ não chỉ thỉnh thoảng gây đau.
Tổng hợp ADH ở vùng dưới đồi và giải phóng từ thùy sau tuyến yên
Sự bài tiết ADH để đáp ứng với kích thích thẩm thấu là nhanh chóng, vì vậy nồng độ ADH huyết tương có thể tăng nhiều lần trong vòng vài phút, do đó cung cấp một phương thức thay đổi sự bài xuất nước qua thận của.
Giảm mức lọc cầu thận: tăng áp suất thủy tĩnh của khoang Bowman
Trong trạng thái bệnh nào đó liên quan đến cấu trúc đường tiểu, áp lực khoang Bowman’s có thể tăng rõ rệt, gây ra giảm trầm trọng mức lọc cầu thận.
Cung cấp lưu lượng máu đến thận
Tuần hoàn thận là duy nhất ở chỗ có hai giường mao mạch, mao mạch cầu thận và màng bụng, được sắp xếp thành dãy và ngăn cách nhau bởi các tiểu động mạch.
Giải phẫu sinh lý bàng quang hệ tiết niệu
Mặc dù phản xạ tiểu tiện là một phản xạ tủy sống tự chủ, nó cũng có thể bị ức chế hoặc tạo điều kiện cho các trung tâm ở vỏ não hoặc thân não.
Đại cương sinh lý bệnh cân bằng nước điện giải
Kích thích chủ yếu của sự nhập nước là khát, xuất hiện khi áp lực thẩm thấu hiệu quả tăng hoặc thể tích ngoại bào hay huyết áp giảm.
