- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Ung thư phổi: nguyên lý nội khoa
Ung thư phổi: nguyên lý nội khoa
Khối u trung tâm nội phế quản gây ho, ho ra máu, khò khè, khó thở, viêm phổ. Tổn thương ngoại biên gây đau, ho, khó thở, triệu chứng của áp xe phổi bắt nguồn từ khối chiếm chỗ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Ung thư phổi được chẩn đoán vào khoảng 116,470 đàn ông và 109,690 phụ nữ ở Mỹ năm 2012, và 86% bệnh nhân chết trong vòng 5 năm. Ung thư phổi, nguyên nhân hàng đầu chết vì ung thư, chiếm khoảng 28% cái chết vì ung thư ở đàn ông và 26% ở phụ nữ. Đỉnh tỷ lệ mới mắc vào giữa 55 tới 65 tuổi. Tỷ lệ mới mắc giảm ở đàn oogn và tăng ở phụ nữ.
Phân loại mô học
Bốn dạng chính chiếm 88% ung thư phổi nguyên phát: dạng biểu bì (tế bào vảy), 29%; dạng tuyến (bao gồm phế quản-phế nang),35%; tế bào lớn, 9%; và tế bào nhỏ (hay tế bào yến mạch),18%. Mô học (loại tế bào nhỏ cùng tế bào không nhỏ) là quyết định chính trong việc tiếp cận điều trị. Tế bào nhỏ thường biểu hiện lan rộng, trong khi không tế bào nhỏ thường khu trú.
Dạng biểu bì và tế bào nhỏ biểu hiển điển hình là những khối trung tâm, trong khi dạng tuyến và tế bào lớn biểu hiện nốt hay khối ngoại biên. Dạng tuyến và tế bào lớn chiếm 20-30% bệnh nhân.
Nguyên nhân
Nguyên nhân chính của ung thư phổi là việc hút thuốc lá. Tế bào ung thư phổi có ≥10 tổn thương gene mắc phải, chủ yếu đột biến ở gene ung thư ras; khuếch đại, tái sắp xếp, hay hay hoạt động phiên mã của họ gene ung thư myc; biểu hiện quá mức của bcl-2, Her2/neu, và telomerase; và mất đoạn NST 1p, 1q, 3p12-13, 3p14 (vùng gene FHIT), 3p21, 3p24-25, 3q, 5q, 9p (p16 và p15 chất ức chế kinase phụ thuộc cyclin), 11p13, 11p15, 13q14 (rb gene), 16q, và 17p13 (p53 gene). Mất 3p và 9p là sự kiện sớm nhất, được phát hiện trong tăng sản biểu mô phế quản; bất thường p53 và đột biến điểm ras thường chỉ tìm thấy trong những ung thư xâm lấn. Nhóm nhỏ hay đầy ý nghĩa những bệnh nhân ưng thư dạng tuyến có đột biến hoạt hoá ở gene thụ thẻ EGF, hay kích hoạt các sự kiên liên quan đến gen alk hay ros.
Biểu hiện lâm sàng
Chỉ 5-15% được phát hiện khi không có triệu chứng. Khối u trung tâm nội phế quản gây ho, ho ra máu, khò khè, khó thở, viêm phổ. Tổn thương ngoại biên gây đau, ho, khó thở, triệu chứng của áp xe phổi bắt nguồn từ khối chiếm chỗ. Di căn lan rộng của ung thư phổi nguyên phát có thể gây tắc khí quản, nuốt khó, khàn giọng, hội chứng Horner. Những vấn đề khác của di căn bao gồm hội chứng tĩnh mạch chủ trên, tràn dịch màng phổi, suy hô hấp. Di căn ngoài lồng ngực ảnh hưởng đến 50% bệnh nhân dạng biểu mô, 80% dạng tuyến và tế bào lớn, và >95% tế bào nhỏ. Những vấn đề lâm sàng do di căn não, gãy xương bệnh lý, xâm lấn gan, và chèn ép cột sống. Hội chứng cận ung có thể được biểu hiện những dấu chứng của ung thư phổi hay triệu chứng đầu tiên của tái phát. Triệu chứng hệ thống xuất hiện trong 30% và bao gồm sụt cân, không ngon miệng, sốt. Hội chứng nội tiế xuất hiện trong 12% và bao gồm tăng calci máu (dạng biểu bì), hội chứng tiết hormone lợi niệu không thích hợp (tế bào nhỏ), nữ hoá tuyến vú (tế bào lớn). Hội chứng mô liên kết cơ xương bao gồm ngón tay vùi trống trong 30% (chủ yếu là không tế bào nhỏ) và bệnh phình trướng xương khớp trong 1-10% (chủ yếu là dạng tuyến), với ngón tay vùi trống, đau, và sưng.
Giai đoạn
Hai phần để phân loại là (1) xác định vị trí (phân loại giải phẫu) và (2) đánh giá khả năng bệnh nhân chịu đựng điều trị kháng u (phân loại sinh lý). Khối u không tế bào nhỏ được phân loại theo TNM/Hệ thống phân loại quốc tế. T (khối u), N (hạch), và M (có di căn không?) để xác định những nhóm giai đoạn khác nhau. Khối u tế bào nhỏ được phân loại theo hệ thống hai giai đoạn: giai đoạn bệnh giới hạn - giới hạn một bên ngực và hạch lympho vùng; bệnh mở rộng - vượt giới hạn này. Thủ thuật phân loại chung bao gồm kháng cẩn thận tai, mũi và họng; X quang ngực.
Bảng. KHỐI U, HẠCH, DI CĂN HỆ THỐNG PHÂN LOẠI QUỐC TẾ CHO UNG THƯ PHỔI
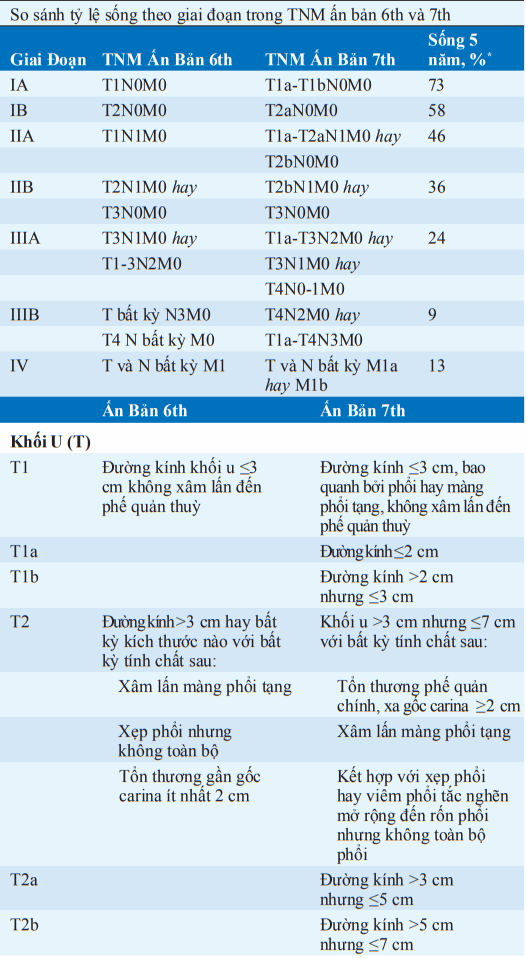
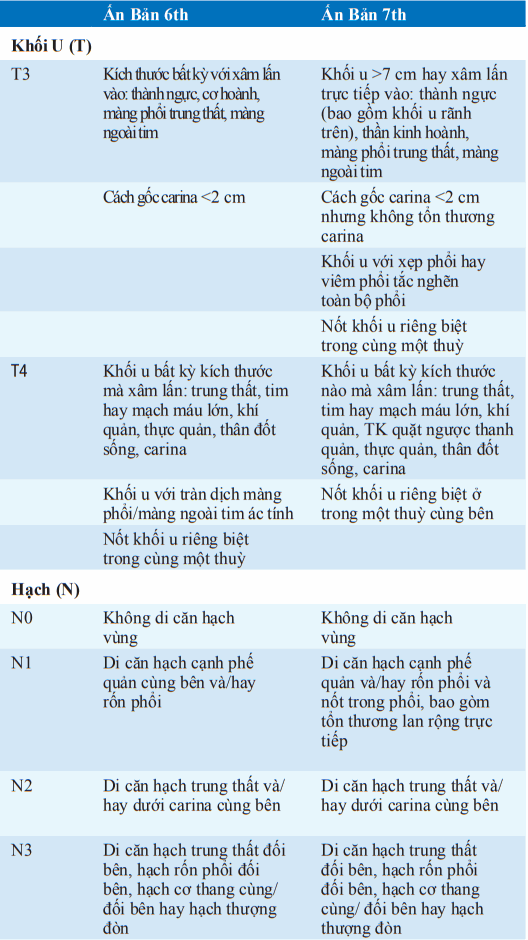
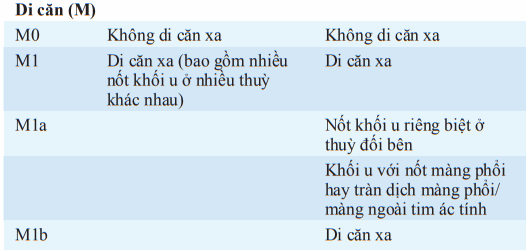
*Survival according to the seventh edition.
CT ngực bụng; và chụp cắt lớp positron. CT scan có thể gợi ý tổn thương hạch lympho trung thất và mở rộng màng phổi trong ung thư phổi không tế bào nhỏ, nhưng đánh giá xác định của di căn trung thất lan rộng yêu cầu xét nghiệm mô học. Quét hạt nhân phóng xạ thường quy không thực hiện ở bệnh nhân không triệu chứng. Nếu tổn thương khối trên CXR và không chống chỉ định rõ ràng cho điều trị phẫu thuật được ghi nhận, trung thất nên được kiểm tra. Những chống chỉ định chính cho điều trị phẫu thuật bao gồm di căn ngoài trung thất, hội chứng tĩnh mạch chủ trên, liệt dây thanh âm và thần kinh hoành, tràn dịch màng phổi ác tính, di căn phổi đối diện, và chẩn đoán mô học là ung thư tế bào nhỏ.
Điều trị ung thư phổi
1. Phẫu thuật cho bệnh nhân bệnh khu trú hay ung thư tế bào không nhỏ; tuy nhiên, đa số suy nghĩ ban đầu để điều trị cắt bỏ là cuối cùng chống lại bệnh di căn. Hoá trị hỗ trợ [cisplatin, 4 chu kỳ với 10mg/m2 cộng với thuốc hoạt hoá thứ hai (etoposide, vinblastine, vinorelbine, vindesine, taxane)] ở bệnh nhân cắt bỏ hoàn toàn trong giai đoạn IIA và IIB có thể kéo dài thời gian sống.
2. Nốt phổi đơn độc: yếu tố gợi ý cắt bỏ gồm hút thuốc, tuổi ≥35, tỏn thương tương đối lớn (>2 cm), không calci hoá, triệu chứng ngực, và sự phát triển của tổn thương trên X quang.
3. Với ung thư phổi không tế bào nhỏ giai đoạn II không cắt bỏ, kết hợp xạ trị ngực và hoá trị với cisplatin làm giảm tỷ lệ tử vong khoảng 25% vào năm đầu.
4. Với ung thư tế bào không nhỏ không cắt, di căn, hay từ chối phẫu thuât: xem xét xạ trị; phối hợp với hoá trị cisplatin/taxane có thể giảm tỷ lệ tử vong khoảng 13% trong 2 năm và cải thiện chất lượng sống. Pemetrexed có tác dụng ở bệnh nhân bệnh tiến triển.
5. Ung thư tế bào nhỏ: kết hợp hoá trị là phương thức điều trị căn bản; đáp ứng sau 6-12 tháng dự đoán thời gian sống còn trung bình và lâu dài.
6. Xạ trị kết hợp với hoá trị trong ung thư phổi tế bào nhỏ giai đoạn giới hạn có thể tỷ lệ sống 5 năm từ 11% lên 20%.
7. Chiếu xạ sọ não dự phòng cải thiện thời gian sống của ung thư phổi tế bào nhỏ giai đoạn giới hạn thêm 5%.
8. Chiếu laser khối u thông qua nội soi phế quan thực hiện trong tắc nghẽn phế quản.
9. Xạ trị với di căn não, chèn ép cột sống, khối có triệu chứng, và tổn thương xương.
10. Khuyến khích ngừng hút thuốc.
11. Bệnh nhân carcinom dạng tuyến (3% trong tất cả bệnh nhân ung thư phổi): 7% có đột biến hoạt hoá ở thụ thể yếu tố tăng trưởng biểu bì (EGF). Nhưng bệnh nhân này thường đáp ứng với gefitinib hay erlotinib, chất ức chế thụ thể EGF. Khoảng 5% bệnh nhân có hoạt hoá tái sắp xếp gene alk và có thể đáp ứng với crizotinib.
Bảng. TÓM TẮT ĐIỀU TRỊ CHO BỆNH NHÂN UNG THƯ PHỔI
Ung thư phổi tế bào không nhỏ
Giai đoạn IA, IB, IIA, IIB, và đôi khi IIIA:
- Phẫu thuật cắt bỏ với giai đoạn IA, IB, IIA, và IIB
- Phẫu thuật cắt bỏ với nạo hạch trung thất hoàn toàn và xem xét CRx bổ trợ cho giai đoạn IIIA với “tổn thương N2 tối thiểu” (phát hiện lúc mở ngực hay mở trung thất)
- Xem xét RT hậu phẫu cho bệnh nhân N2
- Giai đoạn IB: thảo luận nguy cơ/lợi ích của CRx bổ trợ; không thực hiện thường quy
- Giai đoạn II: CRx bổ trợ
RT tiềm năng cứu chữa cho bệnh nhân “không thể mổ”
Giai đoạn IIIA với các loại lựa chọn của khối u:
- Khối u xâm lấn thành ngực (T3): cắt bỏ khối u cùng với tổn thương thành ngực và xem xét RT hậu phẫu
0 Khối u rãnh trên (Pancoast’s): RT hậu phẫu (30–45 Gy) và CRx kèm theo cắt bỏ phổi tổn thương và thành ngực với RT hậu phẫu.
- Tổn thương đường dẫn khí gần (<2 cm từ gốc carina) không hạch trung thất: cắt nối khí quản hay phế quản nếu có thể bảo toàn phổi lành hay cắt toàn bộ phổi.
Giai đoạn IIIA “tiến triển, lâm sàng rõ ràng N2” (phát hiện trước phẫu thuật) và giai đoạn IIIB mà có thể dung nạp RT:
- Tiềm năng cứu chữa đồng thời RT + CRx nếu tình trạng sức khoẻ hợp lý; ngược lại tuần tự CRx tiếp theo RT hay RT đơn lẻ.
Giai đoạn IIIB với xâm lấn carina (T4) nhưng không tổn thương N2:
- Cân nhắc cắt toàn bộ phổi với cắt nối khí quản trực tiếp thông nối với phế quản chính đối bên.
Giai đoạn IV và giai đoạn IIIB tiến triển nhiều hơn:
- RT vị trị có triệu chứng
CRx với bệnh nhân ngoại trú; xem xét CRx và bevacizumab
- Dẫn lưu ngực với tràn dịch màng phổi ác tính lớn
Xem xét cắt khối u nguyên phát và di căn não hay tuyến thượng thận đơn độc.
Ung thư phổi tế bào nhỏ
Giai đoạn giới hạn (tình trạng hoạt động tốt): kết hợp CRx + đồng thời RT ngực.
Giai đoạn mở rộng ( tình trạng hoạt động tốt): kết hợp CRx
Phản ứng khối u hoàn toàn (tất cả giai đoạn): RT dự phòng sọ não
Tình trạng hoạt động kém (tất cả giai đoạn):
Ung Thư Phổi Tế Bào Nhỏ
Liều thay đổi kết hợp với CRx
Xạ trị giảm nhẹ
Phế quản phế nang hay carcinom tuyến với đột biến thụ thể EGF hay tái sắp xếp ALK
Gefitinib hay erlotinib, chất ức chế hoạt động kinase của thụ thể EGF
Crizotinib, chất ức chế alk
Tất cả các bệnh nhân
RT di căn não, chèn ép cột sống, tổn thương huỷ xương, triệu chứng tổn thương khu trú (liệt thần kinh, tắc nghẽn đường dẫn khí, ho ra máu, tắc nghẽn tĩnh mạch lớn trong lòng ngực, trong ung thư phổi không tế bào nhỏ và ung thư tế bào nhỏ không đáp ứng với CRx)
Chẩn đoán thích hợp và điều trị các vấn đề y tế khác và chăm sóc hỗ trợ trong suốt CRx
Khuyến khích ngưng hút thuốc
Tham gia các thử nghiệm lâm sàng, nếu đủ điều kiện
Viết tắt: CRx, hoá trị; EGF, yếu tố tăng trưởng biểu mô; RT, xạ trị.

Hình. Tiếp cận nốt phổi đơn độc.
Tiên lượng
Vào lúc chẩn đoán, chỉ 20% bệnh nhân có bệnh khu trú. Tỷ lệ sống trên 5 năm là 30% với đàn ông và 50% với phụ nữ có bệnh khu trú và 5% với bệnh nhân bệnh tiến triển.
Tầm soát
Nghiên cứu về tầm soát ung thư phổi ở người nguy cơ cao (tuổi từ 55 tới 74 có tiền căn hút 30+ gói-năm) với CT scan xoắn ốc liều thấp làm giảm tỷ lệ tử vong ung thư phổi xuống 20% nhưng có hiệu ứng nhỏ trên tử vong chung.
Bài viết cùng chuyên mục
Hạ và tăng magie máu: nguyên lý chẩn đoán điều trị
Giảm Mg huyết thường do những rối loạn ở thận hoặc phân phối Mg ở ruột và được phân loại như nguyên phát hoặc thứ phát.
Bệnh phổi kẽ: nguyên lý nội khoa
Các triệu chứng thường gặp trong bệnh phổi kẽ bao gồm khó thở và ho khan. Triệu chứng ban đầu và thời gian khởi phát có thể hỗ trợ trong chẩn đoán phân biệt.
Hội chứng mệt mỏi mãn tính: nguyên lý nội khoa
Điều trị CFS khởi đầu bằng sự nhận biết của bác sĩ dựa vào sự suy giảm các chức năng hằng ngày của bệnh nhân. Thông tin cho bệnh nhân những hiểu biết hiện tại về CFS.
Sỏi mật: nguyên lý nội khoa
Phần lớn sỏi mật phát triển thầm lặng nghĩa là bệnh nhân không có biểu hiện triệu chứng gì. Triệu chứng xuất hiện khi sỏi gây viêm hoặc tắc ống túi mật hoặc ống mật chủ.
Viêm túi mật cấp: nguyên lý nội khoa
Phẫu thuật cắt có túi mật cấp trong phần lớn bệnh nhân nghi ngờ hoặc xác định có biến chứng. Trì hoãn phẫu thuật trong trường hợp phẫu thuật có nguy cơ cao hoặc chuẩn đoán nghi ngờ.
Rối loạn thông khí tăng giảm: nguyên lý nội khoa
Thông khí áp lực dương không xâm nhập trong khi ngủ, mang lại sự hỗ trợ về thông khí, và điều trị ngưng thở khi ngủ, do các bệnh thần kinh cơ.
Bệnh thận mạn tính và urê huyết: nguyên lý nội khoa
Tăng phosphat máu, thiếu máu, và những bất thường trong xét nghiệm khác không phải là chỉ số đáng tin cậy trong phân biệt bệnh cấp và mạn tính.
Bất thường về cận lâm sàng thiếu máu
Hồng cầu lưới tăng, soi tiêu bản thấy hồng cầu có nhân và nhiễm sắc, có thể thấy hồng cầu hình cầu, hình elip, mảnh vỡ hồng cầu hoặc hình bia, có gai hoặc hình liềm tùy theo từng rối loạn khác nhau.
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
Tăng bạch cầu: nguyên lý nội khoa
Bệnh lý huyết học, bệnh bạch cầu, u lympho, hội chúng tăng sinh tủy mạn ác tính và loạn sản tủy, thiếu máu tan máu, giảm bạch cầu trung tính mạn vô căn.
Nuốt nghẹn: nguyên lý nội khoa
Xem xét điều trị thử thuốc chống trào ngược, nếu không đáp ứng, theo dõi pH thực quản lưu động 24 giờ, nếu âm tính, đo áp lực thực quản có thể biết được rối loạn vận động.
Chứng mất ngủ: nguyên lý nội khoa
Tất cả bệnh nhân mất ngủ có thể trở nặng và làm bệnh kéo dài do các hành vi không có lợi cho việc bắt đầu và duy trì giấc ngủ. Vệ sinh giấc ngủ không cân xứng.
Siêu âm: nguyên lý nội khoa
Nó nhạy và đặc hiệu hơn CT scan trong đánh giá bệnh lý túi mật. Có thể dễ dàng xác định kích thước của thận ở bệnh nhân suy thận và có thể loại trừ sự hiện diện của ứ nước.
Rối loạn giấc ngủ nhịp sinh học
Hội chứng giấc ngủ đến sớm là sự khởi phát ngủ sớm vào ban đêm và thức dậy sớm vào buổi sáng. Liệu pháp ánh sáng mạnh buổi tối trong vài giờ có thể hiệu quả.
Giãn phế quản: nguyên lý nội khoa
Chẩn đoán giãn phế quản phụ thuộc vào biểu hiện lâm sàng, khi có các đấu hiệu Xquang phù hợp, ví dụ như hình ảnh đường ray, dấu hiệu vòng nhẫn.
Bệnh lắng đọng canxi pyrophosphat dihydrat (CPPD): bệnh giả gout
Các tinh thể được cho rằng không hình thành từ dịch khớp mà có thể rơi từ sụn khớp vào trong khe khớp, nơi chúng bị thực bào bởi các bạch cầu đa nhân trung tính.
Đau đầu: nguyên lý nội khoa
Kiểm tra toàn bộ hệ thống thần kinh là rất quan trong trong đánh giá đau đầu. Nếu kiểm tra bất thường hoặc nghi ngờ các nguyên nhân tiềm ẩn, bước đầu chỉ định chuẩn đoán hình ảnh.
Sỏi ống mật chủ: nguyên lý chẩn đoán điều trị
Sỏi ống mật chủ có thể phát hiện tình cờ, đau quặn mật, vàng da tắc mật, viêm đường mật hoặc viêm tụy.
Nhiễm phóng xạ cấp
Tương tác phóng xạ với hạt nhân có thể gây ion hóa và hình thành các gốc tự do gây tổn thương mô do phá vỡ liên kết hóa học và cấu trúc phân tử, bao gồm DNA.
Tiếp cận bệnh nhân bị bệnh thận: nguyên lý nội khoa
Việc tiếp cận bệnh nhân bị bệnh thận, bắt đầu với sự phát hiện các hội chứng đặc biệt, trên cơ sở các kết quả.
Thiếu máu do rối loạn quá trình hồng cầu trưởng thành
Là các hậu quả hoặc do sai sót tổng hợp hemoglobin, dẫn đến các khiếm khuyết của tế bào chất trưởng thành và hồng cầu nhỏ, khá rỗng, hoặc do sao chép DNA chậm bất thường.
Co thắt thực quản: nguyên lý nội khoa
Chụp cản quang với barium thấy thực quản nút chai, giả túi thừa và co thắt lan toả. Đo áp lực thực quản thấy co thắt với nhiều cơn co thực quản tự phát biên độ lớn và thời gian co kéo dài.
Sinh lý bệnh cơ quan dẫn truyền cảm giác đau
Tác nhân thay đổi cảm nhận đau hoạt động bằng cách giảm viêm ở mô, can thiệp vào con đường dẫn truyền đau, hoặc làm dịu thần kinh.
Hạ canxi máu: nguyên lý chẩn đoán điều trị
Giảm calci máu thoáng qua thường xảy ra ở những bệnh nhân nặng bị bỏng, nhiễm trùng huyết và suy thận cấp, sau truyền máu do có muối citrate chống đông máu.
Tăng kali máu: nguyên lý nội khoa
Trong phần lớn các trường hợp, tăng Kali máu là do giảm bài tiết K+ ở thận. Tuy nhiên, tăng K+ nhập vào qua ăn uống có thể gây ảnh hưởng lớn đến những bệnh nhân dễ nhạy cảm.
