- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Chấn thương đầu: nguyên lý nội khoa
Chấn thương đầu: nguyên lý nội khoa
Thay đổi tri giác kéo dài có thể do máu tụ trong nhu mô não, dưới màng nhện hay ngoài màng cứng tổn thương sợi trục lan tỏa trong chất trắng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hầu như 10 triệu trường hợp tổn thương đầu xảy ra mỗi năm ở Mỹ, khoảng 20% trong số đó tổn thương nặng gây chết não.
Bảng. THANG ĐIỂM GLASGOW ĐỐI VỚI TỔN THƯƠNG ĐẦU
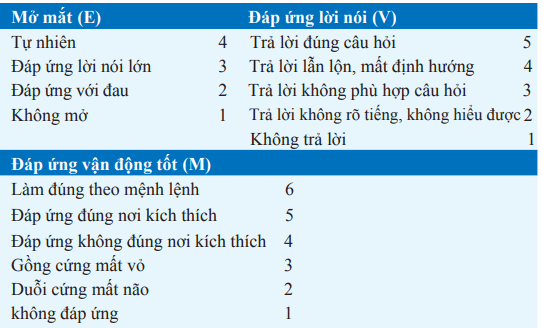
Chú ý: Thang điểm hôn mê = E + M + V. Bệnh nhân với 3 hoặc 4 điểm 85% có khả năng chết hoặc sống đời thực vật, trong khi điểm >11 thì chỉ có 5–10% có thể chết hoặc sống đời thực vật và 85% mất khả năng trung bình và hồi phục tốtl. Điểm số trung gian liên quan đến tỷ lệ có thể hồi phục.
Triệu chứng lâm sàng
Chấn thương đầu có thể gây mấy ý thức ngay lập tức. Nếu chỉ thoáng qua và kèm theo một giai đoạn ngắn quên, được gọi là choáng não. Thay đổi tri giác kéo dài có thể do máu tụ trong nhu mô não, dưới màng nhện hay ngoài màng cứng tổn thương sợi trục lan tỏa trong chất trắng. Nghi ngờ vỡ hộp sọ trên bệnh nhân chảy dịch não tủy ra mũi, máu tụ sau màng nhĩ, và bầm máu quanh hốc mắt hay vùng xương chũm. Thang điểm hôn mê Glasgow (Bảng) hữu ích để phân độ nặng của tổn thương não.
Tiếp cận bệnh nhân chấn thương đầu
Chăm sóc y khoa cho những bệnh nhân tổn thương đầu nên chú ý những điều sau:
Tổn thương tủy sống thường đi kèm tổn thương đầu và phải được chú ý để phòng ngừa chèn ép tủy sống do mấy vững cột sống.
Nhiễm độc thường đi kèm với tổn thương não do chấn thương; khi thích hợp, nên tiến hành xét nghiệm thuốc hay rượu.
Tổn thương hệ thống kèm theo, gồm, vỡ các cơ quan trong bụng, có thể gây xẹp mạch máu hoặc suy kiệt hô hấp cần chú ý can thiệp ngay.
Tổn thương chấn động nhẹ
Bệnh nhân với tổn thương đầu nhẹ vẫn tình táo và quan tâm chú ý sau một gia đoạn ngắn mất ý thức (<1 phút) có thể có đau đầu, choáng váng, mệt mỏi, buồn nôn, nôn 1 lần, khóp tập trung, hoặc nhìn mờ nhẹ. Bệnh nhân như vậy thường do chấn động não và nghi ngờ có một gia đoán mất trí nhớ ngắn.
Bảng. HƯỚNG DẪN QUẢN LÝ CHẤN ĐỘNG TRONG THỂ THAO
Mức độ nặng của chấn động
Độ 1: Lú lẫn thoáng qua, không mất tri giác (LOC), tất cả triệu chứng hồi phục trong 15 phút.
Độ 2: Lú lẫn thoáng qua, không LOC, những các triệu chứng do chấn động hoặc bất thường tri giác vẫn tồn tại trên 15 phút
Độ 3: Có LOC, hoặc ngắn (vài giây) hoặc kép dài (vài phút).
Đánh giá tại chỗ
1. Kiểm tra tình trạng tri giác.
a. Định hướng-thời gian, địa điểm, con người, hoàn cảnh tổn thương.
b. Chú ý-dãy số đến ngược, các tháng trong năm theo thứ tự ngược.
c. Trí nhớ-tên đội nhóm, chi tiết các cuộc thi, những sự kiện gần đây, lưu lại ba từ và đồ vật lứúc 0 và 5 phút.
2. Ngón tay chỉ mũi với mắt mở và nhắm.
3. Đối xứng đồng tử hai bên và phản xạ ánh sáng.
4. Romberg và dáng đi bước nối gót.
5. Xét nghiệm kích thích-chạy nhan 40-yard, hít đất 5 lần, gập bụng 5 lần, gập gối 5 lần (phát triển dấu hiệu choáng váng, đau đầu và các triệu chứng khác là bất thường)
Hướng dẫn quản lý
Độ 1: Ngưng tham gia thi. Khám ngay lập tức và mỗi 5 phút. Có thể quay trở lại thi nếu khám bình thường trong 15 phút. Chấn động não độ 1 lần hai cần nghỉ ngơi 1 tuần không chơi thể thao và việc chơi lại tùy thuộc váo đánh giá thần kinh bình thường lúc nghỉ ngơi và khi gắng sức.
Độ 2: Ngưng tham gia thi, không thể chơi lại trong ít nhất 1 tuần. Khám cách nhiều lần ở khu vực ngoài đường biên. Khám thần kinh đầy đủ trong ngày tiếp theo. Nếu đau đầu và các triệu chứng khác tồn tại từ 1 tuần trở lên, chỉ định chụp CT hoặc MRI.Saumột tuần hoàn toàn không có bất thường, đánh giá lại thần kinh lúc nghỉ và khi gắng sức trước khi được phép chơi thể thao trở lại.
Nếu bị chấn động não độ 2 lần hai, vận động viên phải ngưng chơi ít nhất 2 tuần sau khi đã giải quyết hoàn toàn các triệu chứng lúc nghỉ hay gắng sức. Nếu hình ảnh học bất thường, vận động viên không được chơi thể thao nữa.
Độ 3: Vận chuyển bằng xe cấp cứu đến khoa cấp cứu ngay nếu vân còn mất tri giác và các dấu hiệu làm lo lắng; có thể cần cố định cột sống cổ. KHám thần kinh, và khi có chỉ định, CT hoặc MRI định hướng xử trí tiếp theo. Chỉ định nhập viện khi có các dấu hiệu bệnh lý hoặc nếu tình trạng tri giác bất thường. Nếu các triệu chứng bình thường ngay lúc đánh giá ban đầu, vận động viên có thể về nhà, nhưng cần khám mỗi ngày đối mới bệnh nhân ngoại trú. Đối với chấn động não độ 3 trong thời gian ngắn (LOC vài giây) ngừng vận động trong 1 tuần, và chấn động não độ 3 kéo dài (LOC vài phút ) trong 2 tuần, sau khi hồi phục hoàn toàn các triệu chứng. Chấn động não độ 3 lần hai nên ngưng chơi thể thao ít nhất 1 tháng sau khi hồi phục triệu chứng. Bất kỳ CT hoặc MRI bất thường nên ngưng chơi trể thao và sau này không nên chơi thể thao lại.
Sau nhiều giờ quan sát, những bệnh nhân này có thể về nhà và được người nhà gia đình hoặc bạn bè theo dõi trong 1 ngày nữa. Đau đầu nặng khó chữa và nôn ói nhiều lần thường lành tính nếu khám thần kinh bình thường, nhưng tronh những trường hợp này nên chụp x quang và cho nhập viện.
Thời gian để chơi thể thao trở lại tùy vào độ nặng của chấn động não và khám lâm sàng; Cách tiếp cận thường sử dụng nhất không được trình bày đầy đủ (Bảng).
Lớn tuổi, nôn ói từ 2 lần trở lên, quên thuận chiều dai dẳng hay ngược chiều >30 phút, co giật, ngộ độc thuốc hay rượu kèm theo và những dấu hiệu gợi ý (nhưng không đặc hiệu) với xuất huyết nội sọ làm thay đổi trên CT scan; Thích hợp để đánh giá rộng hơn trên CT scan ở trẻ em.
Tổn thương mức độ trung bình
Những bệnh nhân không hôn mê nhưng lú lẫn kéo dài, thay đổi hành vi cử chỉ, tri giác tỉnh dưới bình thường, choáng váng nặng, hay các dấu hiệu thần kinh cục bộ như yếu liệt nửa bên nên được nhập viện và chụp CT scan. Thường do dập não hay tụ máu dưới màng cứng. Bệnh nhân bị chấn thương đầu trung bình cần khám y khoa để phát hiện các dấu hiệu choáng váng tăng, rối loạn chức năng hô hấp, đồng tử giãn rộng hay những thay đổi khác khi khám thần kinh.Những bất thường về chú ý, trí tuệ, tự động và trí nhớ có xu hướng xuất hiện trở lại khoảng vài tuần đến vài tháng bình thường sau chấn thương, mặc dù có thể vẫn còn các khiếm khuyết về nhận thức.
Tổn thương nặng
Bệnh nhân hôn mê ngay khi bắt đầu cần đánh giá thần kinh ngay lập tức và thường hồi phục. Sau khi đặt nội khí quản (và được chăm sóc để tránh tổn thương cột sống cổ), cần đánh giá mức độ hôn mê, kích thước đồng tử và phản xạ ánh sáng, vận động của các chi và đáp ứng Babinski. Ngay khi lấy các dấu hiệu sinh tồn và chụp X quang cột sống cổ và CT scan, bệnh nhân nên được nhập đơn vị chăm sóc tích cực. CT scan có thể bình thường trên bệnh nhân hôn mê với tổn thương vỏ sợi trục trong chất trắng não.
Các triệu chứng của tụ máu ngoài hoặc dưới màng cứng hay xuất huyết lớn trong nhu mô não cần cố gắng phẫu thuật giải ép trên những bệnh nhân còn có thể cứu chữa được. Điều trị tiếp theo có lẽ được hướng dẫn tốt nhất dựa vào phép đo trực tiếp áp lực nội sọ. Sử dụng thuốc chống co giật để phòng ngừa được khuyến cáo nhưng các tài liệu ủng hộ còn hạn chế.
Bài viết cùng chuyên mục
Bệnh lý màng ngoài tim, nguyên lý nội khoa
Đau ngực, có thể đau dữ dội, làm nhầm lẫn với nhồi máu cơ tim cấp, nhưng có đặc điểm là đau nhói, đau kiểu màng phổi, và thay đổi theo tư thế
Xơ cứng toàn thân (SSC): nguyên lý chẩn đoán điều trị
Xơ cứng toàn thân là một rối loạn đa cơ quan đặc trưng bởi dày da và đặc biệt có sự tham gia của nhiều cơ quan nội tạng.
Chụp cộng hưởng từ (MRI): nguyên lý nội khoa
Cardiac MRI được chứng minh hữu ích để đánh giá vận động thành tim và để đánh giá khả năng phát triển cơ tim trong bệnh tim thiếu máu cục bộ.
Xuất huyết tiêu hóa trên: nguyên lý nội khoa
Chất hút từ ống thông mũi-dạ dày có nhiều máu, nếu từ bệnh sử không rõ nguồn chảy máu, có thể âm tính giả lên đến 16 phần trăm nếu máu đã ngừng chảy hoặc chảy máu nguồn gốc ở tá tràng.
Nhiễm kiềm chuyển hóa: nguyên lý nội khoa
Các loại nhiễm kiềm chuyển hóa thường gặp thường được chẩn đoán dựa vào tiền sử, thăm khám, và/hoặc những xét nghiệm cơ bản. Khí máu động mạch sẽ giúp xác định.
Nhiễm trùng huyết mà không có ổ nhiễm trùng rõ ràng
Bệnh Tularemia và bệnh dịch hạch có thể gây ra hôi chứng thương hàn hoặc nhiễm trùng huyết với tỷ lệ tử vong khoảng 30 phần trăm và nên được nghĩ đến khi có yếu tố dịch tễ.
Đau ngực: nguyên lý nội khoa
ECG quan trọng trong đánh giá ban đầu để nhanh chóng phân biệt bệnh nhân nhồi máu cơ tim cấp ST chênh lên, bệnh nhân cần được điều trị tái tưới máu ngay lập tức.
Vàng da: nguyên lý nội khoa
Bilirubin là sản phẩm thoái giáng chủ yếu của hemoglobin được giải phóng từ hồng cầu già. Đầu tiên, nó gắn vào albumin, được vận chuyển vào gan, được liên hợp với một dạng chất tan trong nước.
Đánh giá xác định nguyên nhân đột quỵ
Khám lâm sàng nên tập trung vào hệ thống mạch máu ngoại biên và mạch máu vùng cổ. Xét nghiệm thường quy gồm X quang ngực và ECG, tổng phân tích nước tiểu.
Động kinh: nguyên lý nội khoa
Các nguyên nhân chủ yếu của GCSE là không sử dụng đúng hoặc cai thuốc chống động kinh, các rối loạn chuyển hóa, ngộ độc thuốc, nhiễm trùng hệ thần kinh trung ương.
Ung thư cổ tử cung: nguyên lý nội khoa
Phụ nữ nên bắt đầu sàng lọc khi họ bắt đầu quan hệ tình dục hoặc ở độ tuổi 20. Sau hai lần liên tiếp xét nghiệm Pap smears âm tính trong một năm, xét nghiệm nên được làm lại mỗi 3 năm.
Đau thắt ngực không ổn định và nhồi máu ST không chêch
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính.
Xét nghiệm chức năng gan: nguyên lý nội khoa
Đo mức độ hoạt động của các yếu tố đông máu, đông máu kéo dài do thiếu hoặc các yếu tố đông máu kém hoạt động; tất cả các yếu tố đông máu trừ yếu tố VIII được tổng hợp trong gan.
Hội chứng chuyển hoá: nguyên lý nội khoa
Sự gia tăng các chất chuyển hoá của acid béo nội bào góp phần vào sự đề kháng insulin bằng cách hạn chế con đường tín hiệu insulin và gây tích tụ triglycerides ở xương.
Chứng mất ngủ: nguyên lý nội khoa
Tất cả bệnh nhân mất ngủ có thể trở nặng và làm bệnh kéo dài do các hành vi không có lợi cho việc bắt đầu và duy trì giấc ngủ. Vệ sinh giấc ngủ không cân xứng.
Tăng cholesterol và triglyceride
Nồng độ cả triglyceride và cholesterol cao là do nồng độ cả VLDL và LDL cao hoặc các hạt VLDL còn sót lại.
Các phương pháp chẩn đoán bổ trợ bệnh da
Có ích cho việc phát hiện nấm ngoài da hoặc nấm men. Vảy da được lấy từ rìa của tổn thương bằng cách cạo nhẹ nhàng bằng bản kính mang mẫu ở kính hiển vi hoặc một lưỡi dao.
Thiếu máu do giảm sinh hồng cầu
Thiếu máu do giảm sinh hồng cầu là một trong những tình trạng thiếu máu phổ biến. Hình thái hồng cầu thường bình thường chỉ số hồng cầu lưới thấp.
Sỏi ống mật chủ: nguyên lý chẩn đoán điều trị
Sỏi ống mật chủ có thể phát hiện tình cờ, đau quặn mật, vàng da tắc mật, viêm đường mật hoặc viêm tụy.
Xuất huyết tiêu hoá: nguyên lý nội khoa
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
Bệnh cơ tim và viêm cơ tim, nguyên lý nội khoa
Cơ tim gia tăng độ cứng làm giảm khả năng giãn của tâm thất, áp suất tâm trương tâm thất gia tăng. Các nguyên nhân bao gồm các bệnh lý thâm nhiễm
Hội chứng nội tiết cận ung thư: nguyên lý nội khoa
Trong một số trường hợp, biểu hiện về nội tiết lại có ý nghĩa hơn bản thân khối u, như ở những bệnh nhân khối u lành tính hoặc ung thư tiến triển chậm tiết hormone CRH.
Bệnh lắng đọng canxi pyrophosphat dihydrat (CPPD): bệnh giả gout
Các tinh thể được cho rằng không hình thành từ dịch khớp mà có thể rơi từ sụn khớp vào trong khe khớp, nơi chúng bị thực bào bởi các bạch cầu đa nhân trung tính.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Vũ khí vi sinh
Các sửa đổi làm tăng ảnh hưởng có hại của chất sinh học gồm thay đổi di truyền của vi khuẩn tạo ra các vi khuẩn kháng kháng sinh, bình xịt vi phân tử, xử lý hóa chất để làm ổn định.
