- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Tăng huyết áp: nguyên lý nội khoa
Tăng huyết áp: nguyên lý nội khoa
Ở những bệnh nhân tăng huyết áp tâm thu có hiệu áp cao, nên nghĩ đến ngộ độc giáp tố, hở van động mạch chủ, và dò động tĩnh mạch hệ thống.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa
Sự gia tăng mạn tính của huyết áp (tâm thu ≥ 140 mmHg hoặc tâm trương ≥ 90 mmHg); không rõ nguyên nhân trong 80–95% bệnh nhân (“tăng huyết áp nguyên phát”). Luôn luôn cân nhắc đến thể tăng huyết áp thứ phát, đặc biệt ở những bệnh nhân khởi phát dưới 30 tuổi hoặc sau tuổi 55.
Tăng huyết áp tâm thu đơn độc (tâm thu ≥ 140, tâm trương < 90) thường xảy ra ở những bệnh nhân lớn tuổi, do mất độ đàn hồi của mạch máu.
Tăng huyết áp thứ phát
Hẹp động mạch thận (tăng huyết áp do mạch máu thận)
Do xơ vữa (nam lớn tuổi) hoặc loạn sản lớp sợi - cơ (nữ trẻ). Biểu hiện với tăng huyết áp mới xảy ra, trơ hoặc kháng với các liệu pháp hạ áp. Âm thổi ở bụng gặp trong 50% trường hợp; thường có thể nghe được; có thể hạ kali máu nhẹ do kích hoạt hệ renin-angiotensin-aldosterone.
Bệnh thận mô kẽ
Tăng creatinine huyết tương và/hoặc tổng phân tích nước tiểu bất thường, chứa protein, tế bào, hay trụ niệu.
Hẹp cung động mạch chủ
Thường gặp ở trẻ em hoặc người trẻ; Đoạn hẹp thường thấy ở động mạch chủ tại nguyên uỷ của động mạch dưới đòn trái. Thăm khám thấy mạch động mạch đùi nảy chậm, nhỏ nhẹ; âm thổi cuối tâm thu nghe rõ ở giữa lưng. Xquang ngực cho thấy động mạch chủ lõm vào tại mức hẹp và các đường rãnh dọc xương sườn (do sự phát triển của các nhánh động mạch bàng hệ).
U tế bào ưa crom
Là khối u tiết catecholamin, điển hình của tuỷ thượng thận hoặc các mô cạnh hạch ngoài thượng thận, với biểu hiện tăng huyết áp kịch phát hoặc kéo dài ở những bệnh nhân có độ tuổi trẻ đến trung niên. Các đợt đau đầu xảy ra đột ngột, đánh trống ngực, và vã mồ hôi thường xảy ra. Các dấu hiệu đi kèm bao gồm sụt cân kéo dài, tụt huyết áp tư thế, và rối loạn dung nạp glucose. Các khối u tế bào ưa crom có thể khu trú ở thành bàng quang và có thể biểu hiện các triệu chứng liên quan đến tiểu tiện do sự tăng tiết catecholamine. Chẩn đoán được gợi ý bởi sự gia tăng nồng độ metanephrine trong huyết tương hoặc các chất chuyển hoá của catecholamine trong nước tiểu trong mẫu nước tiểu 24h; khối u được định vị bởi CT scan hay MRI.
Cường aldosteron
Thường do khối u tiết aldosterone hoặc do tăng sản thượng thận hai bên. Nên được lưu ý khi xuất hiện hạ kali máu ở những bệnh nhân tăng huyết áp không sử dụng lợi tiểu.
Các nguyên nhân khác
Thuốc tráng thai đường uống, ngưng thở khi ngủ, hội chứng Cushing và hội chứng tuyến thượng thận-sinh dục, bệnh lý tuyến giáp, cường cận giáp, và bệnh to cực. Ở những bệnh nhân tăng huyết áp tâm thu có hiệu áp cao, nên nghĩ đến ngộ độc giáp tố, hở van động mạch chủ, và dò động-tĩnh mạch hệ thống.
Tiếp cận bệnh nhân tăng huyết áp
Bệnh sử
Hầu hết bệnh nhân không có triệu chứng. Tăng huyết áp nặng có thể gây đau đầu, chóng mặt hoặc nhìn mờ.
Manh mối của các thể tăng huyết áp thứ phát đặc biệt: Tiền căn dùng thuốc (v.d thuốc tránh thai, glucocorticoids, decongestants, erythropoietin, NSAIDs, cyclosporine); đau đầu kịch phát, vã mồ hôi, hoặc nhịp tim nhanh (u tế bào ưa crom); tiền căn có bệnh lý thận hoặc chấn thương vùng bụng (tăng huyết áp do thật); ngủ gà vào ban ngày và ngáy (ngưng thở khi ngủ).
Thăm khám thực thể
Đo huyết áp với băng quấn phù hợp (băng quấn lớn cho người có tay lớn). Đo huyết áp ở cả hai tay cũng như ở chân (để đánh giá hẹp eo động mạch chủ). Dấu hiệu của tăng huyết áp bao gồm sự thay đổi mạch máu võng mạch (hẹp/có khía); thất trái nhô cao, A2 lớn, T4.
Dấu hiệu của tăng huyết áp thứ phát bao gồm kiểu hình cushing, tuyến giáp to, âm thổi ở bụng (hẹp động mạch thận), động mạch đùi nảy chậm (hẹp eo động mạch chủ).
Cận lâm sàng
Xét nghiệm tầm soát tăng huyết áp thứ phát
Nên được thực hiện ở tất cả bệnh nhân có bằng chứng tăng huyết áp: (1) creatinine huyết tương, BUN, và tổng phân tích nước tiểu (bệnh thận mô kẽ); (2) đo Kali huyết tương không dùng lợi tiểu (hạ kali máu gợi ý nên kiểm tra cường aldosteron hoặc hẹp động mạch thận); (3) Xquang (rãnh dọc sườn hoặc động mạch chủ lõm tại đoạn hẹp); (4) ECG (Phì đại thất trái gợi ý tăng huyết áp mạn tính); (5) các xét nghiệm máu tầm soát khác bao gồm công thức máu, glucose, lipid máu, calci, uric acid; (6) thyroid-stimulating hormone nếu nghi ngờ bệnh lý tuyến giáp.
Xét nghiệm sâu hơn
Được chỉ định cho những chẩn đoán đặc biệt nếu các xét nghiệm tầm soát bất thường hoặc huyết áp trơ với liệu pháp hạ huyết áp: (1) hẹp động mạch thận: chụp cộng hưởng từ mạch máu, captopril renogram, siêu âm thận duplex, chụp mạch xoá nền kĩ thuật số, chụp mạch máu thận; (2) Hội chứng Cushing: test thử với dexamethasone; (3) u tế bào ưa crom: lấy nước tiểu 24h tìm catecholamines, metanephrines, và vanillylmandelic acid và/hoặc đo metanephrine huyết tương; (4) cường aldosteron nguyên phát: giảm hoạt renin huyết tương và tăng tiết aldosterone, cả hai đều không thay đổi khi tăng thể tích dịch; (5) bệnh thận mô kẽ.
Điều trị tăng huyết áp
Giúp thay đổi lối sống bao gồm giảm cân (để đạt BMI < 25 kg/m2); giảm muối; chế độ ăn nhiều trái cây, rau quả, và các chế phẩm ít béo; tập thể dục đều đặn; và kiểm soát lượng cồn tiêu thụ.
Điều trị thuốc trong tăng huyết áp nguyên phát
Mục tiêu là kiểm soát huyết áp với ít tác dụng phụ nhất. Sự phối hợp thuốc có tác động hiệp lực thường được khuyến cáo. Các thuốc đầu tay bao gồm lợi tiểu, ức chế men chuyển, đối kháng thụ thể angiotensin, chẹn kênh calci, và beta blockers. Mục tiêu điều trị huyết áp tâm thu < 135-140, tâm trương < 80-85 (< 130/80 ở bệnh nhân đái tháo đường hoặc có bệnh thận mạn).
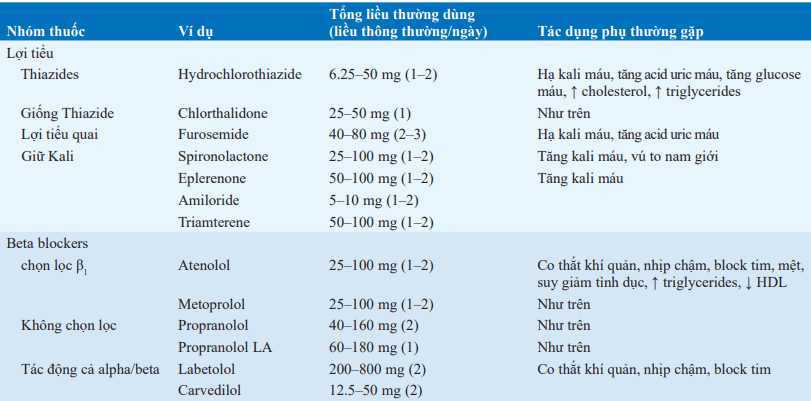
Lợi tiểu:
Nên là nền tảng của hầu hết các thuốc hạ huyết áp.
Thiazides được ưa dùng hơn lợi tiểu quai bởi tác động kéo dài; tuy nhiên, lợi tiểu quai có hiệu quả hơn khi creatinine huyết thanh > 2.5mg/dL. Tác dụng phục chủ yếu bao gồm hạ kali máu, tăng glucose máu, và tăng acid uric máu, mà có thể giảm đến tối thiểu với liều thấp (v.d hydrochlorothiazide 6.25-50 mg 1 lần/ngày).
Lợi tiểu đặc biệt hiệu quả ở người lớn tuổi và người da đen. Phòng ngừa hạ kali máu đặc biệt quan trọng ở những bệnh nhân đang dùng digitalis glycosides.
Ức chế men chuyển và chẹn thụ thể Angiotensin II (ARBs):
Ức chế men chuyển và ARBs dung nạp tốt với tác dụng phụ thấp. Có thể được dùng đơn trị hoặc phối hợp với lợi tiểu, chẹn kênh calci, hoặc beta blocker. Các tác dụng phụ ít gặp và bao gồm phù mạch (thường gặp với ức chế men chuyển hơn ARBs), tăng kali máu, và tăng ure huyết (đặc biệt ở bệnh nhân có gia tăng creatinine huyết thanh). Ho khan có thể xảy ra trong khi đang điều trị lên tới 15% số bệnh nhân dùng ức chế men chuyển, có thể thay thế bằng ARB (ho không phải là tác dụng phụ thường gặp) hoặc thay thế thuốc hạ áp khác. Lưu ý chức năng thận có thể suy giảm nhanh chóng do hậu quả của ức chế hệ reninangiotensin ở những bệnh nhân hẹp động mạch thận hai bên.
Bổ sung kali và lợi tiểu giữ kali nên được sử dụng cẩn trọng với ức chế men chuyển hoặc ARBs để phòng ngừa hạ kali máu. Nếu bệnh nhân bị
giảm thể tích dịch nội mạch, giữ lợi tiểu khoảng 2–3 ngày trước khi bắt đầu dùng thuốc, sau đó nên sử dụng ở liều thấp.
Chẹn kênh calci:
Giãn tiểu động mạch trực tiếp; tất cả đều có tác động giảm trương lực cơ (đặc biệt là verapamil) và nên được sử dụng cẩn trọng nếu có suy chức năng thất trái. Verapamil và, thuốc tác dụng ngắn hơn, diltiazem có thể gây chậm nhịp tim và block nhĩ thất, vì vậy nên thường tránh phối hợp với beta blockers. Sử dụng dạng phóng thích chậm, như thuốc chẹn kênh calci tác dụng ngắn dihydropyridine có thể làm gia tăng các biến cố mạch vành. Tác dụng phụ thường gặp bao gồm phù ngoại biên và táo bón.
Bảng. CÁC THUỐC THƯỜNG DÙNG TRONG ĐIỀU TRỊ TĂNG HUYẾT ÁP

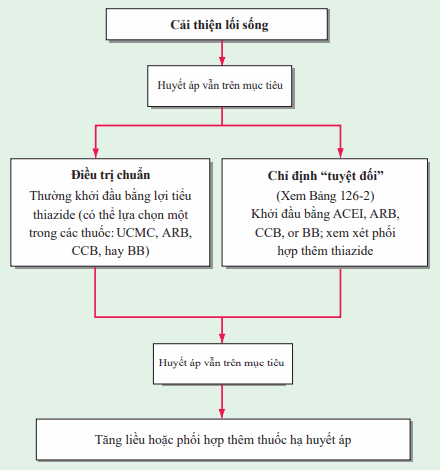
Hình. Điều trị ban đầu ở bệnh nhân tăng huyết áp. ACEI: Ức chế men chuyển; ARB: chẹn thụ thể angiotensin; CCB: chẹn kênh calci; BB: beta blocker.
Bảng. HƯỚNG DẪN LỰA CHỌN THUỐC KHỞI ĐẦU ĐIỀU TRỊ TĂNG HUYẾT ÁP
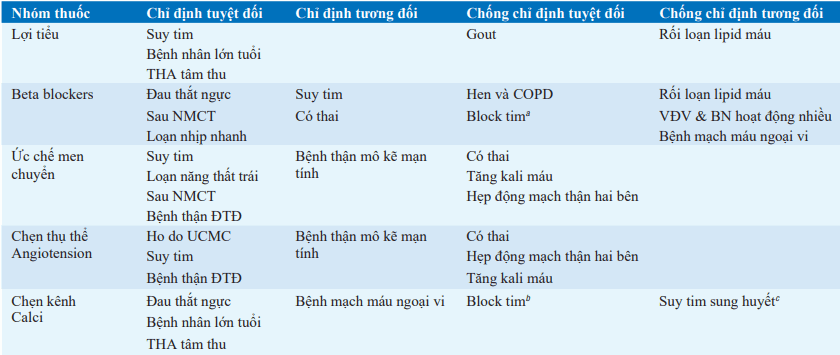
aBlock nhĩ thất độ 2 và 3.
bBlock nhĩ thất độ 2 và 3 với verapamil và diltiazem.
cVerapamil Hoặc diltiazem.
Bảng. LIỀU LƯỢNG CÁC THUỐC HẠ ÁP TĨNH MẠCH DÙNG TRONG TĂNG HUYẾT ÁP CẤP CỨUa
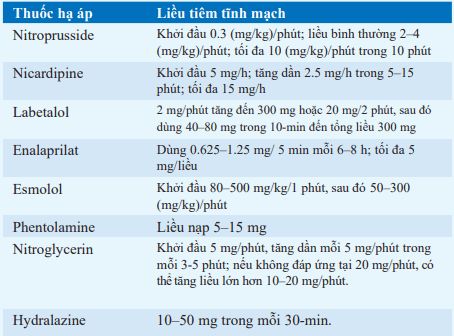
aYêu cầu phải theo dõi huyết áp liên tục. Bắt đầu với liều thấp nhất. Các liều và thời gian dùng thuốc tiếp theo nên được điều chỉnh dựa trên sự đáp ứng của huyết áp và khoảng thời gian tác động của thuốc.
Nếu huyết áp trơ với điều trị thuốc, nên tìm các thể tăng huyết áp thứ phát, đặc biệt là hẹp động mạch thận và u tế bào ưa crom.
Beta Blockers:
Đặc biệt có lợi ở những bệnh nhân trẻ có tuần hoàn “tăng động”. Bắt đầu với liều thấp (v.d metoprolol succinate 25–50 mg mỗi ngày).
Chống chỉ định tương đối: co thắt khí quản, suy tim sung huyết, block nhĩ thất, nhịp tim chậm, đái tháo đường phụ thuộc insulin.
Bảng liệt kê các chỉ định phù hợp đối với từng loại thuốc điều trị.
Một số trường hợp tăng huyết áp đặc biệt
Thai kì Hầu hết các thuốc hạ áp được dùng bao gồm methyldopa (250–1000 mg uống 2-3 lần/ngày), labetalol (100–200 mg 2 lần/ngày), và hydralazine (10–150 mg uống 2-3 lần/ngày). Chẹn kênh calci (v.d nifedipine, tác dụng dài, 30–60 mg mỗi ngày) cho thấy có sự an toàn khi dùng trong thai kì. Beta blockers nên được dùng cẩn trọng; hạ glucose máu bào thai và sinh nhẹ cân đã được báo cáo. Ức chế men chuyển và ARBs bị chống chỉ định trong thai kì.
Bệnh lý thận Lợi tiểu thiazide có thể không có tác dụng. Xem xét dùng metolazone, furosemide, hoặc bumetanide, đơn trị hoặc phối hợp.
Đái tháo đường Huyết áp mục tiêu < 130/80. Xem xét dùng ức chế men chuyển và chẹn thụ thể angiotensin như là liệu pháp đầu tay để kiểm soát huyết áp và làm chậm tiến triển suy thận.
Tăng huyết áp ác tính Được định nghĩa là sự gia tăng huyết áp đột ngột ở bệnh nhân tăng huyết áp mạn tính hoặc cơn tăng huyết áp nặng khởi phát đột ngột; là một cấp cứu y khoa. Liệu pháp tức thời là bắt buộc nếu có bằng chứng mất bù tim (suy tim sung huyết, đau thắt ngực), bệnh não (đau đầu, động kinh, rối loạn thị giác), hoặc suy chức năng thận. Điều tra việc sử dụng cocaine, amphetamines, hoặc ức chế monoamine oxidase. Các thuốc điều trị cơn tăng huyết áp được liệt kê trong bảng. Thay thế bằng thuốc hạ áp đường uống nếu bệnh nhân hết triệu chứng và huyết áp cải thiện.
Bài viết cùng chuyên mục
Đa hồng cầu: nguyên lý nội khoa
Đa hồng cầu nguyên phát phân biệt với đa hồng cầu thứ phát qua lách to, tăng bạch cầu, tăng tiểu cầu, và tăng nồng độ vitamin B12, và giảm nồng độ erythropoietin.
Ghép thận: nguyên lý nội khoa
Tạng ghép của người sống cho kết quả tốt nhất, phần vì tối ưu hóa sự liên kết các mô và phần vì thời gian đợi chờ có thể giảm đến mức tối thiểu.
Viêm cầu thận tiến triển nhanh: nguyên lý nội khoa
Điều trị chuẩn ban đầu cho viêm cầu thận tiến triển nhanh liên quan đến kháng thể kháng bạch cầu đa nhân gồm Methylprednisolon và Cyclophosphamid.
Phình động mạch chủ: nguyên lý nội khoa
Có thể thầm lặng về mặt lâm sàng, nhưng phình động mạch chủ ngực, có thể gây ra cơn đau sâu, lan tỏa, khó nuốt, khàn tiếng, ho ra máu, ho khan.
Hội chứng SIADH ở bệnh nhân ung thư
Do hoạt động của hormon chống bài niệu vasopressin arginine được sản xuất bởi những khối u nhất định đặc biệt ung thư phổi tế bào nhỏ, SIADH đặc trưng bới hạ natri máu.
Xét nghiệm tiêu bản tủy xương
Chọc hút tế bào đánh giá hình thái tế bào. Sinh thiết đánh giá tổng thể cấu trúc tủy, bao gồm mật độ tế bào. Sinh thiết nên tiến hành trước chọc hút tế bào để tránh sai sót trong bệnh phẩm.
Đau lưng dưới: nguyên lý nội khoa
Đau tại chỗ gây nên bởi sự căng dãn các cấu trúc nhận cảm đau do đè nén hoặc kích thích đầu mút thần kinh; đau khu trú ở gần khu vực lưng bị tổn thương
Động vật thuộc bộ cánh màng đốt
Bệnh nhân với tiền căn dị ứng với vết đốt của côn trùng nên mang theo một bộ kit sơ cấp cứu khi bị ong đốt và đến bệnh viện ngay khi sơ cứu.
Khám tâm thần
Ký ức xa hơn được đánh giá bằng khả năng cung cấp bệnh sử hay hoạt động sống cá nhân của bệnh nhân theo trình tự thời gian.
Viêm khớp dạng thấp: nguyên lý chẩn đoán và điều trị
Một bệnh đa cơ quan mạn tính không rõ nguyên nhân đặc trưng bởi viêm màng hoặt dịch dai dẳng, thường liên quan đến các khớp ngoại biên đối xứng.
Bệnh bạch cầu kinh dòng lympho/u lympho
Thường chỉ định điều trị hỗ trợ cho đến khi xuất hiện thiếu máu hoặc giảm tiểu cầu. Khi đó, các xét nghiệm được chỉ định để tìm nguyên nhân gây thiếu máu hoặc giảm tiểu cầu.
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Nhện cắn: nguyên lý nội khoa
Vì hiệu quả còn nghi ngờ và yếu tố nguy cơ sốc phản vệ và bệnh huyết thanh, kháng nọc độc chỉ nên dành cho trường hợp nặng với ngưng hô hấp, tăng huyết áp khó trị, co giật hoặc thai kỳ.
Một số vấn đề về độ cao
Đầy hơi, bụng trướng,trung tiên nhiều có thể do giảm áp xuất khí quyển. Tiêu chảy không liên quan đến độ cao nhưng có thể do vi khuẩn kí sinh trùng, một vấn đề phổ biến.
Bệnh mạch thận: nguyên lý nội khoa
Thiếu máu cục bộ thận do bất kỳ nguyên nhân nào có thể gây nên tăng huyết áp qua trung gian renin. Ngoài tắc cấp động mạch thận do thuyên tắc và vữa xơ mạch thận.
Phù: nguyên lý nội khoa
Giới hạn ở một cơ quan đặc biệt hoặc giường mạch máu, dễ dàng phân biệt được với phù toàn thân, Phù một bên chi thường do tắc tĩnh mạch hoặc mạch bạch huyết
Sỏi ống mật chủ: nguyên lý chẩn đoán điều trị
Sỏi ống mật chủ có thể phát hiện tình cờ, đau quặn mật, vàng da tắc mật, viêm đường mật hoặc viêm tụy.
Xét nghiệm tiêu bản máu ngoại vi
Hồng cầu đa kích thước-kích thước hồng cầu không đều nhau, các tế bào khổng lồ là hậu quả của quá trình tổng hợp DNA từ tiền thân hồng cầu bị chậm lại do thiếu folate hoặc vitamin B12.
Viêm xoang cấp tính: nguyên lý nội khoa
Rất khó để phân biệt viêm xoang do virus hay vi khuẩn trên lâm sàng, mặc dù nguyên nhân do virus thường gặp nhiều hơn so với vi khuẩn.
Tiếp cận bệnh nhân rối loạn tri giác
Rối loạn tri giác thường gặp, nó luôn báo hiệu mệt bệnh lý của hệ thần kinh, Nên đánh giá để vác định đây là sự thay đổi mức độ tri giác hay và hoặc nội dung tri giác.
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Viêm xơ đường mật nguyên phát: nguyên lý chẩn đoán điều trị
Cholestyramine giúp kiểm soát ngứa. Bổ sung vitamin D và calci có thể làm chậm quá trình mất xương.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Hội chứng nội tiết cận ung thư: nguyên lý nội khoa
Trong một số trường hợp, biểu hiện về nội tiết lại có ý nghĩa hơn bản thân khối u, như ở những bệnh nhân khối u lành tính hoặc ung thư tiến triển chậm tiết hormone CRH.
Các phương pháp chẩn đoán bổ trợ bệnh da
Có ích cho việc phát hiện nấm ngoài da hoặc nấm men. Vảy da được lấy từ rìa của tổn thương bằng cách cạo nhẹ nhàng bằng bản kính mang mẫu ở kính hiển vi hoặc một lưỡi dao.
