- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Nhiễm toan ceton do đái tháo đường: nguyên lý nội khoa
Nhiễm toan ceton do đái tháo đường: nguyên lý nội khoa
Nhiễm ceton do đái tháo đường do thiếu insulin có liên quan hoặc không với tăng tuyệt đối glucagon và có thể gây ra bởi dùng insulin không đủ liều, nhiễm trùng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhiễm ceton do đái tháo đường (DKA) và tình trạng tăng thẩm thấu tăng đường huyết (HHS) là những biến chứng cấp tính của đái tháo đường (DM).
DKA chủ yếu trên những bệnh nhân bị đái tháo đường type 1 và HHS thường gặp trên những bệnh nhân Đái tháo đường type 2. Cả hai type đều liên quan thiếu insulin tuyệt đối hoặc tương đối, giảm thể tích, và thay đổi tri giác.
Nguyên nhân
Nhiễm ceton do đái tháo đường do thiếu insulin có liên quan hoặc không với tăng tuyệt đối glucagon và có thể gây ra bởi dùng insulin không đủ liều, nhiễm trùng (viêm phổi, nhiễm trùng đường tiểu, viêm dạ dày ruột, nhiễm trùng huyết), thiếu máu cục bộ (mạch máu não, mạch vành, mạch mạc treo, mạch máu ngoại biên), phẫu thuật, chấn thương, thuốc (cocaine), hoặc thai kỳ. Hoàn cảnh thúc đẩy thường gặp là bệnh nhân bị đái tháo đường type 1 ngưng sử dụng insulin do chán ăn, giảm lượng ăn vào gây ra bởi các bệnh lý thứ yếu, sau đó tăng phân giải lipid và tăng sản xuất ceton, dẫn đến DKA.
Bảng. KẾT QUẢ XÉT NGHIỆM TRONG NHIỄM TOAN CETON DO ĐÁI THÁO ĐƯỜNG (DKA) VÀ TĂNG ÁP LỰC THẨM THẤU TĂNG ĐƯỜNG HUYẾT (HHS) (GIỚI HẠN ĐIỂN HÌNH NÊU BÊN DƯỚI)
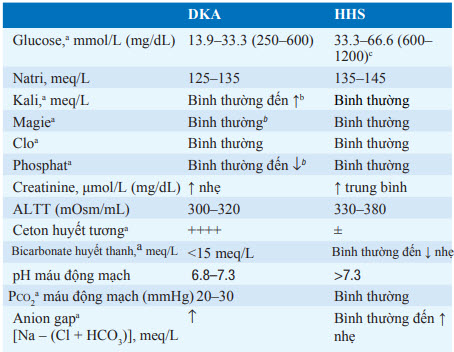
aNhững thay đổi lớn xảy ra trong quá trình điều trị DKA.
bMặc dù nồng độ trong huyết tương có thể bình thường hoặc tăng, nhưng tổng lượng dự trữ trong cơ thể luôn giảm.
cNhững thay đổi lớn trong quá trình điều trị.
Triệu chứng lâm sàng
Những triệu chứng khởi phát của DKA gồm chán ăn, buồn nôn, nôn, tiểu nhiều và khát. Đau bụng, thay đổi tri giác hoặc hôn mê có thể xảy ra ngay sau đó. Các dấu hiệu kinh điển của DKA gồm thở kiểu Kussmaul và hơi thở có mùi ceton. Giảm thể tích có thể dẫn đến khô màng niêm mạc, nhịp tim nhanh và hạ huyết áp. Sốt và căng trướng bụng cũng có thể gặp. Các xét nghiệm cận lâm sàng cho thấy tăng đường huyết, nhiễm ceton (β- hydroxybutyrate > acetoacetate), và toan chuyển hóa (pH máu động mạch 6.8–7.3) có tăng anion gap (Bảng 24-1). Lượng dịch thiếu thường khoảng 3–5 L và có thể nhiều hơn. Mặc dù giảm Kali toàn bộ trong cơ thể, Kali huyết thanh có thể bình thường hoặc tăng nhẹ do toan máu. Tương tự, phosphate có thể biểu hiện bình thường dù tổng lượng phosphate trong cơ thể giảm. Bạch cầu tăng, tăng triglyceride máu, và tăng lipoprotein máu thường gặp. Tăng amylase máu thường do tuyến nước bọt nhưng có thể định hướng chẩn đoán viêm tụy cấp . Lượng Natri đo được trong huyết thanh giảm, như hệ quả do thay đổi áp lực thẩm thấu dịch khi đường huyết tăng [giảm 1.6-meq tương ứng với tăng 5.6-mmol/L (100-mg/dL) đường huyết thanh].
Điều trị nhiễm ceton acid do đái tháo đường
Kiểm soát đái tháo đường do nhiễm ceton được trình bày trong Bảng.
Bảng. KIỂM SOÁT NHIỄM CETON ACID DO ĐÁI THÁO ĐƯỜNG
1. Xác định chẩn đoán (glucose huyết tương, ceton huyết thanh dương tính, toan chuyển hoá).
2. Nhập viện; thiết lập chăm sóc đặc biệt có thể cần thiết để theo dõi thường xuyên hoặc khi pH < 7.00 hoặc mất ý thức.
3. Đánh giá: điện giải huyết thanh (K+, Na+, Mg2+, Cl-, bicarbonate, phosphate) tình trạng Acid-bazơ-pH, HCO3-, PCO2, β-hydroxybutyrate, Chức năng thận (creatinine, lượng nước tiểu)
4. Dung dịch thay thế: 2–3 L dung dịch saline 0.9% trong 1-3 giờ đầu (10-15 mL/ kg mỗi giờ); sau đó, dung dịch saline 0.45% với 150-300 mL/giờ; chuyển sang dung dịch glucose 5% và saline 0.45% với 100-200 mL/giờ khi đường huyết tương đạt 14 mmol/L (250 mg/dL).
5. Thêm insulin tác dụng ngắn: tiêm tĩnh mạch (0.1 đơn vị/kg) hoặc tiêm bắp (0.3 đơn vị/kg), sau đó truyền tĩnh mạch liên tục 0.1 đơn vị/kg mỗi giờ; tăng gấp 2-3 lần nếu không đáp ứng trong 2-4 giờ. Nếu kali huyết thanh ban đầu <3.3 meq/L, không cho thêm insulin đến khi kali được tăng >3.3 meq/L. nếu kali huyết thanh ban đầu >5.2 meq/L, không cung cấp thêm K+ đến khi kali được phục hồi.
6. Đánh giá bệnh nhân: Yếu tố gì thúc đẩy (không tuân thủ điều trị, nhiễm trùng, chấn thương, thiếu máu cục bộ, dùng cocaine)? Bắt đầu kiểm tra toàn diện thích hợp đối với các yếu tố thúc đẩy (cấy máu, x-ray ngực, ECG).
7. Đo glucose mao mạch mỗi 1-2 giờ; đo điện giải đồ (đặc biệt là K+, bicarbonate, phosphate) và anion gap mỗi 4 giờ trong vòng 24 giờ đầu.
8. Theo dõi huyết áp, mạch, hô hấp, tình trạng tri giác, lượng dịch nhập và xuất mỗi 1-4 giờ.
9. K+ thay thế: 10 meq/giờ khi K+ huyết tương <5.0–5.2 meq/L, ECG thường quy, theo dõi lượng nước tiểu và creatinine bình thường; thêm 40-80 meq/giờ khi K+ huyết tương <3.5 meq/L hoặc khi cho bicarbonate.
10. Tiếp tục thực hiện cho đến khi bệnh nhân ổn định, mục tiêu glucose là 150- 250 mg/dL, và toan hóa được giải quyết. Tiêm truyền insulin có thể giảm xuống 0.05-0.1 đơn vị/kg mỗi giờ.
11. Thêm insulin tác dụng trung bình hoặc dài ngay khi bệnh nhân đang ăn. Cho phép kết hợp truyền insulin và tiêm insulin dưới da.
Bài viết cùng chuyên mục
Bệnh nền tác động đến say độ cao
Bệnh nhân thiếu máu cục bộ tim, nhồi máu trước đó, phẫu thuật mạch, và/ hoặc phẫu thuật bắc cầu nên có bài kiểm tra chạy bộ. Test chạy bộ dương tính mạnh chống chỉ định với độ cao lớn.
Vũ khí vi sinh
Các sửa đổi làm tăng ảnh hưởng có hại của chất sinh học gồm thay đổi di truyền của vi khuẩn tạo ra các vi khuẩn kháng kháng sinh, bình xịt vi phân tử, xử lý hóa chất để làm ổn định.
Co thắt thực quản: nguyên lý nội khoa
Chụp cản quang với barium thấy thực quản nút chai, giả túi thừa và co thắt lan toả. Đo áp lực thực quản thấy co thắt với nhiều cơn co thực quản tự phát biên độ lớn và thời gian co kéo dài.
Tăng áp lực nội sọ: nguyên lý nội khoa
Tăng áp lực nội sọ có thể xảy ra ở rất nhiều các bệnh lý gồm chấn thương đầu, xuất huyết trong nhu mô não, xuất huyết khoang dưới nhện với não úng thủy và suy gan đột ngột.
Đánh giá tình trạng dinh dưỡng: nguyên lý nội khoa
Năng lượng trung bình nhập vào khoảng 2800 kcal một ngày cho đàn ông và khoảng 1800 kcal một ngày cho phụ nữ, mặc dù sự tính toán này còn phụ thuộc vào tuổi, trọng lượng cơ thể.
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Động kinh: nguyên lý nội khoa
Các nguyên nhân chủ yếu của GCSE là không sử dụng đúng hoặc cai thuốc chống động kinh, các rối loạn chuyển hóa, ngộ độc thuốc, nhiễm trùng hệ thần kinh trung ương.
Áp xe và u máu ngoài màng tủy
Chọc dò tuỷ sống được chỉ định nếu bệnh lý não hoặc các dấu hiệu lâm sàng khác tăng nghi ngờ viêm màng não, chiếm nhỏ hơn 25 phần trăm trường hợp.
Các bệnh rối loạn quanh khớp
Kết quả của sự bất động khớp vai kéo dài, Vai đau và nhạy cảm khi sờ nắn, cả vận động chủ động và thụ động đều bị hạn chế.
Xuất huyết: nguyên lý nội khoa
Nghĩ đến khi có thời gian máu chảy kéo dài trong khi số lượng tiểu cầu bình thường. Bất thường trong kết dính tiểu cầu, kết tập và giải phóng hạt.
Đau bụng: nguyên lý nội khoa
Bệnh sử là công cụ chẩn đoán then chốt, Khám lâm sàng có thể không phát hiện hoặc có nhầm lẫn, xét nghiệm cận lâm sàng và chụp X quang có thể bị trì hoãn hoặc không có ích.
Bệnh thận mạn tính và urê huyết: nguyên lý nội khoa
Tăng phosphat máu, thiếu máu, và những bất thường trong xét nghiệm khác không phải là chỉ số đáng tin cậy trong phân biệt bệnh cấp và mạn tính.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Hen phế quản: nguyên lý nội khoa
Dị nguyên hít phải có thể kích thích hen tiềm tàng với những bệnh nhân nhạy cảm đặc hiệu với các dị nguyên này. Nhiễm virus đường hô hấp trên thường gây nên cơn hen cấp.
Ho ra máu: nguyên lý nội khoa
Khái huyết thường có nguồn gốc từ phế quản có kích thước từ nhỏ đến trung bình. Vì nguồn cấp máu thường là từ động mạch phế quản, nên có khả năng mất máu nhanh chóng.
Các rối loạn tương bào
M component có thể thấy ở các bệnh nhân u lympho khác, ung thư không phải lympho và các tình trạng không phải lympho như xơ gan, sarcoidosis.
Những nguyên nhân sa sút trí tuệ
Bệnh Alzheimer là nguyên nhân chủ yếu của sa sút trí tuệ, ngoài ra còn có những nguyên nhân sa sút trí tuệ khác.
Hội chứng kháng phospholipid: nguyên lý chẩn đoán điều trị
Hội chứng kháng phospholipid tai họa là bệnh huyết khối tắc mạch tiến triển nhanh có liên quan đến ba hệ thống cơ quan.
Chứng nito huyết: nguyên lý nội khoa
Khi suy thận nặng, triệu chứng thiếu máu có thể tiến triển dẫn đến một hoặc nhiều các triệu chứng sau, chán ăn, mất vị giác, nôn, buồn nôn, hôn mê, lơ mơ, run vỗ cánh, viêm màng phổi.
Vô kinh: rối loạn hệ sinh sản nữ giới
Các nguyên nhân gây vô kinh nguyên phát và thứ phát chồng chéo lên nhau, nên phân loại rối loạn kinh nguyệt gồm rối loạn tại tử cung, đường sinh dục.
Nhện cắn: nguyên lý nội khoa
Vì hiệu quả còn nghi ngờ và yếu tố nguy cơ sốc phản vệ và bệnh huyết thanh, kháng nọc độc chỉ nên dành cho trường hợp nặng với ngưng hô hấp, tăng huyết áp khó trị, co giật hoặc thai kỳ.
Giãn phế quản: nguyên lý nội khoa
Chẩn đoán giãn phế quản phụ thuộc vào biểu hiện lâm sàng, khi có các đấu hiệu Xquang phù hợp, ví dụ như hình ảnh đường ray, dấu hiệu vòng nhẫn.
Tiếp cận theo dõi monitor: nguyên lý nội khoa
Các sai sót y khoa thường xảy ra ở ICU. Các tiến bộ về kĩ thuật cho phép nhiều bệnh nhân ít hoặc không có cơ hội phục hồi có nhiều cơ hội hơn khi nằm ở ICU.
Thiếu máu do tăng phá hủy hồng cầu và chảy máu cấp
Tương tự, các nguyên nhân mắc phải có mối liên hệ với các yếu tố ngoài hồng cầu vì hầu hết các yếu tố này là ngoại sinh. Trường hợp ngoại lệ là hồng cầu tan máu ure máu có tính gia đình.
Đánh giá suy dinh dưỡng: nguyên lý nội khoa
Hai thể của suy dinh dưỡng thường gặp là marasmus, nó đề cập đến sự thiếu ăn xảy ra do giảm nhập năng lượng kéo dài, và kwashiorkor, đề cập đến suy dinh dưỡng có chọn lọc protein.
