- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Bệnh hậu môn trực tràng và đại tràng
Bệnh hậu môn trực tràng và đại tràng
Các bất thường gồm thay đổi nhu động ruột lúc nghỉ và trong đáp ứng với stress thuốc cholinergic, cholecystokinin, thay đổi nhu động ruột non, tăng cảm giác tạng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hội chứng ruột kích thích (IBS)
Biểu hiện là thay đổi thói quen đại tiện, đau bụng, và không tìm thấy các tổn thương tại cơ quan. Là bệnh đường tiêu hóa phổ biến nhất trong thực hành lâm sàng. Các type trên lâm sàng : (1) co thắt đại tràng (đau bụng mãn tính và táo bón) (2) xen kẽ táo bón và ỉa chảy, hoặc (3) ỉa chảy mãn tính, không đau bụng.
Bệnh sinh
Phổ biến là tăng cảm giác đau tạng do kích thích các receptor cơ học. Các bất thường gồm thay đổi nhu động ruột lúc nghỉ và trong đáp ứng với stress thuốc cholinergic, cholecystokinin, thay đổi nhu động ruột non, tăng cảm giác tạng (giảm ngưỡng đau trong đáp ứng khi ruột căng phồng), và sự phân bố thần kinh ngoài ruột bất thường. Bệnh nhân kèm theo một rối loạn tâm lý - trầm cảm, hysteria, rối loạn ám ảnh cưỡng chế. Không dung nạp một vài thức ăn đặc biệt và kém hấp thu acid mất ở cuối hồi tràng có thể gặp trong một vài trường hợp
Biều hiện lâm sàng
Thường khởi phát trước 30 tuổi, nữ: nam = 2:1. Đau bụng và thay đổi thói quen đại tiện. Các triệu chứng khác thường gồm trướng bụng, bụng giảm đau khi đi ngoài, tăng sô lần đi ngoài, phân lỏng, nhầy trong phân, và cảm giác phân không hết. Các triệu chứng liên quan gồm phân nhão, phân dẹt hoặc phân mỏng như bút chì, ợ chua, đầy hơi, suy nhược, mệt mỏi, đánh trống ngực, tiểu tiện thường xuyên
Bảng. TIÊU CHUẨN CHUẨN ĐOÁN HỘI CHỨNG RUỘT KÍCH THÍCHa
Đau bụng hoặc khó chịu bụngb trong một tháng kéo dài trong 3 tháng có hai hoặc nhiều hơn các biểu hiện sau:
1. Giảm đisau đại tiện
2. Thay đổi số lần đi đại tiện
3. Thay đổi hình dạng khuôn phân
aTiêu chuẩn đầy đủ kéo dài trong 3 tháng và các triệu chứng khởi phát ít nhất 6 tháng trước khi chuẩn đoán
bKhông thoáimái nghĩa là cảmgiác khóchịu không được miêu tả như đau. Trong nghiên cứu bệnh học và thử nghiệm lâm sàng, đau/ không thoải mái kéo dài ít nhất 2 ngày trong một tuần trong suốt thơi gian đánh giá sàng lọc là đủ điều kiện.
Chẩn đoán
IBS là chuẩn đoán loại trừ. Tiêu chuẩn chuẩn đoán Rome trong Bảng. Cân nhắc nội soi đại tràng sigma và chụp X quang barit để loại trừ viêm ruột hoặc bệnh lý ác tính, cân nhắc loại trừ nhiễm giardia, thiếu lactase ruột, cường giáp
Điều trị hội chứng ruột kích thích
Trấn an và tạo mối quan hệ tin cậy thầy thuốc - bệnh nhân, tránh căng thẳng hoặc các yếu tố kích thích, chế độ ăn giàu chất xơ (triết xuất psyllium, vd Metamucil 1 thìa cafe mỗi ngày hoặc hai lần một ngày); tiêu chảy thử dùng loperamide ( viên 2mg uống vào buổi sáng sau đó 1 viên sau mỗi lần đi phân lỏng tối đa 8 viên/ ngày, diphenoxylate (Lomotil) ( 2-mg viên uống ngày 4 lần ), hoặc cholestyramine (1 gói hòa với nước uống ngày 4 lần ); giảm đau , anticholinergic (vd., dicyclomine HCl 10–40 mg uống ngày 4 lần) hyoscyamine như Levsin 1–2 đường uống mỗi 4 h theo chỉ định.
Amitriptyline 25–50 mg đường uống mỗi giờ hoặc các thuốc chống trầm cảm khác liều thấp có thể giảm đau. Ức chế tái hấp thu chọn lọc serotonin như paroxetine đang được đánh giá ở bệnh nhân táo bón chiếm ưu thế, và kháng receptor serotonin như alosetron cũng đang được đánh giá ở vệnh nhân tiêu chảy chiếm ưu thế. Thay đổi hệ vi khuẩn đường ruột với men vi sinh (Bifidobacterium infantis 35624) hoặc kháng sinh không được hấp thu đường uống (rifaximin) đang được đánh giá với các kết quả ban đầu đầy hứa hẹn. Liệu pháp tâm lý, thôi miên có thể hiệu qủa trong trường hợp hợp khó chữa.
Bảng. THUỐC ĐIỀU TRỊ TRIỆU CHỨNG TRONG IBS
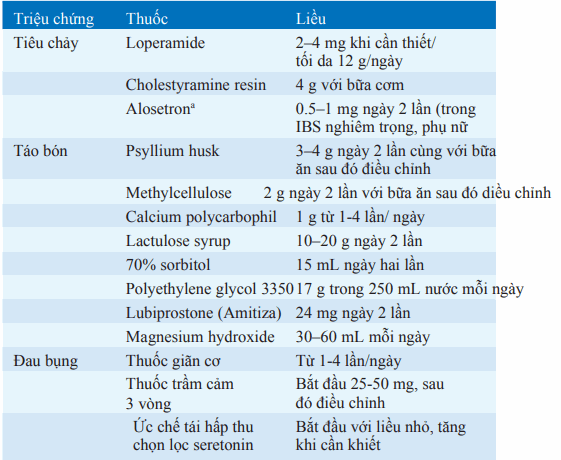
aA Chỉ có ở Mỹ.
Bệnh túi thừa
Thoát vị hoặc sự phình ra dạng túi của lớp niêm mạc qua lớp cơ ở điểm có động mạch nuôi dưỡng xuyên qua, có thể do tăng áp lực trong lòng ruột, chế độ ăn ít chất xơ, thường phổ biến nhất ở đại tràng sigma.
Biều hiện lâm sàng
1. Không có triệu chứng gì (phát hiện khi thụt barit hoặc nội soi đại tràng)
2. Đau: góc phần tư dưới trái, tái phát, giảm đau sau đi đại tiện, táo bón, ỉa chảy xen kẽ
3. Viêm túi thừa : Đau, sốt, thay đổi thói quen đại tiện, đau khi ấn vùng đại tràng. Xác định tốt nhất và phân loại bằng CT. (ở bệnh nhân đã phục hồi sau điều trị, thực hiện thụt đại tràng hoặc nội soi đại tràng sau 4-6 tuần để loại trừ ung thư. Biến chứng áp xe quanh đại tràng, thủng, dò (vào bàng quang, âm đạo, da, mô mềm), áp xe gan, hẹp. Thường phải yêu cầu phẫu thuật, đối với áp xe, dẫn lưu qua da
4. Xuất huyết: Thướng không xuất hiện trong viêm túi thừa, thường bắt nguồn từ đại tràng lên và tự giới hạn. Nếu xuất huyết vẫn tiếp tục, chụp động mạch mạc treo tiêm nội động mạch vasopressin hoặc phẫu thuật.
Điều trị viêm túi thừa
Giảm đau: chế độ ăn giàu chất xơ psyllium triết xuất (e.g., Metamucil 1 thìa cafe đường uống ngày 1 hoặc 2 lần), anticholinergics (vd., dicyclomine HCl 10–40 mg đường uống ngày 4 lần).
Viêm túi thừa NPO, truyền dịch, kháng sinh trong 7 -10 ngày (vd., trimethoprim/ sulfamethoxazole hoặc ciprofloxacin và metronidazole; thêm ampicillin để diệt vi khuẩn đường ruột ở người không đáp ứng); Đối với bệnh nhân đi lại được, ampicillin/ clavulanate (Chế độ ăn chất lỏng không màu); Phẫu thuật cắt bỏ trong trường hợp khó điều trị hoặc thường xuyên tái phát, bệnh nhân trẻ (< 50 tuổi), bệnh nhân suy giảm biễn dịch, hoặc không khi không có khả năng điều trị để loại trừ ung thư.
Bệnh nhân có ít nhất 2 lần tiền sử đáp ứng chậm với điều trị nên lựa chọn phẫu thuật để loại bỏ các phần ruột bị bệnh, kiểm soát nhiễm khuẩn, tránh tắc hoặc dò và phục hồi lại ruột.
Giả tắc ruột
Đợt cấp buồn, nôn, đau bụng, trướng bụng giống tắc cơ học, tái phát, có thể biến chứng ỉa phân mỡ do phát triển quá mức của vi khuẩn.
Nguyên nhân
Nguyên phát: bệnh lý thần kinh tạng gia đình, bênh lý cơ tạng gia đình, tự phát idiopathic. Thứ phát: Sơ cứng bì, thoái hóa tinh bột, tiểu đường, bệnh celiac, parkinson, teo cơ, thuốc, mất cân bằng điện giải, sau phẫu thuật.
Điều trị giả tắc ruột
Trong các đợt cấp : giảm áp ruột bằng ống thông dài. Kháng sinh đường uống trong trường hợp vi khuẩn phát triển quá mức (Vd metronidazole 250 mg uống ngày 3 lần, tetracycline 500 mg uống ngày 4 lần , hoặc ciprofloxacin 500 mg ngày 2 lần trong 1 tuần mỗi tháng, thường thay đổi luân phiên ít nhất hai loại kháng sinh). Tránh phẫu thuật. Trong các trường hợp khó điều trị, cân nhắc nuôi dưỡng qua đường tĩnh mạch dài hạn
Tổn thương mạch máu (ruột non và ruột già)
Cơ chế thiếu máu mặc treo
(1) Tắc: huyết khối (rung nhĩ, bệnh van tim); huyết khối động mạch (xơ vữa động mạch); huyết khối tĩnh mạch (chấn thương, khối u, nhiễm trùng, xơ gan, thuốc trành thai đường uống giảm antithrombin-III thiếu protein S hoặc C, lupus kháng đông, đột biến yếu tố V leiden, vô căn); viêm mạch (lupus ban đỏ hệ thống, viêm đa động mạch, viêm khớp dạng thấp, HenochSchönlein);
(2) không do tắ : hạ huyết áp, suy tim, rối loạn nhịp, digitalis (co mạch).
Thiếu máu mặc treo cấp
Ấn đau vùng quanh rốn, buồn nôn, nôn, trướng bụng, chảy máu đường tiêu hóa, thay đổi thói quen đại tiện. Chụp X quang bụng, quai ruột giãn, mức nước hơi, dấu ngón tay (phù dưới niêm mạc), nhưng có thể bình thường ở giai đoạn sớm. Dấu hiệu phúc mạc ám chỉ có nhồi máu ruột yêu cầu phẫu thuật cắt bỏ. Chụp động mạch mạc treo và động mạch thân tạng trong tất cả các trường hợp phải hồi sức huyết động (tránh co mạch, digitalis).Thuốc giãn mạch (Vd papaverine) truyền nội động mạch có thể được chỉ định giảm co mạch. Thuốc chống đông sau phẫu thuật chỉ định trong huyết khối tĩnh mạch mạc treo, vẫn còn tranh cãi trong tắc động mạch.
Suy mạch mạc treo mãn
“Đau thắt bụng”: đau âm ỉ, đau quặn vùng quanh rốn sau ăn 15-30 phút và kéo dài hằng giờ; sút cân; đôi khi ỉa chảy. Đánh giá bằng chụp động mạch mạch treo cho các trường hợp có thể phẫu thật cấy ghép.
Viêm đại tràng thiếu máu cục bộ
Thường do các rối loạn không tắc ở bệnh nhân xơ vữa động mạnh. Đau nghiêm trọng vùng bụng dưới, chảy máu trực tràng, hạ huyết áp. X quang bụng cho thấy đại tràng giãn, dấu ngón tay. Nội soi đại tràng sigma cho thấy xuất huyết dưới niêm mạc, dễ vỡ, loét, trực tràng thường ít. Điều trị bảo tồn (NPO, truyền dịch), phẫu thuật cắt bỏ nếu nhồi máu hoặc chít hẹp sau thiếu máu
Loạn sản mạch đại tràng
Ở người trên 60 tuổi, giãn mạch máu, thường ở đại tràng phải, chiếm tới 40% các trường hợp chảy máu đường tiêu hóa dưới mãn tính hoặc tái phát. Có thể liên quan tới hẹp động mạch chủ. Chuẩn đoán bằng chụp động mạch (nhóm mạc máu nhỏ, tĩnh mạch tắc sớm và kéo dài) hoặc nội soi đại tràng (nhẵn, đỏ tươi, tổn thương giống . Nếu chảy máu, điều trị bằng nội soi gây đông máu bằng dao điện hoặc laser, thắt bằng dây thun (band ligation), gây thuyên tắc động mạch, hoặc nếu cần thiết, cắt bỏ một phần đại tràng phải.
Bệnh hậu môn trực tràng
Trĩ
Do tăng áp lực thủy tĩnh ở đám rối tĩnh mạch trĩ (liên quan đến táo bón, mang thai). Có thể có trĩ nội, trĩ ngoại, huyết khối, cấp tính (xa hoặc nghẹt trĩ), hoặc chảy máu. Điều trị đau bằng thuốc nhuận tràng và làm mềm phân (triết xuất psyllium, dioctyl natri sulfosuccinate 100-200 mg/d), ngâm hậu môn dưới nước (sitz baths) 1-4 lần/ ngày, witch hazel, giảm đau nếu cần thiết. Chảy máu có thể phải tiến hành thắt trĩ bằng vòng cao su hoặc tiêm xơ. Phẫu thuật cắt bỏ trĩ trong trường hợp nặng hoặc khó điều trị
Nứt kẽ hậu môn
Điều trị nội như trĩ. Bôi thuốc mỡ nitroglycerin (0.2%) vào ống hậu môn ngày 3 lần hoặc sử dụng botulinum độc bảng A 20UI tiêm vào cơ thắt trong ở hai bên của chỗ nứt. Mở cơ thắt trong trong trường hợp khó điều trị
Ngứa hậu môn
Nguyên nhân thường không rõ ràng, có thể do vệ sinh kém, nấm hoặc kí sinh trùng. Điều trị bằng vệ sinh sạch sẽ sau đi đại tiện, glucocoticoid tại chỗ, thuốc chống nấm nếu có chỉ định
Sùi mào gà hậu môn (mụn có sinh dục)
Mụn cóc sinh dục do vi rút gây u nhú ở người truyền qua đường sinh dục.
Điều trị thận trọng bằng nito lỏng hoặc podolhyllotoxin hoặc interferon α ở tổn thương. Có xu hướng tái phát. Có thể được ngăn ngừa bằng tiêm chủng vac-xin HPV.
Bài viết cùng chuyên mục
Nuốt nghẹn: nguyên lý nội khoa
Xem xét điều trị thử thuốc chống trào ngược, nếu không đáp ứng, theo dõi pH thực quản lưu động 24 giờ, nếu âm tính, đo áp lực thực quản có thể biết được rối loạn vận động.
Bệnh thận đa nang: nguyên lý nội khoa
Biểu hiện của bệnh thận đa nang là rất khác nhau, với độ tuổi khởi phát của bệnh thận giai đoạn cuối từ trẻ em cho đến người gia.
Chất hóa học gây độc thần kinh
Biểu hiện lâm sàng của nhiễm độc thần kinh là giống nhau khi phơi nhiễm hai đường hơi và dung dịch. Biểu hiện đầu tiên bao gồm co đồng tử, nhìn mờ đau đầu, và tăng tiết dịch hầu họng.
Liệt mặt: thần kinh mặt (VII)
Tổn thương thần kinh ngoại biên với phục hồi không hoàn toàn có thể tạo những đợt co thắt của các cơ bị ảnh hưởng.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Đau lưng dưới: nguyên lý nội khoa
Đau tại chỗ gây nên bởi sự căng dãn các cấu trúc nhận cảm đau do đè nén hoặc kích thích đầu mút thần kinh; đau khu trú ở gần khu vực lưng bị tổn thương
Đau đầu: nguyên lý nội khoa
Kiểm tra toàn bộ hệ thống thần kinh là rất quan trong trong đánh giá đau đầu. Nếu kiểm tra bất thường hoặc nghi ngờ các nguyên nhân tiềm ẩn, bước đầu chỉ định chuẩn đoán hình ảnh.
Bệnh viêm mạch: nguyên lý chẩn đoán điều trị
Hội chứng viêm mạch duy nhất có thể rất khác biệt với các đặc điểm lâm sàng, mức độ nghiêm trọng của bệnh, mô học và điều trị.
Giảm và tăng phosphate máu: nguyên lý chẩn đoán điều trị
Các nguyên nhân gây giảm phosphate máu bao gồm giảm hấp thụ đường ruột do thiếu hụt vitamin D, các thuốc kháng acid gắn P, kém hấp thu.
Bệnh gout: nguyên lý chẩn đoán và điều trị
Bệnh gout cấp có thể bởi chế độ ăn uống dư thừa, chấn thương, phẫu thuật, uống quá nhiều ethanol, điều trị giảm axit uric máu.
Bạch cầu cấp dòng tủy: nguyên lý nội khoa
Các yếu tố kích thích dòng có ít hoặc không có lợi ích, một số khuyến cáo sử dụng ở những bệnh nhân lớn tuổi và những người có nhiễm trùng hoạt động
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
Tăng thân nhiệt: nguyên lý nội khoa
Khó phân biệt được sốt hay tăng thân nhiệt. Bệnh sử thường rất hữu ích, ví dụ tiền căn tiếp xúc nhiệt độ hay điều trị bằng các loại thuốc ảnh hưởng đến quá trình điều nhiệt.
Thoái hóa khớp: nguyên lý chẩn đoán điều trị
Tỉ lệ hiện hành của thoái hóa khớp tương quan rõ rệt với tuổi, và bệnh phổ biến ở nữ giới hơn là nam giới.
Bệnh hạch bạch huyết: nguyên lý nội khoa
Khi một tế bào T tiếp xúc với một kháng nguyên mà nó nhận ra, nó sẽ tăng sinh và đến mạch bạch huyết đi. Mạch bạch huyết đi chứa đầy các kháng nguyên và tế bào T đặc hiệu.
Táo bón: nguyên lý nội khoa
Thay đổi nhu động đại tràng do rối loạn chức năng thần kinh, đái tháo đường, tổn thương tuỷ sống, đa xơ cứng, bệnh Chagas, bệnh Hirschsprung, giả tắc ruột mạn tính vô căn.
Đánh giá suy dinh dưỡng: nguyên lý nội khoa
Hai thể của suy dinh dưỡng thường gặp là marasmus, nó đề cập đến sự thiếu ăn xảy ra do giảm nhập năng lượng kéo dài, và kwashiorkor, đề cập đến suy dinh dưỡng có chọn lọc protein.
Siêu âm: nguyên lý nội khoa
Nó nhạy và đặc hiệu hơn CT scan trong đánh giá bệnh lý túi mật. Có thể dễ dàng xác định kích thước của thận ở bệnh nhân suy thận và có thể loại trừ sự hiện diện của ứ nước.
Hội chứng SIADH: nguyên lý chẩn đoán và điều trị
Các nguyên nhân gây ra SIADH bao gồm các khối u, nhiễm trùng phổi, rối loạn hệ thần kinh trung ương, và thuốc.
Chức năng đường tiêu hóa bình thường
Sự vận động của ruột già được điều hoà nhờ các nhu động tại chỗ để đẩy phân ra. Sự đi cầu được thực hiện nhờ cơ thắt trong hậu môn giãn để đáp ứng với trực tràng căng.
Phù phổi: nguyên lý nội khoa
Giảm oxy máu liên quan đến các nối tắt trong phổi, giảm độ giãn nở của phổi cũng xảy ra. Ảnh hưởng trên lâm sàng có thể là khó thở nhẹ đến suy hô hấp nặng.
Viêm khớp vảy nến: nguyên lý chẩn đoán điều trị
Một số bệnh nhân sẽ mang kháng nguyên hòa hợp tổ chức HLA B27, khởi phát của bệnh vảy nên thường trước khi có sự phát triển của bệnh khớp.
Điện tâm đồ: nguyên lý nội khoa
Hệ thống mặt phẳng trán đứng dọc được dùng để tính trục điện học, độ lệch của QRS trong mỗi chuyển đạo xác định là lớn nhất và nhỏ nhất.
Phòng ngừa đột quỵ nguyên phát và thứ phát
Yếu tố nguy cơ huyết khối tại tim là rung nhĩ, nhồi máu cơ tim, bệnh van tim, và bệnh cơ tim. Tăng huyết áp và đái tháo đường cũng là yếu tố nguy cơ đặc biệt.
X quang ngực: nguyên lý nội khoa
Được sử dụng kết hợp với thăm khám lâm sàng để hỗ trợ chẩn đoán suy tim sung huyết. X quang hỗ trợ chẩn đoán suy tim bao gồm tim to, tăng tưới máu vùng đỉnh phổi.
