- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Bệnh tủy sống: nguyên lý chẩn đoán điều trị
Bệnh tủy sống: nguyên lý chẩn đoán điều trị
Những chỉ điểm tương đối mức độ của sang thương gồm vị trí của mức cảm giác, nhóm tăng cảm đau ở phần trên của các rối loạn cảm giác cuối.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Rối loạn tuỷ sống có thể tàn tật, nhưng nhiều người có thể điều trị được nếu phát hiện sớm. Kiến thức có liên quan về giải phẫu cột sống thường là chìa khoá để chẩn đoán chính xác.
Triệu chứng cơ năng và thực thể
Triệu chứng cảm giác thường gồm dị cảm; có thể bắt đầu ở một hoặc hai bàn chân và tăng dần. Mức độ cảm giác cùng với cảm giác rung thường tương quan tốt với vị trí tổn thương cắt ngang. Có thể có mất cảm giác nhiệt độ/đau đơn độc trên vai (rỗng hành tuỷ) hay mất cảm giác rung/định vị ở một bên cơ thể và mất cảm giác nhiệt độ/đau ở bên còn lại (hội chứng Brown-Sesquard).
Triệu chứng vận động do tổn thương bó vỏ gai dẫn đến liệt tứ chi hay liệt với tăng trương lực cơ, tăng hoạt hoá phản xạ gân sâu, và phản ứng gân duỗi-gan bàn chân. Với tổn thương cấp tính nghiêm trọng, có yếu ban đầu và mất phản xạ (shock tuỷ sống).
Rối loạn chức năng tự chủ gồm bí tiểu nguyên phát; nên nghi ngờ bệnh tuỷ sống khi kèm theo đau lưng hay đau cổ, yếu, và/hoặc mức độ cảm giác. Đau có thể xuất hiện. Đau đường giữa lưng là giá trị khu trú; đau giữa xương vai có thể là triệu chứng đầu tiên của chèn ép tuỷ sống giữa ngực; đau rễ thần kinh có thể đánh dấu vị trị của nhiều sang thương tuỷ sống hai bên; đau do tổn thương phần thấp của tuỷ sống (nón tuỷ) có thể xem như đau lưng.
Triệu chứng đặc hiệu cho từng mức tủy
Những chỉ điểm tương đối mức độ của sang thương gồm vị trí của mức cảm giác, nhóm tăng cảm đau ở phần trên của các rối loạn cảm giác cuối, xác định teo đơn độc hay rung bó cơ, hay mất phản xạ gân ở những phần tuỷ sống đặc biệt.
Tổn thương gần lỗ chẩm
Yếu cùng bên vai và cánh tay, tiếp thep bởi yếu cùng bên chân, sau đó là chân đối diện, rồi tới tay đối diện, với liệt hô hấp.
Tuỷ cổ
Định vị tốt nhất bằng cách đánh dấu phần vận động yếu và mất phản xạ; vai (C5), cơ nhị đầu (C5-6), cơ cánh tay quay (C6), cơ tam đầu/cỡ duỗi ngón tay-cổ tay (C7), cơ gấp ngón tay và cổ tay (C8).
Tuỷ ngực
Định vị bằng xác định mức độ cảm giác ở thân mình. Những dấu ấn hữu ích là núm vú (T4) và rốn (T10).
BẢNG. RỐI LOẠN TUỶ SỐNG CÓ THỂ ĐIỀU TRỊ
Chèn ép
Ung thư ngoài màng cứng, trong màng cứng, hay trong hành não
Áp xe ngoài màng cứng
Chảy máu ngoài màng cứng
Thoái hoá cột sống cổ
Thoát vị đĩa đệm
Chèn ép sau chấn thương do gãy/trật cột sống hay chảy máu
Mạch máu
Dị dạng động-tĩnh mạch
Hội chứng kháng phospholipid và tình trạng tăng đông khác
Viêm
Đa xơ cứng
Viêm tủy sống-thần kinh thị giác
Viêm tuỷ cắt ngang
Sarcoidosis
Hội chứng Sjögren
Lupus ban đỏ hệ thống
Viêm mạch máu
Nhiễm trùng
Virus: VZV, HSV-1 và -2, CMV, HIV, HTLV-I, khác
Vi khuẩn và mycobacteria: Borrelia, Listeria, giang mai, khác
Mycoplasma pneumoniae
Ký sinh trùng: sán máng, toxoplasma
Tiến triển
Bệnh rỗng tuỷ sống
Thoát vị màng tuỷ-tuỷ sống
Cứng cột sống
Chuyển hoá
Thiếu vitamin B12 (bán cấp kèm thoái hoá)
Thiếu đồng
Viết tắt: CMV, cytomegalovirus; HSV, herpes simplex virus; HTLV, human T cell lympho-tropic virus; VZV, varicella-zoster virus.
Tuỷ thắt lưng
Tổn thương tuỷ thắt lưng trên gây liệt gấp hông và duỗi gối và mất phản xạ xương bánh chè, trong khi tổn thương tuỷ thắt lưng dưới ảnh hưởng đến cử động bàn chân và cổ chân, gấp gối và duỗi đùi, và mất phản xạ giật gân gót.
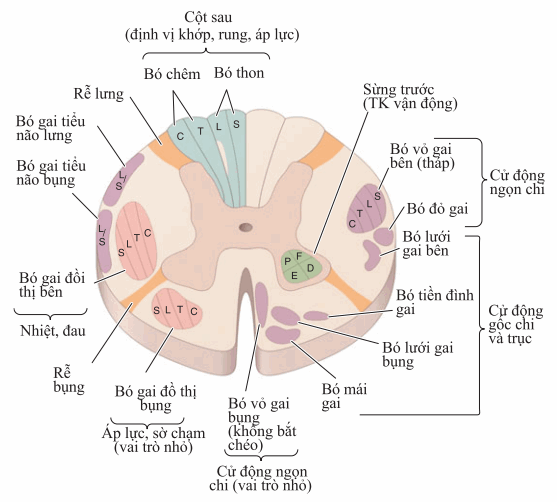
Hình. Thiết đồ cắt ngang tuỷ sống, hỉnh ảnh tổng hợp, mô tả con đường đi lên (trái) và xuống (phải) chính. Bó gai đồ thị bên và bụng đi lên qua bên đối diện mà nó phân bố.
Tuỷ cùng (nón tuỷ)
Mất cảm giác kiểu yên ngựa, rối loạn chức năng bàng quang/ruột sớm, liệt dương; sức cơ phần lớn được bảo toàn.
Đuôi ngựa
Tổn thương bên dưới tuỷ tận cùng ở vị trí đốt sống L1 gây mềm yếu, mất phản xạ, liệt không đối xứng với rối loạn chức năng bàng quang/ruột và mất cảm giác bên dưới L2; đau thường phổ biến và dự kiến ở đáy chậu hay đùi.
Hội chứng nội tủy ngoại tủy
Những rối loạn tuỷ sống có thể do trong tuỷ (phát triển từ những chất của tuỷ) hay ngoài tuỷ (chèn ép tuỷ hay mạch máu cung cấp cho nó). Tổn thương ngoài tuỷ thường có đau rễ thần kinh, triệu chứng vỏ gai sớm, và mất cảm giác cùng cụt. Tổn thương trong tuỷ ít đau rát cục bộ, triệu chứng vỏ gai ít nổi bật, và thường mất cảm giác đáy chậu/cùng cụt.
Bệnh tủy sống cấp và bán cấp
Ung thư chèn ép tuỷ: Hầu hết bắt nguồn ngoài màng cứng, do di căn tới xương cột sống kế cận. Hầu như bất kỳ khối u có thể chịu trách nhiệm: vú, phổi, tuyến tiền liệt, lymphoma và loạn tạo tế bào huyết tương là thường xuyên nhất. Tuỷ ngực thường tổn thương nhất. Triệu chứng ban đầu thường là đau lưng, tồi tệ hơn khi nằm nghiêng, với đau cục bộ trước các triệu chứng khác nhiều tuần. Chèn ép tuỷ do di căn là một cấp cứu; nói chung, điều trị không phục hồi được khi liệt trên 48h.
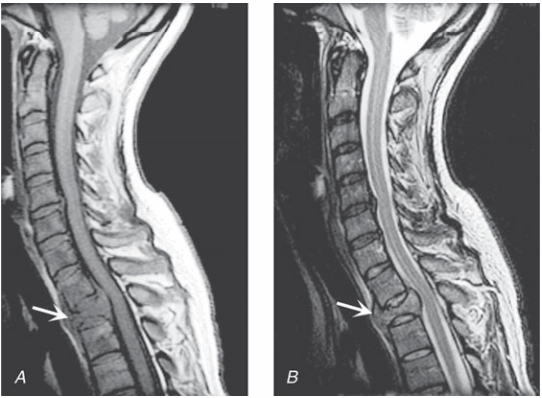
Hình. Chèn ép tuỷ sống ngoài màng cứng do carcinoma vú. Mặt phẳng đứng dọc T1 điều chỉnh A. và T2 điều chỉnh B. MRI ngang qua chỗ nối cổ ngực cho thấy xẹp và thâm nhiễm thân đốt sống ngực thứ hai với sự thay thế và chèn ép phía sau của tuỷ ngực trên. Tín hiệu giảm đậm độ tuỷ xương (A) cho thấy sự thay thế bởi khối u.
Áp xe tuỷ ngoài màng cứng: Tam chứng gồm sốt, đau đường giữa tuỷ sống lưng cục bộ và yếu chi tiến triển, một khi triệu chứng thần kinh xuất hiện, chèn ép tuỷ tiến triển nhanh chóng.
Tụ máu ngoài màng cứng tuỷ sống: Biểu hiện đau khu trú hay đau rễ thần kinh cùng với nhiều triệu chứng khác của rối loạn tuỷ sống hay nón tuỷ.
Thoát vị đĩa đệm cấp: Thoát vị đĩa đệm cổ và ngực ít gặp hơn ở thắt lưng. Nhồi máu tuỷ sống: Nhồi máu động mạch tuỷ trước gây liện hai chi dưới hay liệt tứ chi, mất cảm giác ảnh hướng đến đau/nhiệt độ nhưng còn cảm giác rung/định vị (cấp máu bởi động mạch tuỷ sau), và mất kiểm soát cơ vòng. Khởi phát đột ngột hay tiến triển trong vài phút hay vài giờ. Tình trạng liên quan: xơ vữa động mạch chủ, phình bóc tách động mạch chủ, tắc nghẽn động mạch đốt sống hay bóc tách ở cổ, phẫu thuật động mạch chủ, hay hạ huyết áp nặng. Điều trị trực tiếp tình trạng nguyên nhân.
Bệnh tuỷ sống trung gian miễn dịch: Viêm tuỷ cắt ngang cấp (ATM) xảy ra ở 1% bệnh nhân SLE; có liên hệ với kháng thể kháng phospholipid. Hội chứng Sjögren’s và Behçet’s, bệnh mô liên kết hỗn hợp, và viêm mạch máu p-ANCA là những nguyên nhân khác. Sarcoid có thể gây ATM với sưng phù tuỷ sống lớn. Bệnh thoái hoá myelin, cả viêm tuỷ sống-thần kinh thị giác (NMO) và đa xơ cứng, cũng biểu hiện như ATMl glucocorticoids, gồm methylprednisoline IV sau đó uống prednisone, được chỉ định khi triệu chứng vừa tới nặng và trường hợp kháng trị có thể đáp ứng với thay thế huyết tương (Chương 202). Điều trị với mycophenolate mofetil (250 mg ngày 2 lần, tăng dần tới 1000 mg ngày 2 lần) hay kháng thể đơn dòng kháng CD20 có thể bảo vệ chống lại sự tái phát NMO. Trường hợp khác của ATM là vô căn.
Bệnh tuỷ sống nhiễm trùng: Herpes zoster là một tác nhân virus thường gặp nhất, nhưng herpes simplex virus type 1 và 2, EBV, CMV, và virus dại cũng được mô tả; trong trường hợp nghi ngờ viêm tuỷ do virus, kháng virus có thể được sử dụng thích hợp tuỳ thuộc xác nhận cận lâm sàng. Vi khuẩn và mycobacteria ít phổ biến hơn. Sán máng là nguyên nhân quan trọng trên toàn thế giới.
Bệnh tủy sống mãn
Bệnh tuỷ do thoái hoá đốt sống: Một trong những nguyên nhân phổ biến của khó khăn tư thế ở người lớn tuổi. Biểu hiện đau và cứng vai và cổ, đau rễ thần kinh cánh tay, liệt hai chi dưới co cứng tiến triển với dị cảm và mất cảm giác rung; trong trường hợp tiến triển, xảy ra tiểu không tự chủ. Phản xạ gân ở cánh tay thường giảm ở vài mức độ. Chẩn đoán tốt nhất là bằng MRI. Điều trị bằng phẫu thuật.
Dị dạng mạch máu: Một nguyên nhân quan trọng có thể điều trị của bệnh tuỷ từng đợt hay tiến triển. Có thể xảy ra ở bất kỳ mức độ nào; chẩn đoán thường được gợi ý bằng MRI cản quang (Hình 200-3), nhưng được xác nhận bằng mạch máu đồ tuỷ sống có chọn lọc. Điều trị tắc mạch bằng bít các mạch máu nuôi dưỡng.
Bệnh tuỷ sống do retrovirus: Nhiễm HTLV-I có thể gây liệt hai chi dưới co cứng tiến triển với đau thay đổi, mất cảm giác, và rối loạn bàng quang; chẩn đoán bằng xác định kháng thể đặc hiệu huyết thanh. Điều trị triệu chứng. Bệnh tuỷ sống mạch máu tiến triển cũng do nhiễm HIV.
Bệnh rỗng tuỷ: Mở rộng khoang tuỷ sống dẫn đến bệnh tuỷ tiến triển; có thể là dấu chứng đơn độc hay có liên quan đến sự nhô của hạnh nhân tiểu não vào ống tuỷ sống cổ (Chiari loại 1). Biểu hiện điển hình là mất cảm giác đau/ nhiệt độ ở cổ, vai, cẳng tay, hay bàn tay với mất phản xạ yếu ở chi trên và liệt hai chi dưới co cứng tiến triển; nhức đầu, tê mặt, hay gù vẹo cột sống ngực có thể xảy ra. Chẩn đoán bằng MRI; điều trị phẫu thuật và thường không đạt hiệu quả. Đa xơ cứng: Tổn thương tuỷ sống thường gặp và là nguyên nhân chủ yếu của khuyết tật trong dạng tiến triển của MS.
Thoái hoá kết hợp bán cấp (thiếu vitamin B12): Dị cảm ở bàn tay và bàn chân, mất cảm giác rung/định vị sớm, co cứng tiến triển/thất điều yếu, và mất phản xạ do bệnh thần kinh ngoại biên có liên quan; thay đổi tinh thần và teo thần kinh thị có thể có mặt cùng với thiếu máu hồng cầu to. Chẩn đoán dựa vào nồng độ B12 huyết thanh thấp, tăng nồng độ homocysteine và acid methylmalonic.
Điều trị bằng bổ sung vitamin bắt đầu với 1 mg vitamin B12 IM, lặp lại đều đặn hoặc sau này dùng bằng đường uống.
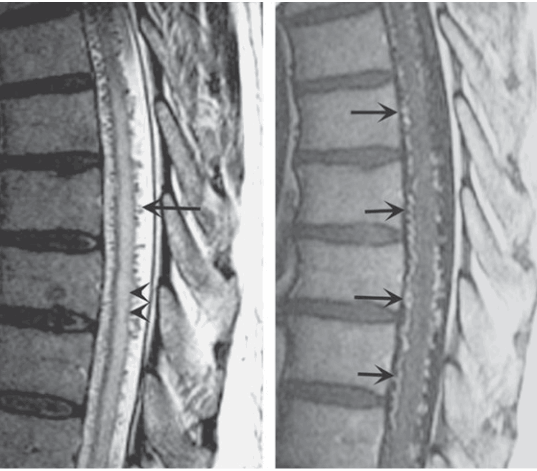
Hình. Dị dạng động tĩnh mạch. MRI đứng dọc tuỷ ngực: T2 kĩ thuật spin-echo nhanh (trái) và T1 kĩ thuật sau cản quang (phải). Trên hình ảnh T2 hiệu chỉnh (trái), tín hiệu tăng đậm độ bất thường được ghi chú ở hướng trung tâm của tuỷ sống (đầu mũi tên). Nhiều dòng khoảng trống hình răng cưa ở bụng và lưng tuỷ sống (mũi tên). Chúng đại diện cho đám rối tĩnh mạch dãn nở bất thường được cấp máu bởi lỗ rò động tĩnh mạch màng cứng. Sau tiêm cản quang (phải), nhiều, quanh co, nổi bật tĩnh mạch (mũi tên) ở bụng và lưng của tuỷ ngực được nhìn thấy, chẩn đoán dị dạng động tĩnh mạch. Bệnh nhận nam 54 tuổi, bệnh sử liệt hai chi dưới tiến triển.
Bệnh tuỷ do thiếu đồng: Lâm sàng biểu hiện gần giống như thoái hoá kết hợp bán cấp (ở trên). Nồng độ đồng huyết thanh thấp và thường ceruloplasmin giúp chẩn đoán. Một vài trường hợp vô căn, một số khác là do bệnh lý dạ dày ruột là cản trở hấp thu đồng. Điều trị bổ sung đồng bằng đường uống.
Bệnh Tabes: Có thể biển hiểu là đau nhức dữ dội, thất điều dáng đi, rối loạn bàng quang, và cơn đau tạng. Dấu hiệu chính là mất phản xạ ở chân, suy yếu cảm giác rung/định vị, dấu Romberg, và đồng tử Argyll Robertson, không co với ánh sáng nhưng thích nghi.
Liệt hai chi dưới co cứng di truyền: Co cứng tiến triển và yếu hai chân xảy ra trong cùng dòng họ; có thể đột biến trội trên NST thường, lặn, hay liên kết với giới tính X. Hơn 20 locus khác nhau đã được tìm thấy. Adrenomyeloneuropathy: Rối loạn liên kết với giới tính X mà là một biến thể của adrenoleukodystrophy. Thường ảnh hưởng đến đàn ông có tiền căn suy thượng thận và sau đó mắc liệt hai chi dưới co cứng tiến triển. Dị hợp tử ở nữ có thể phát triển bệnh tuỷ sống tiển triển chậm hơn mà không có suy thượng thân. Chẩn đoán bằng việc tăng các acid béo chuỗi dài trong huyết thanh.
Không liệu pháp nào có hiệu quả rõ ràng mặc dù ghép tuỷ xương và bổ sung dinh dưỡng đã được thử nghiệm.
Biến chứng bệnh tủy sống
Rối loạn chức năng bàng quang với nguy cơ nhiễm trùng tiểu; rối loạn nhu động ruột; đau áp lực; tổn thương tuỷ sống cổ cao; suy hô hấp; cơn tăng huyết áp hay hạ huyết áp kịch phát với thể tích thay đổi; hạ huyết áp trầm trọng với nhịp chậm trong đáp ứng với kích thích độc hay bàng quang/ruột căng; huyết khối tĩnh mạch; thuyên tắc phổi.
Bài viết cùng chuyên mục
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Bệnh lupus ban đỏ hệ thống: nguyên lý chẩn đoán điều trị
Bệnh không rõ nguyên nhân trong đó các mô và tế bào trải qua tổn thương trung gian bởi các phức hợp miễn dịch và tự kháng thể gắn ở mô.
Bệnh van tim: nguyên lý nội khoa
Triệu chứng thường xảy ra ở độ tuổi 40, nhưng hẹp van hai lá thường gây mất chức năng nặng ở độ tuổi sớm hơn ở các nước đang phát triển. Triệu chứng chính là khó thở và phù phổi do gắng sức.
Sốt không rõ nguyên nhân
Khi chẩn đoán phải nghĩ đến nước xuất xứ của bệnh nhân, bệnh nhân có đi du lịch gần đây hoặc đi đến vùng sâu, tiếp xúc với môi trường liên quan đến sở thích, vật nuôi.
Nhiễm trùng huyết mà không có ổ nhiễm trùng rõ ràng
Bệnh Tularemia và bệnh dịch hạch có thể gây ra hôi chứng thương hàn hoặc nhiễm trùng huyết với tỷ lệ tử vong khoảng 30 phần trăm và nên được nghĩ đến khi có yếu tố dịch tễ.
Đánh giá suy dinh dưỡng: nguyên lý nội khoa
Hai thể của suy dinh dưỡng thường gặp là marasmus, nó đề cập đến sự thiếu ăn xảy ra do giảm nhập năng lượng kéo dài, và kwashiorkor, đề cập đến suy dinh dưỡng có chọn lọc protein.
Bệnh gout: nguyên lý chẩn đoán và điều trị
Bệnh gout cấp có thể bởi chế độ ăn uống dư thừa, chấn thương, phẫu thuật, uống quá nhiều ethanol, điều trị giảm axit uric máu.
Bệnh trung thất: nguyên lý nội khoa
Có nhiều loại u trung thất khác nhau được xác định tại trung thất trước, giữa và sau. Các khối u hay gặp nhất trong trung thất trước là u tuyến ức, u lympho, u teratom và khối tuyến giáp.
Xạ hình: nguyên lý nội khoa
PET là rất hữu ích cho việc phát hiện các mô hoạt động trao đổi chất, chẳng hạn như ung thư và di căn, và đã thay thế phần lớn các phương thức cũ của quét hạt nhân phóng xạ.
Suy thận cấp: nguyên lý nội khoa
Trong số bệnh nhân nhập viện, đặc biệt ở khoa ngoại hoặc hồi sức tích cực, hoại tử ống thận cấp là chẩn đoán hay gặp nhất.
Ung thư tiền liệt tuyến: nguyên lý nội khoa
Với bệnh nhân đã đi căn xa, điều trị ức chế sản xuất androgen là 1 lựa chọn. Phẫu thuật cắt tinh hoàn có hiệu quả, nhưng hầu hết bệnh nhân thích dùng thuốc leuprolide.
Sụt cân: nguyên lý nội khoa
Hỏi bệnh sử có các triệu chứng đường tiêu hoá, gồm khó ăn, loạn vị giác, khó nuốt, chán ăn, buồn nôn, và thay đổi thói quen đi cầu. Hỏi lại tiền sử đi du lịch, hút thuốc lá, uống rượu.
Điều trị đau: nguyên lý nội khoa
Thuốc giảm đau có chất gây nghiện dùng đường uống hoặc đường tiêm có thể dùng trong nhiều trường hợp đau nặng. Đây là những thuốc hiệu quả nhất.
Một số rối loạn thần kinh sọ
Một số rối loạn thần kinh sọ, rối loạn cảm giác mùi, đau thần kinh thiệt hầu, nuốt khó và khó phát âm, yếu cổ, liệt lưỡi.
Ung thư da biểu mô tế bào đáy: nguyên lý nội khoa
Loại bỏ tại chỗ bằng electrodesiccation và nạo, cắt bỏ, phẫu thuật lạnh hoặc xạ trị; hiếm khi di căn nhưng có thể lan rộng tại chỗ. Ung thư da biểu mô tế bào đáy gây tử vong là điều rất bất thường.
Ung thư da biểu mô tế bào vảy: nguyên lý nội khoa
Hay gặp nhất là cắt bỏ tại chỗ và phẫu thuật vi phẫu Mohs; xạ trị một số ca chọn lọc. Bệnh di căn có thể điều trị bằng xạ trị hoặc liệu pháp sinh học kết hợp.
Hạ natri máu: nguyên lý nội khoa
Đáng chú ý, hạ Natri máu thường do nhiều yếu tố, trên lâm sàng có những yếu tố kích thích giảm áp suất thẩm thấu có thể làm tiết AVP và tăng nguy cơ hạ Natri máu.
Khối u hệ thần kinh: nguyên lý chẩn đoán điều trị
Các triệu chứng khu trú gồm liệt nửa người, mất ngôn ngữ, hay giảm thị trường là điển hình của bán cấp và tiến triển.
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Bệnh cơ tim và viêm cơ tim, nguyên lý nội khoa
Cơ tim gia tăng độ cứng làm giảm khả năng giãn của tâm thất, áp suất tâm trương tâm thất gia tăng. Các nguyên nhân bao gồm các bệnh lý thâm nhiễm
Suy giáp: nguyên lý chẩn đoán điều trị
Ở những vùng đủ iốt, bệnh tự miễn và nguyên nhân do thầy thuốc là những nguyên nhân phổ biến nhất của suy giáp.
Nuốt nghẹn: nguyên lý nội khoa
Xem xét điều trị thử thuốc chống trào ngược, nếu không đáp ứng, theo dõi pH thực quản lưu động 24 giờ, nếu âm tính, đo áp lực thực quản có thể biết được rối loạn vận động.
Đau hay tê mặt: thần kinh sinh ba (V)
Cần phải phân biệt các hình thức đau mặt phát sinh từ bệnh ở hàm, răng, hay xoang, nguyên nhân ít gặp gồm herpes zoster hay khối u.
Ho: nguyên lý nội khoa
Các vấn đề quan trọng trong bệnh sử gồm yếu tố thúc đẩy ho, yếu tố gây tăng và giảm ho, và sự xuất đàm. Đánh giá các triệu chứng của bệnh ở mũi hầu, gồm chảy mũi sau, hắt hơi.
Viêm tụy mãn: nguyên lý chẩn đoán điều trị
Đau là triệu chứng chủ yếu. Sút cân, đại tiện phân mỡ, và các triệu chứng kém hấp thu khác. Khám thực thể thường thường không có gì nổi bật.
