- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Điện tâm đồ: nguyên lý nội khoa
Điện tâm đồ: nguyên lý nội khoa
Hệ thống mặt phẳng trán đứng dọc được dùng để tính trục điện học, độ lệch của QRS trong mỗi chuyển đạo xác định là lớn nhất và nhỏ nhất.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Tiếp cận điện tâm đồ
Thông thường, điện tâm đồ được chuẩn hoá là 1.0 mV mỗi 10 mm, và tốc độ giấy là 25 mm/s (mỗi ô nhỏ theo hàng ngang = 0.04 s).
Nhịp tim
Nhát bóp/phút = 300 chia cho số ô lớn (mỗi 5 mm) giữa hai phức bộ QRS liền kề nhau. Với nhịp tim nhanh hơn, lấy 1500 chia cho số ô nhỏ (mỗi 1 mm) giữa mỗi phức bộ QRS.
Loại nhịp
Gọi là nhịp xoang nếu mỗi sóng P được theo sau bởi một phức bộ QRS, khoảng PR ≥ 0.12 s, mỗi phức bộ QRS đi trước bởi một sóng P, và sóng P dương ở các chuyển đạo I, II, và III.
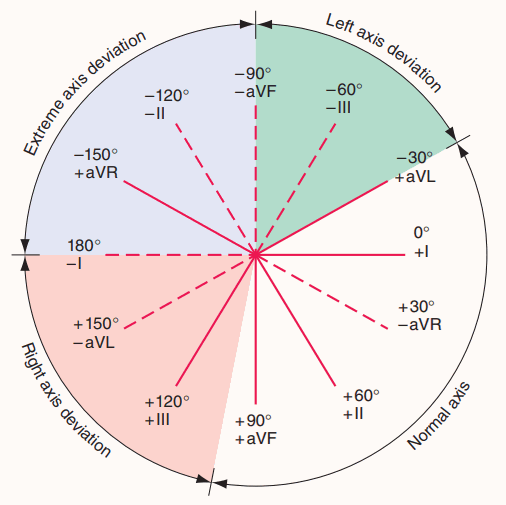
Hình. Hệ thống chuyển đạo trên ECG: Hệ thống mặt phẳng trán đứng dọc được dùng để tính trục điện học. Độ lệch của QRS trong mỗi chuyển đạo xác định là lớn nhất và nhỏ nhất. Ví dụ, QRS dương nhất ở DI thì đẳng điện ở aVF và quay về hướng 0°. Trục bình thường nằm trong khoảng từ −30° đến + 90°. Trục > + 90° là trục lệch phải và < 30° là trục lệch trái.
Trục điện học
Nếu phức bộ QRS dương ở các chuyển đạo chi I và II, thì đây là trục trung gian. Ngược lại, tìm các chuyển đạo chi có QRS gần như đẳng điện (R = S). Trục điện học lúc này vuông góc với chuyển đạo đó (hình). Nếu phức bộ QRS dương ở chuyển đạo vuông góc đó, thì trục điện học cùng hướng với chuyển đạo đó; nếu QRS âm, thì trục điện học nằm ở hướng ngược lại với chuyển đạo đó.
Trục lệch trái (âm hơn − 30°) xảy ra trong bệnh lý ảnh hưởng toàn thất trái, nhồi máu cơ tim thành dưới; cũng như trong block phân nhánh trái trước (sóng R nhỏ, sóng S sâu ở II, III, và aVF).
Trục lệch phải (>90°) xảy ra trong phì đại thất phải (R > S ở V1) và block phân nhánh trái sau (sóng Q nhỏ và sóng R cao ở chuyển đạo II, III, và aVF). Trục lệch phải nhẹ cũng gặp ở những người gầy, khoẻ mạnh (đến 110°).
Các khoảng giá trị bình thường điện tâm đồ
PR (0.12–0.20 s)
Ngắn: (1) hội chứng tái cực sớm (tìm đoạn dốc nhẹ của phức bộ QRS của sóng “delta”), (2) nhịp nút nhĩ thất (sóng P đảo ngược ở aVF).
Dài: block AV độ I.
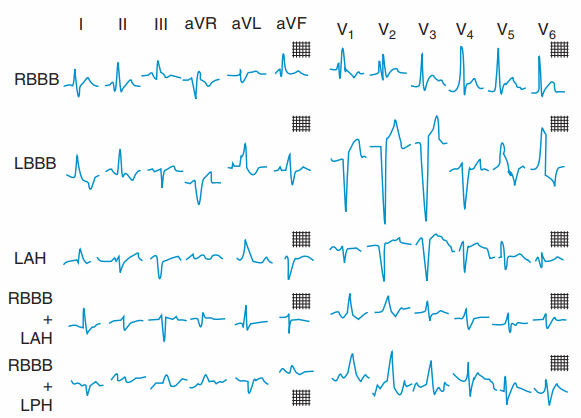
Hình. Các dẫn truyền bất thường trong tâm thất. Trên hình minh hoạ là block nhánh phải (RBBB); block nhánh trái (LBBB); block phân nhánh trái trước (LAH); block nhánh phải kèm block phân nhánh trái trước (RBBB + LAH); và block nhánh phải kèm block phân nhánh trái sau (RBBB + LPH).
QRS (0.06-0.10 s)
Dãn rộng: (1) nhịp ngoại tâm thu thất, (2) block nhánh: phải (RsR′ ở V1, sóng S sâu ở V6) và trái [RR′ ở V6 (Hình 120-2)], (3) ngưỡng gây độc của một số thuốc (v.d flecainide, propafenone, quinidine), (4) hạ kali máu nặng.
QT (< 50% khoảng RR; QT hiệu chỉnh ≤ 0.44 s)
Kéo dài: bẩm sinh, hạ kali máu, hạ calci máu, các thuốc (v.d thuốc chống loạn nhịp loại IA và loại III, tricyclics).
Phì đại buồng tim
Nhĩ phải: sóng P ≥ 2.5 mm ở chuyển đạo II.
Nhĩ trái: sóng P hai pha (dương tính, sau âm tính) ở V1, với pha âm rộng hơn 0.04 s.
Thất phải: R > S ở V1 và R ở V1 > 5 mm; sóng S sâu ở V6; trục lệch phải.
Thất trái: sóng S ở V1 cộng R ở V5 hoặc V6 ≥35 mm hoặc R ở aVL >11mm.
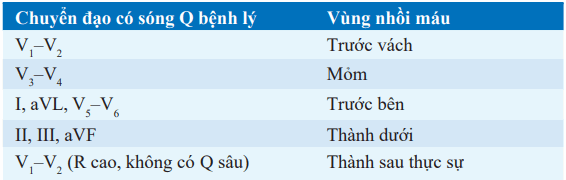
Nhồi máu cơ tim
Diễn tiến nhồi máu cơ tim cấp ST chênh tái tưới máu thất bại: sóng Q bệnh lý ( ≥ 0.04 s và ≥ 25% tổng biên độ QRS) tại các chuyển đạo theo trong bảng; nhồi máu cơ tim cấp ST không chênh có sự thay đổi ST-T ở những chuyển đạo mà không hình thành sóng Q bệnh lý. Một số trường hợp khác (ngoài nhồi máu cơ tim cấp) cũng có thể gây ra sóng Q (bảng).
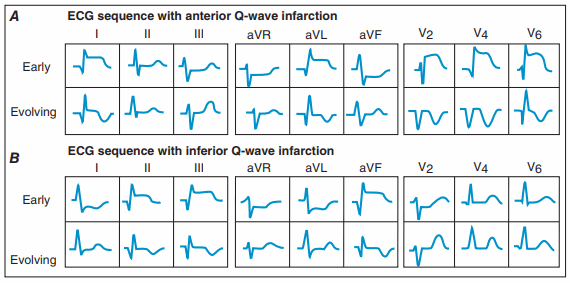
Hình. Sự thay đổi tuần tự của khử cực và tái cực trong nhồi máu cơ tim A. thành trước cấp và B. nhồi máu cơ tim thành sau có sóng Q.
Trong nhồi máu thành trước, ST chênh lên ở I, aVL, và các chuyển đạo trước tim, có thể thấy ST chênh xuống soi gương ở II, III, và aVF. Ngược lại, nhồi máu thành dưới (hoặc tha2nhs au) có thể có ST chênh xuống soi gương ở V1 đến V3
Sóng ST-T
ST chênh lên: Nhồi máu cơ tim cấp, co thắt mạch vành, viêm ngoại tâm mạc (cong lõm) (xem hìnhvà bảng), phình thất trái, hình ảnh Brugada (block nhánh phải với ST chênh lên ở V1-V2).
ST chênh xuống: do Digitalis, kéo căng thành cơ (do phì đại tâm thất), thiếu máu, hay nhồi máu không xuyên thành.
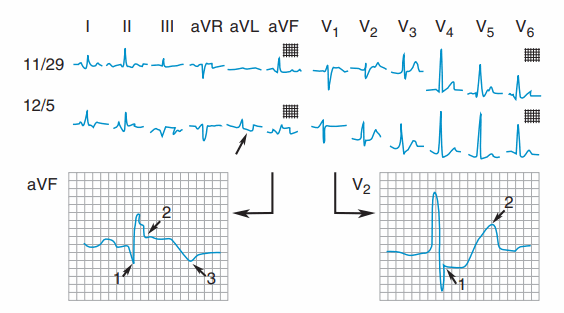
Hình. Nhồi máu cơ tim thành dưới cấp. ECG 11/29 cho thấy sự thay đổi ST và T không đặc hiệu. Trên ECG 12/5 xảy ra nhồi máu cơ tim cấp. Có sóng Q bệnh lý 1, ST chênh lên 2, và sóng T đảo 3 ở chuyển đạo II, III, và aVF chỉ điểm vị trí nhồi máu là ở thành dưới. Sự thay đổi soi gương ở aVL (mũi tên nhỏ). Sóng R tăng điện thế với ST chênh xuống và sóng T cao ở V2 là đặc điểm của nhồi máu lan đến thành sau của nhồi máu thành dưới.
Bảng. SÓNG Q Ở MỘT SỐ CHUYỂN ĐẠO TRONG NHỒI MÁU
T nhô cao rõ: Tăng kali máu; nhồi máu cơ tim (“sóng T siêu cấp”).
T đảo ngược: nhồi máu cơ tim không Q, hình ảnh “kéo căng” tâm thất, tác dụng phụ của thuốc (v.d digitalis), hạ kali máu, tăng calci máu, tăng áp lực nội sọ (v.d xuất huyết dưới nhện).
Bảng. CHẨN ĐOÁN PHÂN BIỆT CỦA SÓNG Q
Các yếu tố sinh lý hoặc tư thế
1. Sóng Q “vùng vách” bình thường.
2. Biến đổi sóng Q bình thường ở V1 đến V2, aVL, III, và aVF.
3. Tràn khí màng phổi trái hoặc tim nằm bên phải.
Tổn thương hoặc bệnh lý thấm nhập cơ tim
1. Các quá trình cấp: thiếu máu hoặc nhồi máu cơ tim, viêm cơ tim, tăng kali máu.
2. Các quá trình mạn: bệnh cơ tim vô căn, amyloid, khối u, sarcoid, xơ cứng bì.
Phì đại/Lớn thất
1. Thất trái (Sóng R điện thế thấp)a.
2. Thất phải (Sóng R điện thế bình thường).
3. Bệnh cơ tim phì đại.
Bất thường dẫn truyền
1. Block nhánh trái.
2. Hình ảnh Wolff-Parkinson-White.
aSóng R nhỏ hoặc biến mất ở các chuyển đạo trước tim bên phải và ở giữa.
Bài viết cùng chuyên mục
Ho: nguyên lý nội khoa
Các vấn đề quan trọng trong bệnh sử gồm yếu tố thúc đẩy ho, yếu tố gây tăng và giảm ho, và sự xuất đàm. Đánh giá các triệu chứng của bệnh ở mũi hầu, gồm chảy mũi sau, hắt hơi.
Suy thận cấp: nguyên lý nội khoa
Trong số bệnh nhân nhập viện, đặc biệt ở khoa ngoại hoặc hồi sức tích cực, hoại tử ống thận cấp là chẩn đoán hay gặp nhất.
Dùng Glucocorticoids trên lâm sàng
Những tác dụng phụ có thể được giảm thiểu bằng cách lựa chọn cẩn thận steroid, liều tối thiểu, và điều trị cách ngày hoặc gián đoạn.
Tăng huyết áp: nguyên lý nội khoa
Ở những bệnh nhân tăng huyết áp tâm thu có hiệu áp cao, nên nghĩ đến ngộ độc giáp tố, hở van động mạch chủ, và dò động tĩnh mạch hệ thống.
Tắc cấp động mạch thận: nguyên lý nội khoa
Nhồi máu thận rộng gây đau, buồn nôn, nôn, tăng huyết áp, sốt, protein niệu, đái máu, tăng lactat dehydrogenase và aspartate aminotransferase.
Đau và sưng các khớp: nguyên lý nội khoa
Sưng đau các khớp có thể là những biểu hiện của những rối loạn tác động một cách nguyên phát lên hệ cơ xương khớp hoặc có thể phản ánh bệnh toàn thân.
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Các bệnh da sần có vảy hay gặp
Tổn thương đơn lẻ giống tương tự nhưng nhỏ hơn so với đám báo hiệu và được sắp xếp đối xứng theo trục dài của mỗi tổn thương đơn lẻ cùng với các khoanh da.
Rậm lông: rối loạn hệ sinh sản nữ giới
Cách tiếp cận khi xét nghiệm thừa androgen được mô tả trong hình. Buồng trứng đa nang là một nguyên nhân tương đối phổ biến gây rậm lông.
Rối loạn nhịp nhanh: nguyên lý nội khoa
Loạn nhịp với phức bộ QRS rộng có thể gợi ý nhịp nhanh thất hoặc nhịp nhanh trên thất với dẫn truyền rối loạn. Các yếu tố thúc đẩy nhịp nhanh thất bao gồm.
Đánh giá tình trạng dinh dưỡng: nguyên lý nội khoa
Năng lượng trung bình nhập vào khoảng 2800 kcal một ngày cho đàn ông và khoảng 1800 kcal một ngày cho phụ nữ, mặc dù sự tính toán này còn phụ thuộc vào tuổi, trọng lượng cơ thể.
Cổ trướng do xơ gan: nguyên lý nội khoa
Nguy cơ tăng ở bệnh nhân có xuất huyết tĩnh mạch thực quản và khuyến cáo dự phòng viêm phúc mạc tự phát do vi khuẩn khi bệnh nhân có biểu hiện xuất huyết tiêu hoá trên.
Phương pháp khám và vị trí thần kinh
Dữ liệu lâm sàng có được từ khám thần kinh cộng với bệnh sử chi tiết giúp biết được vị trí giải phẫu mà giải thích tốt nhất những dấu chứng lâm sàng.
Đa hồng cầu: nguyên lý nội khoa
Đa hồng cầu nguyên phát phân biệt với đa hồng cầu thứ phát qua lách to, tăng bạch cầu, tăng tiểu cầu, và tăng nồng độ vitamin B12, và giảm nồng độ erythropoietin.
Bệnh phổi do môi trường: nguyên lý nội khoa
Khí dạng hòa tan trong nước như ammonia được hấp thụ ở đường thở trên và gây kích thích và co phế quản phản ứng, trong khi khí ít hòa tan trong nước.
Buồn ngủ ngày quá mức
Phân biệt sự buồn ngủ do sự mệt mỏi chủ quan của người bệnh có thể khó khăn. Đo thời gian ngủ ngày có thể thực hiện ở phòng thí nghiệm kiểm tra các giấc ngủ ban ngày.
Viêm mũi dị ứng: bệnh quá mẫn tức thì (typ I)
Viêm bề mặt niêm mạc mũi có thể cho phép các chất gây dị ứng thâm nhập vào sâu trong mô, nơi chúng liên kết với các tế bào mast quanh tiểu tĩnh mạch.
Chọc dịch màng bụng: nguyên lý nội khoa
Đối với một chọc lớn khối lượng, hệ thống hút trực tiếp vào thùng chứa chân không lớn sử dụng kết nối ống là một lựa chọn thường được sử dụng.
Xạ hình: nguyên lý nội khoa
PET là rất hữu ích cho việc phát hiện các mô hoạt động trao đổi chất, chẳng hạn như ung thư và di căn, và đã thay thế phần lớn các phương thức cũ của quét hạt nhân phóng xạ.
Bệnh tủy sống: nguyên lý chẩn đoán điều trị
Những chỉ điểm tương đối mức độ của sang thương gồm vị trí của mức cảm giác, nhóm tăng cảm đau ở phần trên của các rối loạn cảm giác cuối.
Xanh tím: nguyên lý nội khoa
Ngón tay dùi trống có thể do di truyền, vô căn hoặc mắc phải do ung thư phổi, viêm nội tâm mạc nhiễm trùng, giãn phế quản, hoặc xơ gan.
Thuyên tắc phổi và huyết khối tĩnh mạch sâu
Huyết khối tĩnh mạch sâu thường có biểu hiện khó chịu tăng dần ở bắp chân. Đối với thuyên tắc phổi, khó thở là triệu chứng hay gặp nhất.
Bệnh não do thiếu máu cục bộ
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não.
Bệnh lupus ban đỏ hệ thống: nguyên lý chẩn đoán điều trị
Bệnh không rõ nguyên nhân trong đó các mô và tế bào trải qua tổn thương trung gian bởi các phức hợp miễn dịch và tự kháng thể gắn ở mô.
Phương tiện hình ảnh học thần kinh
Xuất hiện nhiều kĩ thuật can thiệp hình ảnh học thần kinh bao gồm tắc mạch, coiling, và đặt stent mạch máu cũng như can thiệp cột sống như chụp đĩa gian đốt sống.
