- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Trong ống thận: HCO3- được lọc sau đó tái hấp thu bởi sự tương tác với H+
Trong ống thận: HCO3- được lọc sau đó tái hấp thu bởi sự tương tác với H+
Quá trình tái hấp thu này được khởi đầu bởi một phản ứng trong ống thận giữa HCO3- được lọc ra ở cầu thận và H+ được bài tiết bởi tế bào thành ống thận.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Bicarbonat không hề thấm dễ dàng qua màng tế bào ở ống thận, do đó HCO3- được lọc ra ở tiểu cầu thận không thể được tái hấp thu trực tiếp. Thay vào đó, HCO3- được tái hấp thu bởi một quá trình đặc biệt mà trong đó, đầu tiên nó phải được tổ hợp với H+ thành H2CO3, rồi phân ly thành CO2 và nước, được thể hiện ở hình.
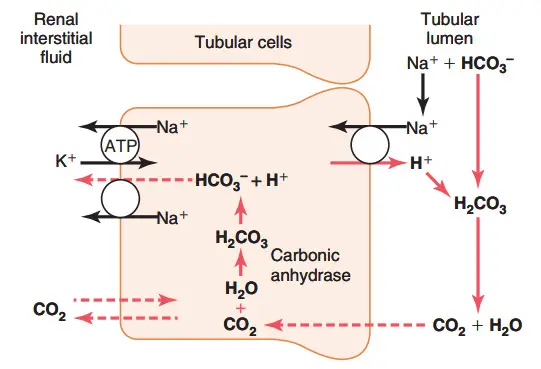
Hình. Cơ chế tế bào học của (1) sự bài tiết H+ vào trong lòng ống thận. (2) ống thận tái hấp thu HCO3- bằng cách kết hợp H+ với HCO3- thành acid carbonic, sau đó lại phân ly thành CO2 và nước. (3) ion Na, được tái hấp thu nhờ sự trao đổi với H+ được bài tiết. Quá trình này xảy ra ở ống lượn gần, đoạn dày của nhánh lên quai Henle và đoạn đầu ống lượn xa.
Quá trình tái hấp thu này được khởi đầu bởi một phản ứng trong ống thận giữa HCO3- được lọc ra ở cầu thận và H+ được bài tiết bởi tế bào thành ống thận. H2CO3 tạo ra trong quá trình này phân ly ngay thành CO2 và nước, CO2 có thể dễ dàng khuếch tán qua màng tế bào ống để vào trong tế bào ống thận, nơi mà nó được phản ứng với nước để tạo thành một phân tử H2CO3 mới dưới xúc tác của Carbonic anhydrase. H2CO3 này lại phân ly thành HCO3- và H+, HCO3- khuếch tán vào trong dịch gian bào và được mang về tuần hoàn cơ thể.
Sự vận chuyển HCO3- qua màng tế bào vào mô kẽ được thực hiện bởi 2 cơ chế: (1) kênh Na+-HCO3- trên màng tế bào ống lượn gần và (2) kênh Cl-HCO3- ở đoạn cuối ống lượn gần, đoạn dày nhánh lên quai Henle, và ống góp.
Như vậy mỗi H+ được tạo thành trong lòng tế bào ống thận thì một HCO3- cũng đồng thời được tạo ra và giải phóng vào máu. Ảnh hưởng hệ thống của phản ứng này là sự tái hấp thu HCO3- từ lòng ống thận dù phân tử HCO3- đi vào dịch kẽ không phải là phân tử HCO3- được lọc ra trước đó. Sự tái hấp thu dịch lọc này không ảnh hưởng đến dự trữ H+ của hệ thống vì H+ dự trữ gắn với HCO3- trong dịch lọc, và do ðó không ðýợc bài tiết ra ngoài.
HCO3- được “chuẩn độ” bởi H+ trong lòng ống thận. Ở điều kiện thường, tỉ lệ H+ bài tiết khoảng 4400 mEq/ngày, và tỉ lệ lọc của HCO3- khoảng 4320 mEq/ngày. Như vậy, số lượng 2 ion này tiến vào ống thận là tương đương nhau, chúng kết hợp với nhau và tạo thành CO2 và nước. Do đó, người ta nói rằng HCO30 và H+ bình thường “chuẩn độ” nhau trong dịch lọc.
Sự “chuẩn độ” này không phải bao giờ cũng hoàn toàn chính xác vì thường có sự vượt hơn nhẹ của H+ (khoảng 80 mEq/ngày) giải thoái cho cơ thể khỏi sự ngộ độc các acid cố định tạo ra do chuyển hóa. Như sẽ giải thích sau đây, hầu hết H+ này không được bài tiết dưới dạng tự do mà thường là trong sự kết hợp với các yếu tố khác của hệ đệm trong nước tiểu, như ion phosphat và NH3.
Khi có sự vượt lên quá mức của HCO3 so với H+ trong nước tiểu, như trong kiềm chuyển hóa, lượng HCO3- tăng lên này không thể được tái hấp thu, do đó, lượng HCO3- này tồn dư trong lòng ống thận và được bài tiết ra ngoài trong nước tiểu. Giúp xừ lý tình trạng nhiễm kiềm chuyển hóa.
Trong nhiễm toan, có sự tăng H+ so với HCO3- làm tăng sự tái hấp thu HCO3- đến mức tái hấp thu hoàn toàn HCO3-. H+ được bài tiết vào trong nước tiểu dưới dạng các tổ hợp với các đệm của nước tiểu đặc biệt là ion phosphat và NH3. Như vậy cơ chế căn bản của sự điều tiết cân bằng acid-base của thận là bởi sự cân bằng không hoàn toàn giữa nồng độ H+ với HCO3-. Bài tiết một trong hai ion vào trong nước tiểu và lấy đi chúng từ dịch ngoại bào.
Bài viết cùng chuyên mục
Sinh lý bệnh của suy thượng thận và bệnh lý Addison
Lượng lớn của glucocorticoid đôi khi tiết ra để đáp ứng với các loại stress về thể chất hoặc tinh thần, bệnh Addison, đầu ra của glucocorticoid không tăng trong khi bị stress.
Điều chỉnh tật khúc xạ bằng kính áp tròng và đục thể thủy tinh
Kính áp tròng có một vài ưu điểm và ngoài ra còn có đặc điểm như kính chuyển động đồng thời với mắt, kính áp tròng sẽ ảnh hưởng một ít đến kích thước thật của vật khi nhìn qua kính.
Xác định vị trí đau của tạng: đường dẫn truyền đau tạng và đau thành
Cảm giác đau từ các tạng khác nhau thường khó xác định rõ vị trí. Thứ nhất, não không nhận thức được về sự hiện diện của các cơ quan. Thứ hai, cảm giác từ ổ bụng và lồng ngực được dẫn truyền lên hệ thần kinh trung ương qua hai con đường:
Kém hấp thu bởi niêm mạc ruột non - Sprue
Một số bệnh có thể gây ra giảm hấp thu bởi niêm mạc, chúng thường được phân loại cùng nhau dưới thuật ngữ chung là sprue, hấp thu kém cũng có thể xảy ra khi các phần lớn của ruột non đã bị loại bỏ.
Rối loạn thân nhiệt
Giảm thân nhiệt bệnh lý có thể xảy ra trong các trường hợp bệnh lý có rối loạn chuyển hóa trầm trọng như: xơ gan, tiểu đường, suy dinh dưỡng, shock
Hoạt hóa prothrombin: khởi đầu quá trình đông máu
Hầu hết các yếu tố đông máu được đánh số thứ tự La Mã. Khi muốn kí hiệu dạng hoạt hóa sẽ thêm chữ “h” nhỏ đằng sau số La Mã, ví dụ như yếu tố VIIh là dạng hoạt hóa của yếu tố VII.
Bệnh van tim: huyết động học trong quá trình gắng sức thể lực
Ngay cả trong các trường hợp bệnh van tim nhẹ đến trung bình, dự trữ tim của bệnh nhân giảm tương ứng với mức độ nghiêm trọng của rối loạn chức năng van tim.
Hệ thống Opiate của não: Endorphins và Enkephalins
Hệ thống opiate của não vẫn chưa được hiểu biết thấu đáo, hoạt động của hệ thống vô cảm thông qua tín hiệu thần kinh vào chất xám quanh cống não và vùng quanh não thất.
Miễn dịch thu được (thích ứng): đề kháng của cơ thể trong nhiễm khuẩn
Miễn dịch thu được là do một hệ thống miễn dịch đặc biệt hình thành kháng thể và hoặc hoạt hóa tế bào lympho tấn công và tiêu diệt các vi sinh vật xâm lấn cụ thể hoặc độc tố.
Chuyển hóa prothrombin thành thrombin: cơ chế đông máu cầm máu
Nếu gan không sản xuất được prothrombin thì nồng độ prothrombin trong huyết tương có thể hạ xuống quá thấp, không đáp ứng nhu cầu sử dụng cho quá trình đông máu.
Kích thích giải phóng ADH: do áp lực động mạch giảm và / hoặc thể tích máu giảm
Bất cứ khi nào huyết áp và lượng máu bị giảm, chẳng hạn như xảy ra trong xuất huyết, sự tăng tiết ADH dẫn đến tăng sự tái hấp thu dịch bởi thận, giúp khôi phục huyết áp và lượng máu về bình thường.
Tiếng thổi của tim: được tạo ra bởi tổn thương của van
Các đồ thị chỉ ra cường độ của tiếng thổi thay đổi như thế nào trong suốt các phần khác nhau của thì tâm trương và thì tâm thu. Thời gian tương đối của mỗi tiếng thổi cũng là hiển nhiên.
Thận bài tiết kali: bởi tế bào chính của ống lượn xa và ống góp
Việc bài tiết kali từ máu vào lòng ống là một quá trình gồm hai bước, bắt đầu bằng sự hấp thu từ các kẽ vào trong tế bào nhờ bơm natri-kali ATPase ở màng tế bào bên.
Nồng độ của các chất hòa tan trong các đoạn ống thận
Thay đổi nồng độ của các chất qua các đoạn khác nhau của ống thận thống qua tỉ số giữa nồng độ huyết tương và ở dịch lọc.
Sinh lý bệnh tử vong
Hoạt động của tim và phổi ngừng hẳn, lúc nầy thần kinh trung ương hoàn toàn bị ức chế do không còn quá trình oxy hóa vì rối loạn enzyme hô hấp.
Tái hấp thu của ống góp tủy thận
Các ống góp của tuỷ tích cực tái hấp thu natri và tiết ra các ion hydro và có thể thấm qua urê, được tái hấp thu trong các đoạn ống này. Sự tái hấp thu nước trong ống góp của tuỷ được kiểm soát bởi nồng độ của hormone chống bài niệu.
Tổng hợp ADH ở vùng dưới đồi và giải phóng từ thùy sau tuyến yên
Sự bài tiết ADH để đáp ứng với kích thích thẩm thấu là nhanh chóng, vì vậy nồng độ ADH huyết tương có thể tăng nhiều lần trong vòng vài phút, do đó cung cấp một phương thức thay đổi sự bài xuất nước qua thận của.
Vận chuyển nước và các chất ở quai Henle của thận
Đoạn dày của ngành lên quai Henle hầu như không thấm nước. Do đó, hầu hết nước qua đoạn này vẫn ở lại trong lòng ống mặc dù có một lượng lớn chất tan được tái hấp thu.
Các chỉ số cơ bản trong rối loạn cân bằng Acid Base
Các chỉ số cần theo dõi.(Giá trị bình thường) pH = 7,36 - 7,45. PaCO2 = 35 - 45 mmHg. HCO3- = 22 - 27 mmol/l. BE = (-1) đến (+2) mmol/l.
Cơ chế bệnh sinh của rối loạn đại tràng
Bệnh rối loạn đại tràng bao gồm táo bón, bệnh tiêu chảy do tâm lý, bệnh tiêu chảy do viêm đại tràng và liệt đại tiện ở những người bị chấn thương tủy sống.
Sự thực bào: chức năng của bạch cầu hạt trung tính và đại thực bào
Ngoài việc tiêu hóa vi khuẩn ăn vào trong phagosome thì bạch cầu hạt trung tính và đại thực bào còn chứa các tác nhân diệt khuẩn giết được hầu hết vi khuẩn kể cả khi enzym của lysosome không tiêu hóa được chúng.
Sinh lý bệnh về sốt
Ngày nay người ta biết, có nhiều chất có tác động lên trung tâm điều nhiệt, gây sốt được sản xuất từ nhiều loại tế bào khác nhau, gọi chung là các cytokine gây sốt.
Tồn tại ống động mạch: bệnh tim bẩm sinh shunt trái phải
Ngay sau khi trẻ được sinh ra và bắt đầu thở, phổi sẽ phồng lên, các phế nang chứa đầy không khí mà sức cản của dòng máu qua cây mạch phổi cũng giảm rất nhiều, tạo điều kiện cho áp lực động mạch phổi giảm xuống.
Những yếu tố chính gây xơ vữa động mạch
Gây xơ vữa động mạch bằng cách làm tăng nồng độ LDLs trong huyết tương, yêu tố khác như là tăng huyết áp, dẫn tới xơ vữa động mạch do làm tổn thương lớp nội mạc mạch máu và những thay đổi khác lên các mô mạch máu.
Diễn biến khi cơ thể tiếp xúc với quá lạnh
Trừ khi được điều trị ngay lập tức, một người ngâm trong nước lạnh thường chết sau 20 đến 30 phút, do ngừng tim hoặc rung tim. Lúc đó thân nhiệt sẽ giảm xuống mức 77 độ F.
