- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Suy tim mất bù: những thay đổi huyết động học trong suy tim nặng
Suy tim mất bù: những thay đổi huyết động học trong suy tim nặng
Khi phát hiện tình trạng mất bù nghiêm trọng bằng tăng phù, đặc biệt là phù phổi, dẫn đến ran nổ và khó thở. Thiếu điều trị phù hợp trong giai đoạn cấp này có thể dẫn đến tử vong.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nếu tim bị tổn thương nặng nề, không bù được, bằng cả phản xạ giao cảm hay giữ dịch, có thể làm giảm khả năng tống máu của tim. Hậu quả là cung lượng tim không tăng cao đủ để khiến thận bài tiết đủ lượng nước tiểu. Do đó, dịch tiếp tục bị giữ, bệnh nhân tiến triển phù, giai đoạn này cuối cùng dẫn đến tử vong. Tình trạng này được gọi là suy tim mất bù. Do đó, nguyên nhân lớn nhất của suy tim mất bù là tim không tống đủ máu để thận bài tiết lượng nước tiểu cần thiết mỗi ngày.
Phân tích hình ảnh trong suy tim mất bù
Hình cho thấy cung lượng tim giảm ở nhiều thời điểm khác nhau (điểm A đến F) sau khi tim bị yếu trầm trọng. Điểm A trên đường cong biểu diễn trạng thái tuần hoàn trước khi có bất kỳ sự bù trừ nào xảy ra, và điểm B là trạng thái vài phút sau khi kích thích giao cảm đã bù hết có thể nhưng trước giai đoạn giữ dịch. Ở thời điểm này, cung lượng tim có thể tăng đến 4 L/ phút và áp lực nhĩ phải tăng lên 5 mmHg. Bệnh nhân ở trong tình trạng tốt, nhưng không ổn định do cung lượng tim không tăng đủ cao để thận bài tiết đủ nước tiểu, chính vì thế, tiếp tục ứ dịch và có thể dẫn đến tử vong. Những vấn đề này có thể được giải thích một cách định lượng. Chú ý trên đường thẳng hình, ở mức cung lượng tim là 5L/ phút. Mức độ này gần bằng mức cung lượng tim cần thiết ở người lớn để giúp thận tái thiết lập cân bằng dịch - khi lượng muối và nước ra khỏi cơ thể bằng với lượng nạp vào. Với cung lượng tim dưới mức này, cơ chế ứ dịch duy trì vai trò và thể tích dịch tăng nhanh. Do sự tăng nhanh thể tích dịch, áp lực đổ đầy hệ thống trong vòng tuần hoàn tiếp tục tăng cao làm tăng lượng máu từ tĩnh mạch ngoại vi về nhĩ phải, do đó tăng áp lực nhĩ phải. Sau 1 ngày, sự thay đổi trạng thái tuần hoàn trong hình từ điểm B đến C, với áp lực nhĩ phải tăng đến 7 mmHg và cung lượng tim tăng đến 4.2 L/phút. Chú ý rằng cung lượng tim vẫn chưa đủ để giữ lượng nước tiểu bình thường; chính vì thế dịch tiếp tục ứ lại. Sau vài ngày, áp lực nhĩ phải tăng đến 9mmHg, trạng thái tuần hoàn được thể hiện ở điểm D. Cung lượng tim vẫn không đủ để thiết lập cân bằng dịch. Sau vài ngày ứ dịch, áp lực nhĩ phải tiếp tục tăng quá cao, nhưng đến thời điểm này chức năng tim bắt đầu giảm xuống mức thấp hơn. Sự giảm này do tim giãn quá mức, phù ở cơ tim và những yếu tố khác làm giảm khả năng bơm máu của tim. Rõ rằng sự ứ dịch sẽ có hại hơn là lợi với tuần hoàn. Cung lượng tim vẫn chưa đủ cao để khôi phục chức năng thận bình thường, chính vì thế ứ dịch không chỉ tiếp tục mà còn tiến triển do giảm cung lượng tim (và giảm huyết áp động mạch). Hậu quả là trong vài ngày, trạng thái tuần hoàn đạt đến điểm E trên đường cong với cung lượng tim nhỏ hơn 2.5 L/phút và áp lực nhĩ phải là 16 mmHg, trạng thái này hoàn toàn không tương thích, và bệnh nhân sẽ chết nếu tình trạng này không được đảo ngược.
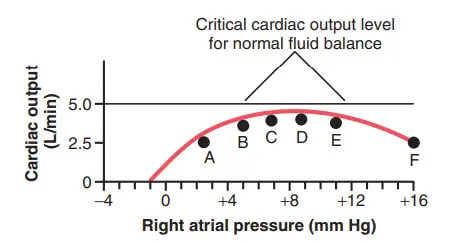
Hình. Cung lượng tim suy giảm nghiêm trọng cho thấy bệnh tim mất bù. Tình trạng ứ nước tiến triển làm tăng áp lực tâm nhĩ phải trong khoảng thời gian nhiều ngày, và cung lượng tim tăng dần từ điểm A đến điểm F, cho đến khi tử vong.
Giai đoạn suy tim tiếp tục tồi tệ được gọi là suy tim mất bù
Do đó, một người có thể nhìn thấy từ phân tích này đó là giảm cung lượng tim (và huyết áp động mạch) để tăng mức độ quan trọng của chức năng thận bình thường dẫn đến (1) tăng ứ dịch dẫn đến (2) tăng áp lực đổ đầy hệ thống (3) tăng áp lực nhĩ phải cho đến khi tim giãn hoàn toàn hoặc phù và không thể bơm đủ lượng máu dẫn đến suy hoàn toàn. Theo lâm sàng, khi phát hiện tình trạng mất bù nghiêm trọng bằng tăng phù, đặc biệt là phù phổi, dẫn đến ran nổ và khó thở. Thiếu điều trị phù hợp trong giai đoạn cấp này có thể dẫn đến tử vong.
Điều trị suy tim mất bù
Quá trình mất bù thường được dừng lại bằng (1) làm mạnh cơ tim theo một trong nhiều cách, đặc biệt bằng thuốc tác dụng trên tim như digitalis, chính vì thế tim trở nên mạnh hơn để bơm đủ lượng máu theo yêu cầu giúp thận thực hiện chức năng hoặc (2) sử dụng thuốc lợi tiểu để tăng đào thải ở thận trong khi cùng lúc giảm lượng muối nước nạp vào, tạo nên sự cân bằng giữa xuất và nhập mặc dù cung lượng tim thấp. Cả 2 phương pháp đều làm dừng quá trình mất bù để loại bỏ dịch trong cơ thể.
Cơ chế tác dụng của thuốc tác dụng trên tim như Digitalis
Thuốc tác dụng trên tim như digitalis, khi được sử dụng trên người bình thường, thường ít có tác dụng tăng lực co cơ tim. Tuy nhiên, khi sử dụng cho bệnh nhân có suy tim mạn, thuốc có thể tăng lực co cơ tim từ 50-100%. Chính vì thế, chúng là điều trị chính ở bệnh nhân có suy tim mạn. Digitalis và những glycoside tác dụng trên tim có tác dụng tăng lực co cơ tim bằng cách tăng ion Ca trong sợi cơ. Tác dung này thường do chẹn bơm Na-K- ATPase trên màng tế bào cơ tim. Chẹn kênh Na-K làm tăng Na nội bào và giảm bơm trao đổi Na-K, đẩy Ca ra ngoài để thay cho Na. Do bơm Na-K phụ thuộc vào gradient Na cao để đi qua màng, sự tích tự Na trong tế bào làm giảm hoạt động này.
Trên cơ tim suy, lưới sarcoplasmic không thể tập trung đủ lượng Ca và do đó không thể giải phóng ion Ca vào trong sợi cơ để gây co cơ. Tac dụng của digitalis làm giảm hoạt động của bơm Na-K và tăng nồng độ Ca trong cơ tim cung cấp thêm Ca cần để tăng lực co cơ tim. Do đó, nó thường có lợi trong giảm cơ chế bơm Ca với một lượng digitalis trung bình cho phép nồng độ Ca nội cơ tương tăng nhẹ.
Bài viết cùng chuyên mục
Tái hấp thu ở ống lượn gần: tái hấp thu chủ động và thụ động
Ống lượn gần có công suất tái hấp thu lớn là do tế bào của nó có cấu tạo đặc biệt. Tế bào biểu mô ống lượn gần có khả năng trao đổi chất cao và lượng lớn ty thể hỗ trợ cho quá trình vận chuyển tích cực mạnh.
Bạch cầu ưa acid (bạch cầu ái toan): chống lại nhiễm kí sinh trùng và dị ứng
Bạch cầu ái toan cũng có xu hướng đặc biệt tập trung nhiều trong các mô có phản ứng dị ứng, như trong các mô quanh phế quản ở người bị hen phế quản và trong da sau khi có phản ứng dị ứng da.
Bài giảng rối loạn chuyển hóa protid
Giảm protid huyết tương phản ánh tình trạng giảm khối lượng protid của cơ thể, một gam protid huyết tương đại diện cho 30 gam protid của cơ thể.
Các nguyên nhân rối loạn cân bằng acid base trên lâm sàng
Cách điều trị tốt nhất cho nhiễm acid hoặc nhiễm kiềm là điều chỉnh lại tình trạng gây ra sự bất thường. Điều này thường rất khó, đặc biệt đối với các bệnh mạn tính làm suy yếu chức năng của phổi hoặc gây ra suy thận.
Ước tính lưu lượng huyết tương qua thận: độ thanh thải PAH
Do mức lọc cầu thận mức lọc cầu thận chỉ chiếm khoảng 20% lưu lượng máu qua thận, một chất được thải trừ hoàn toàn ra khỏi huyết tương phải được bài tiết ở ống thận cũng như lọc ở cầu thận.
Điều chỉnh phân phối kali trong cơ thể
Hấp thụ kali trong một bữa ăn nhiều rau và trái cây vào một thể tích dịch ngoại bào, sẽ làm tăng nồng độ kali trong huyết tương, hầu hết kali ăn vào sẽ nhanh chóng di chuyển vào các tế bào cho đến khi thận có thể loại bỏ lượng dư thừa.
Đại cương về viêm
Virchow (thế kỷ XIX) đã cho rằng viêm là phản ứng cục bộ, nhưng hiện tại người ta cho rằng viêm là biểu hiện cục bộ của một phản ứng toàn thân.
Phân loại và đặc điểm của đau: đau nhanh và đau chậm
Đau được phân thành hai loại chính: đau nhanh và đau chậm. Đau nhanh được cảm nhận thấy trong vòng khoảng 0.1 giây sau khi một kích thích đau được gây ra, trong khi đau chậm bắt đầu chỉ sau 1 giây hoặc hơn.
Bất thường trong điều hòa thân nhiệt cơ thể người
Một số chất gây sốt, khi được tiêm vào vùng dưới đồi, có thể ngay lập tức và trực tiếp tác động trên đây làm tăng điểm nhiệt chuẩn, các chất gây sốt khác tác động gián tiếp và có thể mất vài giờ để chúng gây tác dụng.
Điều chỉnh bài tiết H + ở ống thận
Những thay đổi về nồng độ K+ trong huyết tương cũng có thể ảnh hưởng đến sự tiết H+ của ông thận. Hạ kali máu kích thích và tăng kali máu ức chế H + bài tiết ở ống lượn gần.
Hiểu biết toàn diện cơ chế bệnh sinh của béo phì
Nguy cơ béo phì ảnh hưởng đến nhiều bệnh lý khác nhau như xơ gan, tăng huyết áp, bệnh lý tim mạch, đột quỵ, và bệnh thận xuất hiện liên quan nhiều tới béo tạng (béo bụng) hơn là tăng dự trữ mỡ dưới da, hoặc dự trữ chất béo phần thấp cơ thể như là hông.
Cơ chế myogenic tự điều chỉnh lưu lượng máu qua thận và mức lọc cầu thận
Mặc dù cơ chế myogenic hoạt động ở hầu hết các tiểu động mạch đi khắp cơ thể, tầm quan trọng của nó trong lưu lượng máu thận và mức lọc cầu thận tự điều đã được đề cập.
Các giai đoạn cầm máu: ngăn mất máu khi mạch máu bị tổn thương
Cơ chế tạo nút tiểu cầu cực kì quan trọng để sửa chữa hàng ngàn lỗ tổn thương xảy ra hàng ngày ở các mạch máu rất nhỏ, như trong quá trình tạo lớp tế bào nội mô mới sẽ xuất hiện nhiều lỗ tổn thương như thế.
Chống đông: những chất dùng trong lâm sàng
Trong một số trường hợp cần kìm hãm quá trình đông máu. Có nhiều chất có tác dụng chống đông trong đó hay dùng nhất là heparin và coumarin.
Sự thực bào: chức năng của bạch cầu hạt trung tính và đại thực bào
Ngoài việc tiêu hóa vi khuẩn ăn vào trong phagosome thì bạch cầu hạt trung tính và đại thực bào còn chứa các tác nhân diệt khuẩn giết được hầu hết vi khuẩn kể cả khi enzym của lysosome không tiêu hóa được chúng.
Tăng thể tích máu do tăng lưu lượng mạch máu
Trong thai kỳ, sức chứa mạch máu của tử cung, nhau thai và các cơ quan mở rộng khác của cơ thể người phụ nữ tăng lên thường xuyên làm tăng lượng máu từ 15 đến 25 phần trăm.
Định nghĩa bệnh sinh
Trong điều trị học, nếu biết được nguyên nhân để điều trị là tốt nhất nhưng nếu không biết được nguyên nhân thì điều trị theo cơ chế bệnh sinh.
Sự tái hấp thu nước ở thận: thụ động bằng thẩm thấu được kết hợp chủ yếu với sự tái hấp thu natri
Ở ống lượn gần, tính thấm nước luôn cao nên nước được tái hấp thu nhanh như chất tan. Ở quai Henle, tính thấm nước thấp, nên hầu như nước không được tái hấp thu mặc dù gradient thẩm thấu lớn.
Cơ chế bệnh sinh của rối loạn tiêu hóa
Cơ chế bệnh sinh của rối loạn tiêu hóa, nôn mửa và buồn nôn, tắc nghẽn đường tiêu hóa, đầy hơi ứ khí đường tiêu hóa.
Tăng chức năng tuyến thượng thận tác dụng lên chuyển hóa cacbohydrat và protein
Tác dụng của glucocorticoid trên dị hóa protein thường rõ trong hội chứng Cushing, làm giảm rất nhiều protein mô gần như ở khắp mọi nơi trong cơ thể với ngoại trừ của gan.
Đời sống của bạch cầu: thời gian trong máu tuần hoàn và trong mô
Đời sống bạch cầu sau khi rời khỏi tủy xương thường là 4-8h trong máu tuần hoàn và khoảng 4-5 ngày trong các mô cần chúng. Trong các nhiễm khuẩn nghiêm trọng ở mô, đời sống thường bị rút ngắn chỉ còn vài giờ.
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Lợi tiểu quai: giảm tái hấp thu natri clo và kali ở đoạn phình to nhánh lên quai Henle
Bằng việc ức chế cơ chế đồng vận chuyển Natri-clokali ở mặt trong màng của quai Henle, thuốc lợi tiểu quai làm tăng đào thải ra nước tiểu: Natri, clo, kali, nước cũng như các chất điện giải khác.
Hệ nhóm máu ABO và kháng thể trong huyết thanh
Khi đứa trẻ ra đời, nồng độ kháng thể gần như bằng 0. Ở giai đoạn 2 đến 8 tháng, đứa trẻ bắt đầu sản xuất ra kháng thể và nồng độ kháng thể đạt mức tối đa ở giai đoạn 8 đến 10 tuổi, rồi giảm dần trong những năm sau đó.
Shock do giảm thể tích máu: shock mất máu
Giá trị đặc biệt của việc duy trì áp lực động mạch bình thường ngay cả khi giảm cung lượng tim là bảo vệ lưu lượng máu qua mạch vành và tuần hoàn não.
