- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Hấp thu và bài tiết kali qua thận
Hấp thu và bài tiết kali qua thận
Sự thay đổi hàng ngày trong bài tiết kali được gây ra chủ yếu bởi những thay đổi trong bài tiết kali ở các ống ở lượn xa và ống góp. Các vị trí quan trọng nhất để điều hòa bài tiết kali là các tế bào chính của cuối ống lượn xa và ống góp.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Sự bài tiết kali qua thận được xác định bằng tổng của ba quá trình: (1) tốc độ lọc kali (tốc độ lọc cầu thận [GFR] nhân với nồng độ kali huyết tương), (2) tốc độ tái hấp thu kali ở ống thận, và (3 ) tốc độ bài tiết kali của các ống thận. Tỷ lệ bình thường kali lọc qua mao mạch cầu thận khoảng 756 mEq / ngày (GFR, 180 L / ngày nhân với nồng độ kali huyết tương, 4,2 mEq / L). Tốc độ lọc này tương đối ổn định ở những người khỏe mạnh do các cơ chế tự điều hòa đối với GFR đã được thảo luận trước đây và độ chính xác mà nồng độ kali huyết tương được điều chỉnh. Tuy nhiên, GFR giảm trầm trọng trong một số bệnh thận có thể gây tích tụ kali nghiêm trọng và tăng kali huyết. Hình tóm tắt quá trình xử lý kali trong điều kiện bình thường. Khoảng 65 phần trăm kali đã lọc được tái hấp thu ở ống lượn gần. 25 đến 30 phần trăm kali đã lọc khác được tái hấp thu ở quai Henle, đặc biệt là ở phần dày nơi kali được đồng vận chuyển tích cực cùng với natri và clorua. Ở cả ống lượn gần và quai Henle, một phần tương đối ổn định của lượng kali đã lọc được tái hấp thu. Những thay đổi về tái hấp thu kali ở những phân đoạn này có thể ảnh hưởng đến sự bài tiết kali, nhưng hầu hết sự thay đổi hàng ngày của sự bài tiết kali không phải do những thay đổi trong tái hấp thu ở ống lượn gần hoặc quai Henle.
Cũng có một số kali tái hấp thu trong các ống góp; lượng tái hấp thu ở những phần này của nephron thay đổi tùy theo lượng kali ăn vào.
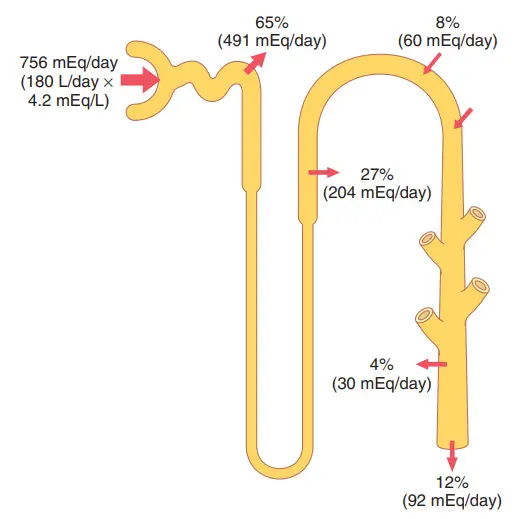
Hình. Vị trí tái hấp thu và bài tiết kali ở ống thận. Kali được tái hấp thu ở ống lượn gần và trong quai đi lên của Henle, do đó chỉ có khoảng 8 phần trăm tải lượng đã lọc được đưa đến ống lượn xa. Sự bài tiết kali của các tế bào chính của ống lượn xa và ống góp càng làm tăng thêm lượng được phân phối, nhưng có một số tế bào xen kẽ được tái hấp thu thêm; do đó, lượng kali thải ra hàng ngày là khoảng 12% lượng kali được lọc tại các mao mạch cầu thận. Tỷ lệ phần trăm cho biết lượng tải đã lọc được tái hấp thu hoặc bài tiết vào các phân đoạn ống khác nhau.
Sự thay đổi hàng ngày trong bài tiết kali được gây ra chủ yếu bởi những thay đổi trong bài tiết kali ở các ống ở lượn xa và ống góp. Các vị trí quan trọng nhất để điều hòa bài tiết kali là các tế bào chính của ống cuối lượn xa và ống góp vỏ. Trong các đoạn ống này, kali có thể được tái hấp thu hoặc có lúc được tiết ra, tùy theo nhu cầu của cơ thể. Với lượng kali bình thường là 100 mEq / ngày, thận phải bài tiết khoảng 92 mEq / ngày (8 mEq còn lại bị mất qua phân).
Khoảng 60 mEq / ngày kali được tiết vào ống lượn xa và ống góp, chiếm phần lớn lượng kali bài tiết.
Với lượng kali cao, việc bài tiết kali cần thiết gần như hoàn toàn bằng cách tăng bài tiết kali vào các ống lượn xa và ống góp. Trên thực tế, ở những người có chế độ ăn kali quá cao, tốc độ bài tiết kali có thể vượt quá lượng kali trong dịch lọc cầu thận, cho thấy một cơ chế tiết kali mạnh.
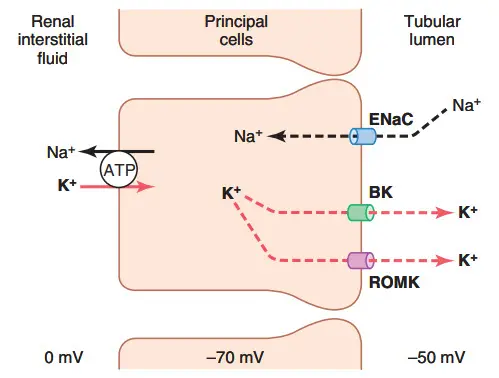
Hình. Cơ chế bài tiết kali và tái hấp thu natri của các tế bào chính ống lượn xa và ống góp.
BK, kênh kali “lớn”; ENaC, kênh natri biểu mô; ROMK, kênh kali ngoài tuỷ thận.
Khi lượng kali thấp, sự bài tiết kali ở ống lượn xa và ống góp giảm, gây giảm bài tiết kali qua nước tiểu. Cũng có sự gia tăng tái hấp thu kali bởi các tế bào xen kẽ ở các đoạn xa của nephron, và sự bài tiết kali có thể giảm xuống dưới 1% lượng kali trong dịch lọc cầu thận (đến <10 mEq / ngày). Khi lượng kali hấp thụ dưới mức này, hạ kali máu nghiêm trọng có thể phát triển.
Do đó, hầu hết các cơ chế điều hòa bài tiết kali hàng ngày xảy ra ở cuối ống lượn xa và ống góp, nơi kali có thể được tái hấp thu hoặc tiết ra, tùy thuộc vào nhu cầu của cơ thể.
Bài viết cùng chuyên mục
Miễn dịch thu được (thích ứng): đề kháng của cơ thể trong nhiễm khuẩn
Miễn dịch thu được là do một hệ thống miễn dịch đặc biệt hình thành kháng thể và hoặc hoạt hóa tế bào lympho tấn công và tiêu diệt các vi sinh vật xâm lấn cụ thể hoặc độc tố.
Ảnh hưởng của áp lực động động mạch đến lượng nước tiểu: bài niệu natri áp lực và bài niệu
Khi cơ chế tự điều hòa của mức lọc cầu thận bị suy giảm, thường xảy ra trong các bệnh thận, tăng áp lực động mạch sẽ làm tăng mức lọc cầu thận rất nhiều.
Hệ thống đệm H+ trong dịch cơ thể
Tầm quan trọng của hệ thống đệm được thể hiện rõ khi nồng độ H+ thấp trong các dịch cơ thể và lượng tương đối lớn acid được sản xuất ra trong cơ thể.
Điều trị shock: thay thế thể tích tuần hoàn trị liệu
Máu toàn phần không phải lúc nào cũng có sẵn, chẳng hạn như trong điều kiện chiến trường. Huyết tương thường có thể thay thế đầy đủ cho máu toàn phần vì nó làm tăng thể tích máu và phục hồi huyết động bình thường.
Thiếu máu: ảnh hưởng lên chức năng hệ tuần hoàn
Tăng cung lượng tim ở những người bị thiếu máu một phần bù đắp sự thiếu oxygen do thiếu máu vì mặc dù mỗi số lượng đơn vị máu chỉ mang một lượng nhỏ khí oxy, dòng máu có thể tăng đủ một lượng gần như bình thường của oxy cho các mô.
Xác định vị trí đau của tạng: đường dẫn truyền đau tạng và đau thành
Cảm giác đau từ các tạng khác nhau thường khó xác định rõ vị trí. Thứ nhất, não không nhận thức được về sự hiện diện của các cơ quan. Thứ hai, cảm giác từ ổ bụng và lồng ngực được dẫn truyền lên hệ thần kinh trung ương qua hai con đường:
Nephron: đơn vị chức năng của thận
Mỗi nephron chứa một chùm mao mạch cầu thận được gọi là cầu thận, qua đó một lượng lớn dịch được lọc từ máu, và một ống dài trong đó dịch đã lọc được chuyển hóa thành nước tiểu.
Vai trò của Cholesterol và Lipoprotein trong xơ vữa động mạch
Yếu tố quan trọng gây xơ vữa động mạch là nồng độ LDLs cholesterol trong máu cao, LDLs cholesterol trong huyết tương cao, tăng lên do nhiều yếu tố, đặc biệt là do ăn nhiều chất béo bão hòa.
Suy tim: ứ dịch do thận gây phù ngoại vi
Giảm cung lượng tim thường làm giảm áp lực cầu thận do giảm huyết áp động mạch và co tiểu động mạch đến do cường giao cảm.
Chuyển hóa prothrombin thành thrombin: cơ chế đông máu cầm máu
Nếu gan không sản xuất được prothrombin thì nồng độ prothrombin trong huyết tương có thể hạ xuống quá thấp, không đáp ứng nhu cầu sử dụng cho quá trình đông máu.
Bệnh van động mạch chủ: ảnh hưởng của huyết động học trong hẹp và hở van
Lượng bù trừ quan trọng được diễn ra có thể cải thiện mức độ nghiêm trọng của các khuyết tật tuần hoàn. Một số cơ chế bù trừ được miêu tả.
Hệ thần kinh giao cảm kiểm soát bài tiết của thận: cơ quan thụ cảm động mạch và phản xạ áp suất
Sự giảm thể tích máu đủ lớn để làm giảm áp lực động mạch hệ thống, thì sự hoạt hóa hơn nữa của hệ thần kinh giao cảm xảy ra do sự giảm căng của các cơ quan thụ cảm động mạch nằm trong xoang động mạch cảnh và cung động mạch chủ.
Suy tim trái: nghẽn mạch phổi và phù phổi
Khi tim trái suy mà tim phải bình thường, máu tiếp tục được tống lên phổi nhờ tim phải, trong khi nó không được bơm ra khỏi phổi nhờ tim trái vào tuần hoàn hệ thống.
Hệ thống bổ thể và hoạt động của kháng thể
Khi một kháng thể liên kết với một kháng nguyên, một vị trí phản ứng đặc hiệu trên của kháng thể bị phát hiện, hoặc hoạt hóa, và gắn trực tiếp với phân tử C1 của hệ thống bổ thể.
Cơ chế bệnh sinh của xơ vữa động mạch
Các mảng xơ vữa bám vào còn ảnh hưởng tới dòng máu chảy, bề mặt thô ráp của chúng làm cho các cục máu đông phát triển tại đó, tạo thành huyết khối tại chỗ hoặc cục máu đông.
Shock giảm khối lượng tuần hoàn do mất huyết tương
Shock giảm thể tích do mất huyết tương có các đặc điểm gần giống với shock do xuất huyết, ngoại trừ một yếu tố phức tạp khác.
Tuần hoàn ngoài cơ thể: sử dụng trong phẫu thuật tim
Các hệ thống khác nhau đều gặp rất nhiều khó khăn, bao gồm tan máu, phát triển các cục máu đông nhỏ trong máu, khả năng các bong bóng oxy nhỏ hoặc các khối đệm nhỏ của chất chống tạo bọt đi vào động mạch.
Hệ thống nhóm máu Rh và đáp ứng miễn dịch
Khi truyền máu Rh+ cho người có máu Rh- thì người Rh- sẽ sản xuất kháng thể anti-Rh. Sự tạo thành kháng thể anti-Rh diễn ra rất chậm, khoảng 2 đến 4 tháng sau nồng độ kháng thể mới đạt mức tối đa.
Kiểm soát dịch ngoại bào: các cơ chế của thận
Sự thay đổi lượng natri clorua trong dịch ngoại bào tương ứng với sự thay đổi tương tự lượng nước ngoại bào, và do đó duy trì nồng độ thẩm thấu và nồng độ natri tương đối ổn định.
Kém hấp thu bởi niêm mạc ruột non - Sprue
Một số bệnh có thể gây ra giảm hấp thu bởi niêm mạc, chúng thường được phân loại cùng nhau dưới thuật ngữ chung là sprue, hấp thu kém cũng có thể xảy ra khi các phần lớn của ruột non đã bị loại bỏ.
Nồng độ kali: điều chỉnh nồng độ trong dịch ngoại bào và bài tiết
Duy trì sự cân bằng giữa lượng kali ăn vào và ra phụ thuộc chủ yếu vào sự bài tiết qua thận vì lượng bài tiết qua phân chỉ chiếm khoảng 5 đến 10 phần trăm lượng kali ăn vào.
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Thận: vai trò trong cân bằng acid base
Thận điều chỉnh nồng độ H+ của dịch ngoại bào qua 3 cơ chế chính. Bài tiết H+, Tái hấp thu và lọc HCO3-, sản xuất HCO3- mới. Tất cả các quá trình này, được hoàn thành bởi cơ chế bài tiết cơ bản.
Yếu tố quyết định lưu lượng máu qua thận
Mặc dù thay đổi áp lực động mạch có ảnh hưởng lên dòng máu qua thận, thận có cơ chế tác động để duy trì dòng máu qua thận và mức lọc cầu thận cố định.
Lác mắt: tổn thương điều hợp của mắt
Ở một số bệnh nhân lác, mắt thay thế trong việc chú ý đến đối tượng. Ở những bệnh nhân khác, một mắt đơn độc được sử dụng mọi lúc, và mắt kia trở nên bị ép và không bao giờ được sử dụng để nhìn chính xác.
