- Trang chủ
- Sách y học
- Bài giảng huyết học và truyền máu
- Bệnh ghép chống chủ do truyền máu
Bệnh ghép chống chủ do truyền máu
Năm 1991 nhiều tác giả đã mô tả bệnh ghép chống chủ do truyền máu. GVHD trong truyền máu cũng như trong ghép tủy, có thể gặp cả GVHD cấp tính và GVHD mạn tính, cũng gặp ở các bệnh nhân suy giảm miễn dịch mạnh.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Vài nét về lịch sử phát triển
Từ năm 1916, Murphy đã nhận thấy khi thí nghiệm tiêm tế bào tủy hoặc tế bào lách của gà trưởng thành cho phôi gà thì thấy lách của phôi gà to lên và có các u hạt (nodules) nhưng ông không giải thích hiện tượng đã thấy. Sau này hiện tượng tương tự đã được mô tả nhờ thí nghiệm trên chuột. Nhiều công trình nghiên cứu tiếp theo đã đưa ra giả thiết rằng có thể có một khả năng miễn dịch nào đó gây nên hiện tượng này.
Năm 1959 Mathe lần đầu tiên đã mô tả bệnh ghép chống chủ trên người ở bệnh nhân lơxêmi cấp sau ghép tủy. Các điều kiện để các bệnh ghép chống chủ phát triển đó là tế bào đưa vào cơ thể có khả năng miễn dịch và cơ thể nhận đã bị suy giảm miễn dịch không có khả năng loại tế bào ghép. Từ đây người ta đã khẳng định vai trò của GVHD trong ghép tủy không thành công.
Năm 1991 nhiều tác giả đã mô tả bệnh ghép chống chủ do truyền máu. GVHD trong truyền máu cũng như trong ghép tủy, có thể gặp cả GVHD cấp tính và GVHD mạn tính, cũng gặp ở các bệnh nhân suy giảm miễn dịch mạnh.
Samon đã đưa ra ba điều kiện làm cho GVHD xuất hiện, đó là:
+ Tổ chức ghép phải có tế bào có khả năng miễn dịch.
+ Cơ thể nhận phải có kháng nguyên.
+ Cơ thể nhận không có khả năng loại tổ chức ghép (suy giảm miễn dịch). Cũng trong thời gian này, Billingham đã nhận thấy về lâm sàng có hai thể cấp tính và mạn tính.
Bệnh sinh của bệnh ghép chống chủ
GVHD phụ thuộc vào số lượng lympho trong các thành phẩn tế bào máu truyền vào
Bằng phương pháp ly tâm, sử dụng túi kép đựng máu, sau khi tách ở điều kiện tốt nhất hiện nay, số lượng lympho còn trong các thành phần máu như sau.

Bảng. Số lượng lympho trong các thành phần máu (Theo AABB 1996)
Số lượng lympho trong túi máu có vai trò quan trọng trong sự xuất hiện GVHD. Hồng cầu đông lạnh với glycerol không gây bệnh ghép chống chủ,vì lympho trong phương pháp bảo quản này không tồn tại; Huyết tương đông lạnh, tủa lạnh yếu tố VIII cũng không gây bệnh ghép chống chủ.
Thủ phạm gây GVHD
GVHD gây nên là do tế bào T-lympho độc đồng loại dị gen (Cytotoxic Allogengeous T-lymphocytes) của cá thể cho đưa vào cơ thể nhận mà cơ thể này đã bị suy giảm miễn dịch. Tế bào T-lympho độc được tạo ra từ hai nguồn sau đây:
Trong truyền máu có bạch cầu, trong các bạch cầu có một lượng rất ít (<0,01%) tế bào nguồn tạo máu (CD34+) tế bào này vào cơ thể phát triển tạo nên lympho trưởng thành, các lympho này nhận biết kháng nguyên của cơ thể nhận, gây đáp ứng miễn dịch tạo ra các lympho độc (Cytotoxic T- lymphocytes), chúng có khả năng tiêu diệt phá huỷ tế bào đích theo cơ chế miễn dịch tế bào. Trường hợp này thường tạo nên GVHD mạn.
Do chính các T-lympho đã trưởng thành từ máu người cho có khả năng miên dịch, khi vào cơ thể được hoạt hóa trở thành các tế bào T độc làm huỷ diệt tế bào cơ thể, vì vậy khác với GVHD nói trên, ghép chống chủ trong trường hợp này thường xuất hiện sớm hơn và cấp tính. Hiện tượng này được chứng minh ở chuột, khi tiêm tế bào máu ngoại vi vào tĩnh mạch phổi 17 ngày tuổi thì 7 ngày sau đó thấy lách to, chuột suy mòn và chết.
Cơ chế phá huỷ tố chức trong GVHD
Cơ chế phá huỷ tổ chức tế bào trong GVHD có thể giải thích như sau:
Phá huỷ trực tiếp bởi tế bào T độc (Cytotoxic T Cells), T-CDg hoạt hóa (activated T-CD8). Tế bào này được hình thành do quá trình phát triển và hoạt hóa như đã mô tả ở phần trên, chúng có khả năng nhận biết kháng nguyên đặc hiệu (cơ thể nhận) nhờ vai trò của HL-A class I, chúng làm chết tế bào đích (tế bào cơ thể).
Trong quá trình quan hệ giữa bào ghép và cơ thể, tế bào trình diện kháng nguyên (APC) và tế bào T-CD4 với sự hỗ trợ của HLA-A DR (class II) chúng sản xuất ra các cytokin như IL-I, IL-2, TNF, INF, các cytokin này vừa có tác dụng khuyêch đại đáp ứng miên dịch, vừa có tác dụng gây viêm, phá huỷ tổ chức cơ thể (TNF, INF).
Những điều kiện thuận lợi ở GVHD do truyền máu
Bệnh ghép chống chủ xuất hiện dễ dàng hơn khi cơ thể nhận bị suy giảm miễn dịch do:
+ Chiếu xạ
+ Điều trị hóa chất làm phá huỷ tế bào
+ Sử dụng cyclosporin A liều cao và kéo dài.
+ Cơ thể bị nhiễm CMV và EBV
Các yếu tố lâm sàng có nguy cơ gây GVHD:
Có nhiều yếu tố lâm sàng là nguy cơ gây bệnh ghép chống chủ do truyền máu như:
+ Các bệnh nhân bị suy giảm miễn dịch bẩm sinh/suy giảm miễn dịch hỗn hợp bệnh Wiskott- Aldrich, suy giảm tế bào T (bệnh teo tuyến ức bẩm sinh).
+ Tình trạng ức chế miễn dịch do điều trị hóa chất, tia xạ ở các bệnh nhân ung thư máu (lơxêmi, u lympho), ghép tủy đồng loài, ghép các cơ quan như thận, gan, các ung thư tố chức đặc (solid tumors...).
+ Suy giảm miễn dịch do bệnh HIV/AIDS
Ở các bệnh nhân nói trên khi truyền máu dễ bị bệnh ghép chống chủ.
+ Truyền máu trẻ sơ sinh hoặc truyền máu trong tử cung (Inuterin Transfusion). về lý thuyết cũng có thể dễ hình thành bệnh ghép chống chủ nhưng trong thực hành lại ít gặp, có thể do hệ thống miễn dịch của cơ thể nhận chưa phát triển nên chưa có kiểm sỏát miễn dịch. Do đó có thể có tình trạng dung nạp miễn dịch (immuno tolerance) khi truyền máu cho đối tượng này.
Chẩn đoán
Lâm sàng
Sau truyền máu 1- 5 tuần bệnh nhân có các biểu hiện sau đây:
Bệnh da: U, cục ở da, viêm da.
Rối loạn tiêu hóa: ỉa chảy kéo dài, không tác dụng với kháng sinh.
Tăng men gan.
Có biểu hiện giảm sinh tủy hoặc suy tủy toàn bộ (pancytopenia).
Hạch to
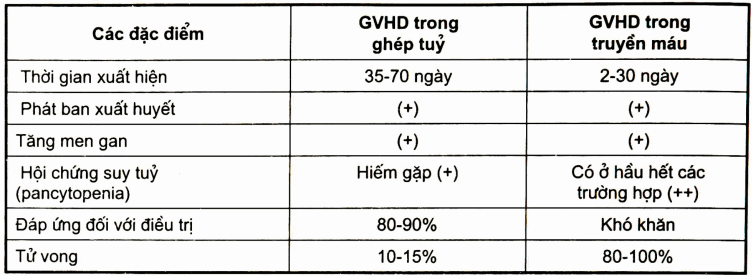
Bảng. Một số đặc điểm lâm sàng bệnh lý của GVHD trong ghép tủy và trong truyền máu
Các xét nghiệm la bo
Sinh thiết da nơi có tổn thương thấy thâm nhiễm bạch cầu đơn nhân, có tế bào huỷ hoại (kết quả của lympho độc )
Xét nghiệm lympho ở máu của bệnh nhân (recipients) xác nhận sự có mặt của lympho của người cho (donor). Để xác định chẩn đoán GVHD cần làm các xét nghiệm sau. So sánh giữa tế bào người cho và người nhận (bảng 4.8).
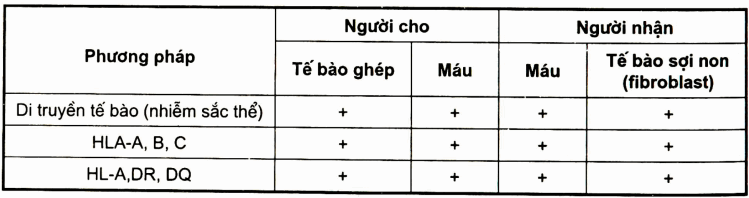
Bảng. Các phương pháp labo GVHD
Xét nghiệm HLA có thể dùng phương pháp huyết thanh gây độc tế bào để xác định HL-A ,B, c và xác định HL-A-DR, DQ, bằng PCR, tế bào thâm nhiễm ở da (nêu cân) xét nghiệm nhiễm sắc thể so sánh giữa bệnh nhân và người cho máu cũng có giá trị cao trong chẩn đoán thường thấy các dấu hiệu đa hình thái.
Điều trị
Bệnh sinh của GVHD như đã mô tả ở trên là do tế bào T lympho của máu người cho gây nên phản ứng miễn dịch tế bào làm huỷ hoại tế bào và tổ chức người nhận biểu hiện ở tủy, da, nội hạch. Vì vậy, điều trị trong trường hợp này phải dùng các phương pháp ức chế miễn dịch như kháng huyết thanh chống T lympho (ATG) (cyclosporin A, corticoid).
Kết quả điều trị tốt đốì với ghép tủy, còn GVHD do truyền máu thì khó khăn. Tỷ lệ lui bệnh rất thấp.
Dự phòng bệnh ghép chống chủ trong truyền máu
Như trên đã trình bày, thủ phạm chính ở đây là tế bào T lympho độc (Tc-CDg), tế bào Th-CD4 và tế bào NK. Vì vậy, để dự phòng bệnh ghép chống chủ thì phương pháp duy nhất là loại các tế bào nói trên ra khỏi đơn vị máu truyền hoặc bất hoạt chúng.
Loại tế bào T lympho: có nhiều phương pháp loại tế bào T lympho:
+ Dùng màng lọc bạch cầu: màng lọc có thế giữ lại > 95 tế bào bạch cầu, trong đó có tế bào T.
+ Dùng kháng thể chống T- lympho (ATG) nhưng phương pháp này quá đắt tiền, không phù hợp với thực tế
+ Sử dụng hóa chất cyclosporin A. Phương pháp này phức tạp và không an toàn.
Bất hoạt lympho bằng tia xạ: máu trước khi truyền cho bệnh nhân, túi máu được chiếu xạ (tia gamma).
Bài viết cùng chuyên mục
Lơ xê mi kinh dòng hạt
Lơ xê mi kinh dòng hạt là một bệnh ác tính hệ tạo máu, đặc trưng bởi sự tăng sinh các tế bào dòng bạch cầu hạt biệt hóa, hậu quả là số lượng bạch cầu tăng cao ở máu ngoại vi với đủ các tuổi của dòng bạch cầu hạt.
Các bệnh truyền nhiễm qua đường truyền máu và an toàn truyền máu
HIV có tỷ lệ biến dị khá lớn, trong quá trình sao chép nếu có sự thay đổi một ví trí nào đó của các nucleotid là có thể tạo ra một virus mới khác với virus nguyên bản. Các virus mới sẽ ẩn náu trong các tế bào của cơ thể và trở thành kháng thuốc.
Phân loại và chẩn đoán suy tủy
Dịch hút tuỷ xương: tuỷ đồ, tương tự như máu ngoại vi, số lượng tế bào tuỷ giảm, Sinh thiết tuỷ nghèo tế bào, tổ chức mỡ lấn át (mỡ hoá tuỷ), xơ hoá, thâm nhiễm lympho.
Phân loại và chẩn đoán Lơxêmi cấp
Tuỷ đồ, tế bào tăng sinh bất thường, tế bào blast trên 30 phần trăm trong số tế bào có nhân, Sinh thiết, tuỷ tràn ngập tế bào blast, các dòng khác bị chèn ép tổ chức tuỷ bị lấn át.
Phân bố gen và chức năng của HLA trong cơ thể
HLA lớp I và II hợp tác trong quá trình miễn dịch bao gồm cả trả lời miễn dịch và phản ứng kháng nguyên- kháng thể của cả miễn dịch tế bào.
Xơ tủy nguyên phát (myelofibrosis)
Nhìn chung ban đầu bệnh có biểu hiện là tăng sinh ở tủy xương với tăng số lượng tế bào, sau đó là giảm sinh tủy với giảm ba dòng tế bào máu ngoại vi.
Thalassemia (thiếu hụt chuỗi globin)
Bình thường gen α nằm trên cánh ngắn nhiễm sắc thể 16, mỗi nhiễm sắc thể có hai gen α như vậy một cơ thể bình thường có bốn gen α.
Cơ chế đông máu cầm máu và các xét nghiệm thăm dò
Sự tiếp xúc của máu với tổ chức dập nát, sẽ phát động quá trình đông máu, chất có trách nhiệm là một lipoprotein gọi là yếu tố tổ chức.
Đa hồng cầu nguyên phát (polycythaemia vera)
Sinh thiết tủy xương. tủy giàu tế bào, tăng sinh ba dòng tế bào đặc biệt là tăng sinh và loạn sản dòng mẫu tiểu cầu, đôi khi kèm theo xơ hoá tủy.
Cytokin và điều hòa sinh máu, tế bào gốc
Ngoài các chất chính nêu ở bảng trên, người ta còn biết gần 30 cytokin khác cũng có tác dụng kích thích sinh máu. Một số ít như S-CSF và Epo có mặt liên tục ở cơ quan tạo máu.
Dị ứng miễn dịch liên quan đến huyết học truyền máu
Các phản ứng dị ứng miễn dịch trong huyết học và truyền máu thường do các thành phần gây dị ứng của bạch cầu, tiểu cầu hoặc do tự kháng thể chống lại tự kháng nguyên trên bề mặt hồng cầu, bạch cầu hoặc tiểu cầu.
Cấu trúc và chức năng huyết sắc tố (Hb)
Huyết sắc tố còn gọi là hemoglobin (Hb) là một protein phức có chứa Fe++, làm nhiệm vụ vận chuyển oxy từ phổi đến tổ chức và vận chuyển CO2, từ tổ chức về phổi, Hb ở trong hồng cầu và chiếm 33% trọng lượng hồng cầu.
Đặc điểm và chức năng của các cytokin
IL6 được sản xuất từ nhiều tế bào khác nhau: Tế bào T và B đã hoạt hoá, monocyt, tế bào nội mạc, tế bào gan, tế bào B bị nhiễm EBV, tế bào xơ non.
Tăng đông và huyết khối
Một số tác giả gọi tăng đông là tình trạng tiền huyết khối. Tuy nhiên cần lưu ý răng huyêt khối thường ít khi do một nguyên nhân đơn độc gây nên mà thường là hậu quả của sự kết hợp của một số những rối loạn và yếu tố nguy cơ.
Phân loại thiếu máu
Thiếu máu nhược sắc giảm siderophilin gặp trong viêm gan gây thiếu siderophilin không vận chuyển được sắt đến nơi tạo hồng cầu.
Phân loại thiếu máu tan máu và điều trị
Tổn thương bơm natri vào màng hồng cầu, có gặp ở châu Âu nhưng ít. Men PK giảm độ 50% ở trường hợp dị hợp tử, không biểu hiện lâm sàng. Men PK giảm dưới 50% ở trưòng hợp đồng hợp tử nặng.
Bệnh lupus ban đỏ hệ thống (Systemic Lupus Erythematosus - SLE)
Triệu chứng lâm sàng biểu hiện trên nhiều tạng trong cơ thể bệnh nhân, nhưng thường gặp nhiều hơn là sốt, triệu chứng ở da, triệu chứng cơ - khớp, triệu chứng về huyết học, thận và tim mạch.
Bệnh Hemophilia
Bệnh hemophilia là bệnh dễ chảy máu (máu khó đông) do thiếu (hay bất thường) các yếu tố tạo thành thromboplastin nội sinh đó là các yếu tố VIII, IX hay XI .
Miễn dịch trung gian tế bào (cellular mediated immunity)
Các tế bào của các tổ chức và cơ quan bình thường có trên bề mặt kháng nguyên hệ HLA. Đó là những kháng nguyên gây đáp ứng miễn dịch tế bào.
Quá trình tăng sinh và biệt hóa các tế bào máu
Một tiền nguyên hồng cầu sinh ra hai nguyên hồng cầu ưa base I (erythroblast basophil) và thành bôn nguyên hồng cầu ưa base II. Tuy nhiên dưới kính hiển vi quang học, không thể phân biệt được nguyên hồng cầu ưa base I và nguyên hồng cầu ưa base II.
Hệ nhóm máu ABO, Rh, các hệ khác và an toàn truyền máu
Các kháng nguyên nhóm máu, là các sản phẩm protein trên màng hồng cầu, mà quá trình tổng hợp, những protein này được mã hóa.
Những tiêu chuẩn cho máu an toàn
Đốì với nam không nên cho quá 4 lần trong một năm. Đối với nữ không nên cho quá 3 lần trong 1 năm. Đối với cho huyết tương, cho tiểu cầu thời gian quy định khác.
Lơ xê mi cấp - Ung thư máu cấp tính
Hiện nay, nguyên nhân gây bệnh lơ xê mi cấp vẫn chưa được xác định một cách chính xác. Yếu tố di truyền, thuốc, yếu tố môi trường, virus được đề cập đến như là những yếu tố nguy cơ gây bệnh.
Phân loại và chẩn đoán hội chứng rối loạn sinh tủy
Số lượng hồng cầu, bạch cầu, tiểu câu, huyết sắc tố. Hình thái các loại tế bào. Tuỷ Tuỷ đồ: tế bào học. Sinh thiết tuỷ: tổ chức tuỷ.
Đảm bảo chất lượng trong xét nghiệm huyết học truyền máu
Công tác truyền máu được đảm bảo chất lượng có nghĩa là máu và thành phẩm truyền cho bệnh nhân đáp ứng tốt nhất nhu cầu điều trị và hạn chế đến mức thấp nhất các kết quả không mong muốn.
