- Trang chủ
- Sách y học
- Bài giảng huyết học và truyền máu
- Bạch cầu, cytokin, chất trung gian và gốc tự do trong máu bảo quản
Bạch cầu, cytokin, chất trung gian và gốc tự do trong máu bảo quản
Trước hêt, do xuất hiện một số men bạch cầu làm pH máu bảo quản giảm, pH giảm gây nhiều bất lợi trong đó có một bất lợi đáng chú ý là tạo điều kiện hình thành các gốc tự do có nhiều tác hại.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Tác dụng có lợi của bạch cầu qua đường truyền máu
Cung cấp tế bào máu cho ghép tủy: các tế bào nguồn CD34 có thể thu hoạch được từ máu ngoại vi, từ tủy xương, từ máu cuống rốn thai nhi cung cấp cho ghép tủy đồng loại.
Có thể truyền bạch cầu trung tính điều trị cho bệnh nhân bị giảm bạch cầu kèm nhiễm trùng nặng, kháng với tất cả kháng sinh.
Hoạt hóa lympho với kháng nguyên ung thư - In - Situ sử dụng truyền lympho mẫn cảm để điều trị bệnh ung thư.
Sản xuất một số cytokin kích thích sinh máu gây viêm và dị ứng.
Tác dụng có hại của bạch cầu qua đường truyền máu
Bạch cầu là tế bào đích của một số virus
Bạch cầu, trước hết là lympho T4 (CD4), đại thực bào là những tế bào đích của HIV. Nếu người cho máu không được sàng lọc kỹ thì khả năng nhiễm HIV do truyền máu là rất cao. Người ta tính, một cá thể nào đó có 1/10000 tế bào bị nhiễm HIV nếu truyền máu này cho người bệnh thì khả năng lây nhiễm là 100%. Ngoài HIV, HTLV cũng là virus có tế bào đích là T lympho. Đây cũng là một đường lây truyền bệnh của HTLV. Các sản phẩm huyết tương cũng là nguồn truyền bệnh của nhiều virus như các virus gây viêm gan, CMV, EBV...
Bạch cầu gây ảnh hưởng xấu đến chất lượng máu bảo quản bỏi các nguyên nhân
Bạch cầu hạt
Đời sống ngắn, trong máu bảo quản 48 - 72 giờ chúng chết và phân huỷ, giẳi phóng ra nhiều thành phần nội bào hòa tan vào huyết tương tác dụng lên màng
hồng cầu làm giảm hiệu lực của hồng cầu nhất là các men của bạch cầu. Mặt khác chúng làm thay đổi pH máu, các chất hóa học trung gian như histamin, serotonin được giải phóng từ bạch cầu toan, tế bào mast có tác dụng gây dị ứng, gây sốc khi truyền máu. Theo dõi túi máu bảo quản đã lọc bạch cầu và không lọc bạch cầu thấy rất rõ các yếu tố này trong thành phần huyết tương.
Bạch cầu mono và lympho trong máu bảo quản
Có thể sản xuất ra các cytokin tác hại đến chất lượng của hồng cầu bảo quản và khi truyền máu này cho bệnh nhân gây nhiều phản ứng như sốt, rét run, dị ứng, sốc ... Nhiều tài liệu nghiên cứu đã chứng minh rằng, đại thực bào và lympho trong máu bảo quản bị hoạt hóa bởi các chất mới sinh trong túi máu bảo quản. Khi được hoạt hóa, chúng sẽ sản xuất ra các cytokin như ILrl, IL-2, IL-6, TNF. Kết quả nghiên cứu của Muylle (1994) về sự có mặt của cytokin nói trên trong túi máu không lọc bạch cầu và túi máu có lọc bạch cầu đã chứng minh cho ý kiến nói trên.
Gây phản ứng miễn dịch đồng loài
Kháng nguyên bạch cầu hệ HLA có thể gây phản ứng dịch chống bạch cầu, làm giảm bạch cầu hạt, giảm tiểu cầu, giảm lympho sau truyền máu.
Bạch cầu của đơn vị máu truyền có thể gây bệnh ghép chống chủ (Graft - Versus - Host - Disease = GVHD).
Cytokin, các chất trung gian và men bạch cầu trong máu bảo quản
Máu bảo quản bao gồm: máu toàn phần, khối hồng cầu nghèo bạch cầu, khối tiểu cầu nghèo bạch cầu, huyết tương giàu tiểu cầu, huyết tương. Các tế bào máu có khả năng tạo cytokin: mono, lympho, bạch cầu trung tính, hoặc tạo ra chất trung gian có hoạt tính sinh lý: bạch cầu hạt trung tính, toan, kiểm, tiểu cầu.
Máu toàn phần, khối hồng cầu bảo quản ở 4°C, khối tiểu cầu, huyết tương giàu tiểu cầu bảo quản ở 20-22°C lắc liên tục, huyết tương bảo quản ở 35°C hoặc 85°C.
Cytokin trong máu bảo quản
- Khi nghiên cứu máu bảo quản, người ta thấy bạch cầu đóng vai trò quan trọng tạo ra các cytokin (2, 4, 11). Kết quả này được công bố đầu tiên bởi Muylle (1994). Tác giả đã tiến hành nghiên cứu so sánh trên hai mẫu: Máu toàn phần không loại bạch cầu, và mẫu máu có lọc bỏ bạch cầu, thấy rằng sau 3-5 ngày mẫu máu không lọc bạch cầu có các cytokin như: TNFa, IL-1, IL-6 tăng lên gấp nhiều lần so với mẫu có lọc bạch cầu (bảng 4.5). Sự xuất hiện các cytokin đi song song với giảrii pH của máu bảo quản, từ 7,39 xuổng tới 7,07, trong khi đó nhóm có lọc bạch cầu pH từ 7,36 xuống 7,12. Rõ ràng, nếu lọc bỏ bạch cầu pH của máu bảo quản được duy trì tốt hơn.
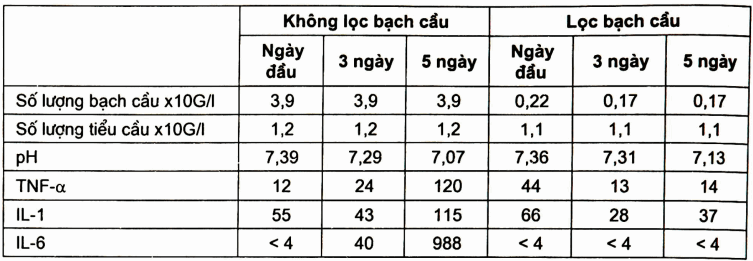
Bảng. So sánh mức độ các cytokin trong túi máu bảo quản (Theo Muylle 1994)
Các nghiên cứu gần đây về bạch cầu trong khối tiểu cầu và huyết tương giầu tiểu cầu bảo quản trong 7 ngày cho thấy các cytokin (TNFa, IL-1, IL-6, IL-8) tăng nhanh sau 2 ngày bảo quản. Mức độ tăng các cytokin phụ thuộc vào số lượng bạch cầu có trong khối tiểu cầu. Nếu số lượng gc < 3.10 9 trong một đơn vị tiểu cầu thì lượng cytokin rất thấp trừ IL-8, nếu bạch cầu còn > 6x10 9 thì các cytokin đều tăng rất nhanh trong khối tiểu cầu bảo quản.
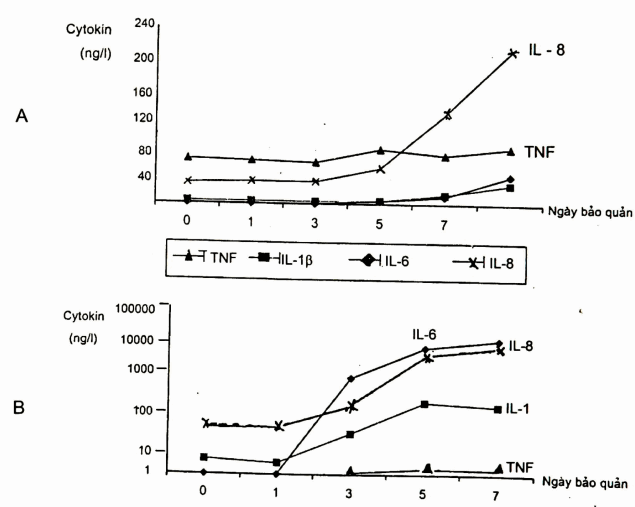
Hình. Hàm lượng các cytokin IL-1, IL-6, IL-8, TNF trong khối tiểu cầu bảo quản.
A: Khối tiểu cầu có 3x109 bạch cầu;
B: Khối tiểu cầu có 6x109 bạch cầu;
Các chất trung gian trong bảo quản máu
Bên cạnh sự có mặt của các cytokin, các kết quả nghiên cứu còn cho thấy các chất trung gian có hoạt tính sinh lý cũng có mặt trong huyết tương máu bảo quản, mức độ của các chất trung gian như histamin, serotonin phụ thuộc vào số lượng bạch cầu trong máu bảo quản. Nghiên cứu của Muylle (9), so sánh 4 mẫu máu bảo quản. Máu toàn phần (A), máu lọc bạch cầu sơ bộ bằng cách để lắng (B), lọc bạch cầu qua bông có thể loại được khoảng 60% bạch cầu (C), mẫu lọc bạch cầu bằng màng lọc, loại được 95% bạch cầu, cho thấy hàm lượng histamin cao nhất ở mẫu máu toàn phần, thấp nhất ở mẫu lọc bạch cầu bằng màng lọc. Kết quả này càng chứng minh bạch cầu đóng vai trò rất quan trọng trong sự có mặt của các cytokin và các chất trung gian có hoạt tính sinh lý trong máu bảo quản.
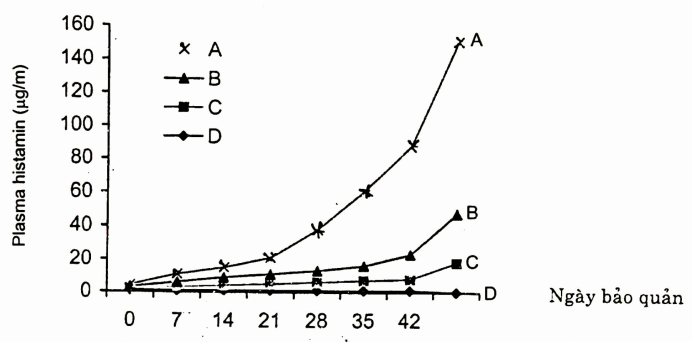
Hình. So sánh sự có mặt của histamin trong máu bảo quản bằng các phương pháp lọc bạch cầu khác nhau.
A: Không lọc bạch cầu
B: Lọc bằng phương pháp để lắng hoặc ly tâm C: Lọc bạch cầu qua bông
D: Lọc bạch cầu qua màng lọc đặc hiệu, loại < 95% bạch cầu
Các men bạch cầu trong máu bảo quản
Nghiên cứu máu bảo quản bằng dung dịch CPD-Al trong 42 ngày cho kết quả rất đáng lưu ý về các men bạch cầu trong máu bảo quản. Bạch cầu đặc biệt là bạch cầu hạt trung tính và mono/đại thực bào có rất nhiều men thuộc nhóm diệt khuẩn, tiêu đạm... do đời sống của bạch cầu trung tính rất ngắn (14 ngày) nên trong máu bảo quản ngay trong tuần đầu bạch cầu hạt đã chết, giải phóng các chất trung gian từ các hạt đặc biêu của bạch cầu vào huyết tương máu bảo quản. Mức độ của các chất này cũng tăng theo thời gian bảo quản, đặc biệt sau ngày 14.
Các kết quả nghiên cứu tại Viện Huyêt học - Truyền máu và Bộ môn Hóa sinh Đại học Y Hà Nội cho kết quả tương tự.
Nghiên cứu của bác sĩ Trần Thị Liên về đặc điêm hóa sinh và tế bào mau ơ máu bảo quản gồm: máu toàn phần, máu hồng cầu loại bạch câu băng ly tâm và khối hồng cầu loại bạch cầu bằng màng lọc cho thấy ở máu toàn phân các men bạch cầu (acid phosphatase, elastase, LDH) tăng rõ rệt sau 2 tuần bảo quản, trong khi khối hồng cầu lọc bạch cầu thì lượng men thấp hơn nhiều - pH duy trì tốt hơn so với mẫu máu toàn phần - các cytokin (TNF, IL-6) cũng thay đổi tương tự.
Nghiên cứu của bác sĩ Nguyễn Quang Hòa về phản ứng truyền máu tại lâm sàng cho thấy, truyền máu có giảm bạch cầu thì phản ứng sốt, rét run, mân ngứa, dị ứng mề đay giảm đi rất đáng kể, an toàn truyền máu được cải thiện rất rõ rệt.
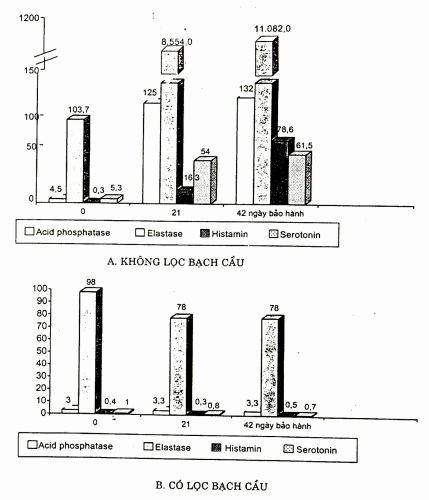
Hình. So sánh mức độ giải phóng các men bạch cầu và các chất hóa học trung gian, trong máu không lọc bạch cầu (A) và có lọc bạch cầu (B).
Các cytokin, các chất trung gian và các men bạch cầu xuất hiện trong máu bảo quản 42 ngày có ảnh hưởng gì đến chất lượng của máu bảo quản? Đây là một câu hỏi hêt sức quan trọng, góp phần tìm giải pháp bảo đảm an toàn truyền máu tốt hơn.
Như chúng ta biết, các cytokin, các chất trung gian như serotonin, histamin, các men bạch cầu như: protease, elastase, phosphatase có lượng rất thấp trong máu, nay trong máu bảo quản tăng lên gấp hàng chục lần, sự tăng này đã gây các tác hại sau đây cho chất lượng máu bảo quản.
Trước hêt, do xuất hiện một số men bạch cầu làm pH máu bảo quản giảm, pH giảm gây nhiều bất lợi trong đó có một bất lợi đáng chú ý là tạo điều kiện hình thành các gốc tự do có nhiều tác hại.
Mặt khác men bạch cầu, nhất là protease, các gốc tự do, các cytokin (TNF) tác động lên màng hồng cầu làm thay đổi hình dạng và cấu trúc hoạt động, làm cho hiệu quả trao đổi oxy của hồng cầu sẽ bị ảnh hưởng, chất lượng máu truyền sẽ giảm sút.
Các chất trung gian như serotonin, histamin, prostaglandin..., các cytokin xuất hiện trong huyết tương bảo quản sẽ gây các phản ứng sốt, dị ứng khi truyền máu, nếu nhiêu và ở các cá thể nhạy cảm có thể gây giảm huyết áp, sốc.
Ngoài ra, sự có mặt của bạch cầu còn gây nhiều tác hại khác như gây bệnh ghép chống chủ do truyền máu, gây phản ứng miễn dịch đồng loại làm giảm bạch cầu, tiểu cầu sau truyền máu, gây bệnh phổi cấp tính do kháng thể đặc hiệu bạch cầu làm kết dính bạch cầu vi mạch phổi. Sự có mặt của bạch cầu cũng có thể làm lây nhiễm HIV do truyền máu trong giai đoạn cửa sổ không sàng lọc được.
Vì các lý do trên vấn đề tách và chuẩn hóa các thành phần máu, truyền máu từng thành phần, vấn đề loại bỏ bạch cầu bằng ly tâm hoặc lọc bạch cầu là một vấn đề có tính chiến lược trong an toàn truyền máu.
Gốc tự do và an toàn truyền máu
Trong 2-3 thập kỷ gần đây, nhờ các tiến bộ về kỹ thuật và do nhu cầu về an toàn truyền máu nhiều nước tiên tiến đã tách được hầu hết các thành phần máu. Nhò vậy truyền máu an toàn, tiết kiệm. Tuy nhiên một vấn đề lớn đặt ra là để có ngân hàng máu lớn phải bảo quản được dài ngày các sản phẩm máu, đặc biệt là các sản phẩm tế bào như hồng cầu, bạch cầu các loại, tiểu cầu, tế bào gốc sinh máu.
Khó khăn lớn cho việc bảo quản các tế bào máu là chúng đều sống, đều có nhu cầu năng lượng. Như hồng cầu cung cấp ATP cho hoạt động của bơm natri để duy trì nồng độ Na+ và K+ giữa trong và ngoài tế bào, nguồn năng lượng này lấy từ chuyển hóa glucose, hoặc bằng đường glycolyse hoặc bằng đường pentose phosphat. Còn đốì với bạch cầu hạt và tiểu cầu, đời sống ngắn, trong thời gian bảo quản chúng cũng cần năng lượng, nhất là tiểu cầu, bạch cầu mono và lympho. Nguồn năng lượng này cũng lấy từ phân giải đường trong môi trường bảo quản. Trong quá trình chuyển hóa năng lượng xuất hiện nhiều chất bất lợi cho tế bào máu bảo quản, trong đó có các gốc tự do (Free Radicals). Vì vậy việc nghiên cứu các gốc tự do trong máu bảo quản để tìm phương pháp hạn chế tác dụng có hại của chúng, góp phần nâng cao chất lượng của máu bảo quản là một yếu cầu cấp thiết cho an toàn truyền máu.
Vậy gốc tự do là gì
Gốc tự do là các nguyên tử hoặc nhóm nguyên tử hay phân tử mà lớp điện tử ngoài cùng của chúng có chứa điển tử không cặp đôi, chúng có thể mang điện tích dương hoặc âm hoặc không mang điện tích. Các gốc tự do thường gặp: 02, H202, HO, 102. Các gốc tự do này có hoạt tính hóa học rất mạnh, luôn có xu hướng lấy điện tử của phân tử bên cạnh để ghép đôi với điện tử đơn (cô độc) của nó. Phân tử mất điện tử lại trở thành gốc tự do, cứ như thế phản ứng lan truyền tạo thành chuỗi phản ứng.
Gốc tự do trong hoạt động sinh lý bình thường của cơ thể
Trong hoạt động sống của tế bào, hô hấp tế bào có thể tạo ra gốc tự do, gốc tự do đầu tiên được tạo ra là 0*2 do chuyển hóa Hb thành metHb, tiếp đó là một chuỗi phản ứng xảy ra.
Hb.Fe2 + 02 -> Hb Fe3 + 0‘2
Hb Fe3 + 0*2 + C1 -> Hb Fe2+ C1 + 0*2
2H+ + 0*2 + Hb Fe2+ 02 -> Hb Fe3+ + 02 + H202
H202 + 2Hb Fe2+02-> 2 Hb Fe3+ + 02 + 2H0*
Nếu pH càng giảm thì oxy hóa càng tăng, khả năng tạo gôc tự do càng lớn. Gốc tự do được tạo ra do tia xạ hoặc tia cực tím, hoặc bức xạ cao tần, bức xạ ion hóa đều có khả năng tạo gốc tự do. Như phân tử nước khi gặp bức xạ ion hóa ngay tức khắc có thể tạo ra gốc tự do H* và HO*. HO’ theo công thức: H* + 02 -> H0’2. H0*2 có tính acid nên ở điều kiện thuận lợi (pH trung tính) H0*2 lại phân thành H' và 0*2, 0*2 lại phản ứng với hydro tạo ra hydroperoxyd (H2O2).
Đó là hệ thống hoạt động có tính chất điều hòa giữa hệ oxy hóa và chống oxy hóa (anti - oxydants).
Hoạt động sinh lý của cơ thể, luôn tạo ra các gốc tự do, các gốc tự do tác động lên protein, lipid, DNA và hủy hoại chúng. Tuy nhiên cơ thể vẫn tồn tại, các hoạt động sống vẫn tiếp diễn hàng ngày, hàng giờ... lượng các gốc tự do vẫn sinh ra đều đặn nhưng chúng được duy trì ở mức rất thấp không có hại cho cơ thể.
Cơ chế duy trì hoạt dộng của gốc tự do (Free Radicals)
Sau nhiều nghiên cứu thực nghiệm và trên người, các nhà khoa học đã chứng minh răng: bên cạnh quá trình chuyển hóa tạo ra các gốc tự do có hại cho cơ thể, cơ thể còn có hệ thống thứ hai chống lại quá trình này và chống lại các gốc tự do, chúng được gọi là chất chống oxy hóa (anti - oxydants). Trong cơ thể người và động vật, chất chống oxy hóa có hai loại: loại có bản chất enzym và loại không có bản chất enzym.
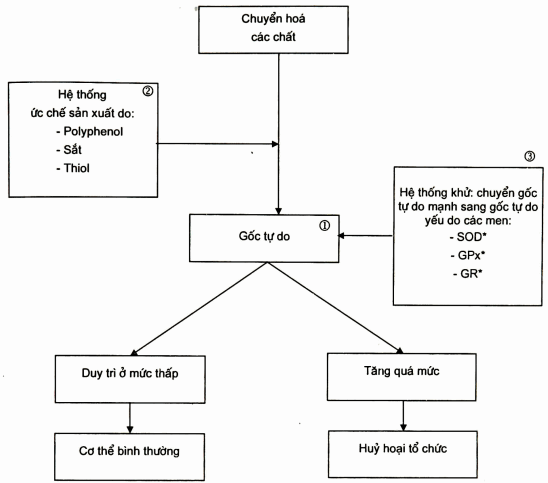
Hình. Cơ chế hoạt động của các gốc tự do
Sơ đồ cho thấy gốc tự do sinh ra 1, nhưng chúng luôn bị huỷ bởi hai cơ chế: ức chế sản xuất 2 và khử 3.
* SOD = Superoxyd dismutase; GPx = Glutathion Peroxydase; GR = Glutathion Reductase.
Các nghiên cứu về gốc tự do trong máu bảo quản
Trong máu bảo quản cũng có hai quá trình hoạt động đối kháng: quá trình oxy hóa và quá trình khử oxy hóa mà sản phẩm chung là các gốc tự do. Quá trình oxy hóa luôn tạo ra năng lượng và các gốc tự do. Trong máu bảo quảri, kể cả các sản phẩm máu, các gốc tự do tăng do nguyên nhân sau:
Thiếu năng lượng làm cho hoạt động men chống oxy hóa như SOD, GPx, GR... giảm dần theo thời gian bảo quản.
Mặt khác trong điều kiện thiếu oxy, pH giảm các gốc tự do dễ dàng được sản xuất.
Hệ thống chống oxy hóa không phải men (hệ thống khử các chất tự do) cũng giảm nặng.
Tất cả ba nguyên nhân trên làm cho gốc tự do tăng trong máu bảo quản. Gốc tự do tăng tác động lên hồng cầu bảo quản, cùng với các cytokin, các chất trung gian hòa tan (serotonin, histamin, thromboxan...) làm biên đổi hình dạng và cấu túc của màng hồng cầu, dẫn đến tan hồng cầu. Kết quả này có nhiều tác giả chứng minh. Aslan ở Viện Truyền máu Budapest khi nghiên cứu hoạt tính men chống oxy hóa (anti - oxydants) trong máu bảo quản nhận thấy men này giảm rõ rệt theo thời gian bảo quản, giảm men chống oxy hóa liên quan đến sự hình thành các hóa chất trung gian và các thay đôi tế bào hồng cầu, bạch cầu, tiểu cầu trong máu bảo quản (theo đồ thị về mối tương quan ngược). Vacek và cộng tác đã chứng minh các gốc tự do gây tan máu trong máu toàn phần bảo quản. Tương tự như vậy, một số tác giả nhận thấy trong bệnh tan máu có vai trò của các gốc tự do. Gần đây Viện huyết học - Truyền máu phối hợp với Bộ môn Hóa sinh trường Đại học Y Hà Nội, nghiên cứu một số đặc điểm hóa sinh, trong đó có nghiên cứu về các men chống oxy hóa như SOD, GPx, GR các tác giả đã nhận thấy các men này đều giảm rõ theo thời gian bảo quản, đồng thời trong huyết tương máu bảo quản tăng một số chất như: K+, MDA, Hb tự do, sắt, các chất này do hồng cầu vỡ giải phóng ra. Các nghiên cứu khác về môi liên quan giữa sự giảm các men chống oxy hóa với hình thái hồng cầu, pH máu bảo quản cả ở máu toàn phần và khối hồng cầu bảo quản đều nhận thấy hình thái hồng cầu thay đổi khi quan sát bằng kính hiển vi ánh sáng thường và kính hiển vi điện tử tia quét. Trên ảnh kính hiển vi điện tử tia quét nhận thấy bề mặt hồng cầu xuất hiện các "gai", các "mụn nước", hình tròn. Các hiện tượng tăng theo thời gian bảo quản và làm giảm chất lượng hồng cầu, hồng cầu dễ võ và khó khăn khi qua hệ mao mạch. Nghiên cứu gần đây của Phạm Quang Vinh cho thấy sức bền hồng cầu trong khối hồng cầu bảo quản giảm rõ (P < 0,05) vào ngày thứ 14.
Kết quả trên đây cho thấy các gốc tự do cùng với các cytokin, các chất trung gian đã làm cho chất lượng máu bảo quản giảm, thời gian sống của hồng cầu ngắn lại (do hiện tượng tan máu: hemolysis). Vì vậy việc nghiên cứu tìm một dung dịch bảo quản mối có khả năng hạn chế sự hình thành các cytokin, chống các gốc tự do và hạn chế giảm các men chống oxy hóa là cần thiết để duy trì chất lượng máu bảo quản.
Các biện pháp hạn chế tác dụng không có lợi của bạch cầu trong máu bảo quản
Chúng ta có thể hạn chế tác dụng có hại cúa bạch cầu bằng các biện pháp sau đây:
Truyền máu từng phần: như truyền khối hồng cầu giảm bạch cầu, truyền khối tiểu cầu nghèo bạch cầu, truyền huyết tương hoặc tủa lạnh yếu tố VIII, các thành phần này rất ít hoặc không có bạch cầu.
Lọc bạch cầu qua sàng lọc, phương pháp này có thể loại bỏ bạch cầu đạt hiệu quả trên 95%.
Bất hoạt bạch cầu bằng tia xạ: phương pháp này hạn chế được bệnh ghép chống chủ nhưng không ngăn được các tác hại khác.
Bài viết cùng chuyên mục
Quá trình tăng sinh và biệt hóa các tế bào máu
Một tiền nguyên hồng cầu sinh ra hai nguyên hồng cầu ưa base I (erythroblast basophil) và thành bôn nguyên hồng cầu ưa base II. Tuy nhiên dưới kính hiển vi quang học, không thể phân biệt được nguyên hồng cầu ưa base I và nguyên hồng cầu ưa base II.
Lơ xê mi kinh dòng lympho - Bệnh tăng sinh Lympho mạn ác tính
Người ta nhận thấy lơ xê mi kinh dòng lympho có nhiều ở châu Au và Mỹ, ít gặp hơn ở châu Á, Ở Mỹ có thể gặp với tỷ lệ cao 2 đến 3 người trên 100.000 dân
U lympho ác tính (Malignant lymphomas)
Hạch to là triệu chứng đặc trưng nhất là khi bệnh ở giai đoạn điển hình của u lympho ác tính nói chung, không phân biệt là Hodgkin hay không Hodgkin.
Phân loại thiếu máu
Thiếu máu nhược sắc giảm siderophilin gặp trong viêm gan gây thiếu siderophilin không vận chuyển được sắt đến nơi tạo hồng cầu.
Phân loại chẩn đoán bệnh lý tế bào nguồn ngoài tủy
Nội tiết tố, chất kích thích phát triển, muối khoáng, do đó bệnh lý máu ngoại vi có thể chia 2 nhóm như sau, Nhóm bệnh lý tế bào, nhóm bệnh lý huyết tương.
Nguồn gốc phát triển, cấu trúc và chức năng của tiểu cầu
Bình thường tiểu cầu không dính vào thành mạch, có lẽ do một chất có tác dụng ức chế dính của tiểu cầu - chất đó có thể là prostaglandin. Tuy nhiên khi có đứt mạch máu thì lập tức tiểu cầu được hoạt hóa và dính vào nơi tổn thương.
Tổng hợp huyết sắc tố (Hb)
Mỗi loại globin là sản phẩm của một gen, nên cũng có 2 họ gen globin (hình) đó là họ gen a và họ gen không α. Trong các nguyên hồng cầu, tổng hợp globin cũng qua các giai đoạn mã hoá, chín ARN, thông tin và phiên mã.
Tai biến do truyền máu và cách xử trí
Dự phòng với những người có cơ địa dị ứng và có nổi mề đay nhiều lần cần loại bỏ huyết tương khi truyền máu để loại trừ các dị nguyên hòa tan.
Điều hòa quá trình sinh máu
Ngược lại với các yếu tố phát triển, các yếu tố ức chế sinh máu có thể can thiệp vào một hoặc nhiều khâu khác nhau, một hay nhiều dòng tế bào, hạn chế quá trình tăng sinh, biệt hoá và hoặc chức năng của tế bào.
Hệ nhóm máu ABO, Rh, các hệ khác và an toàn truyền máu
Các kháng nguyên nhóm máu, là các sản phẩm protein trên màng hồng cầu, mà quá trình tổng hợp, những protein này được mã hóa.
Các tiến bộ về huyết học truyền máu
Gây nhiều phản ứng khi truyền máu do có các chất trung gian và hậu quả sau truyền máu do kháng nguyên HLA và HPA.
Phân loại và chẩn đoán hội chứng rối loạn sinh tủy
Số lượng hồng cầu, bạch cầu, tiểu câu, huyết sắc tố. Hình thái các loại tế bào. Tuỷ Tuỷ đồ: tế bào học. Sinh thiết tuỷ: tổ chức tuỷ.
Cytokin và điều hòa sinh máu, tế bào gốc
Ngoài các chất chính nêu ở bảng trên, người ta còn biết gần 30 cytokin khác cũng có tác dụng kích thích sinh máu. Một số ít như S-CSF và Epo có mặt liên tục ở cơ quan tạo máu.
Lơ xê mi cấp - Ung thư máu cấp tính
Hiện nay, nguyên nhân gây bệnh lơ xê mi cấp vẫn chưa được xác định một cách chính xác. Yếu tố di truyền, thuốc, yếu tố môi trường, virus được đề cập đến như là những yếu tố nguy cơ gây bệnh.
Phân loại và chẩn đoán suy tủy
Dịch hút tuỷ xương: tuỷ đồ, tương tự như máu ngoại vi, số lượng tế bào tuỷ giảm, Sinh thiết tuỷ nghèo tế bào, tổ chức mỡ lấn át (mỡ hoá tuỷ), xơ hoá, thâm nhiễm lympho.
Kỹ thuật tế bào và sinh hóa phân tử trong nghiên cứu bệnh máu
Sử dụng các men hạn chế cắt ADN tại các vị trí đặc hiệu, sau đó điện di và so sánh độ dài của đoạn ADN giữa hai vị trí cắt, Kỹ thuật này có thể giúp phát hiện các thểm đoạn, mất đoạn gen hay phát hiện đột biến điểm tại vị trí men bình thường chọn cắt.
Hội chứng rối loạn sinh tủy (Myelodysplastic syndrome)
Có một số yếu tố được coi là yếu tố thuận lợi tham gia vào qúa trình sinh bệnh như tia xạ, hóa chất nhóm benzen, thuôc nhóm alkylan, virus.
Kháng nguyên kháng thể trong huyết học truyền máu
Kháng nguyên không hoàn toàn là kháng nguyên chỉ có phần đặc hiệu mà không có phần mang tính kháng nguyên, nếu có một mình, chúng không gây đáp ứng miễn dịch.
Tăng đông và huyết khối
Một số tác giả gọi tăng đông là tình trạng tiền huyết khối. Tuy nhiên cần lưu ý răng huyêt khối thường ít khi do một nguyên nhân đơn độc gây nên mà thường là hậu quả của sự kết hợp của một số những rối loạn và yếu tố nguy cơ.
Thiếu máu tan máu miễn dịch
Hiệu giá kháng thể miễn dịch rất thay đổi tăng lên rõ rệt ở môi trường albumin, còn hiệu giá kháng thể tự nhiên tăng lên rõ rệt ở môi trường muối.
Phản ứng kháng nguyên kháng thể dịch thể
Phản ứng kháng nguyên + kháng thể dịch thể là phản ứng đặc hiệu giữa kháng thể là các Ig với kháng nguyên đặc hiệu. Để phát hiện phản ứng này có các kỹ thuật sau đây liên quan đến huyết học - truyền máu:
Chuyển hóa sắt và thiếu máu thiếu sắt
Ngoại trừ một số ít trường hợp quá tải sắt nặng, sắt tự do không có trong huyết tương do sắt được gắn với transferrin ở máu tĩnh mạch cửa.
Chuyển hóa trong các tế bào máu
Khi thiếu ATP bơm natri không hoạt động do đó Na+ và nước chỉ có vào mà không có ra, làm cho hồng cầu trương to và vỡ.
Phân loại thiếu máu tan máu và điều trị
Tổn thương bơm natri vào màng hồng cầu, có gặp ở châu Âu nhưng ít. Men PK giảm độ 50% ở trường hợp dị hợp tử, không biểu hiện lâm sàng. Men PK giảm dưới 50% ở trưòng hợp đồng hợp tử nặng.
Các tiến bộ và hiệu quả truyền máu ở Việt Nam
Truyền máu phát triển ở hầu hết ở các bệnh viện trung ương, và bệnh viện tỉnh, truyền máu toàn phần chưa có chương trình quốc gia về an toàn truyền máu.
