- Trang chủ
- Sách y học
- Sách điện tâm đồ
- Sóng T bình thường và bệnh lý trên điện tâm đồ
Sóng T bình thường và bệnh lý trên điện tâm đồ
Tuy nhiên, đến V5, V6, T có thể hơi thấp xuống do điện cực đã xa tim hơn, ở các chuyển đạo thực quản cao, và trong buồng tim, sóng T đều âm.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Trong lâm sàng, thường người ta chỉ chú trọng hình dạng và biên độ sóng T mà không cần tính thời gian tức bề rộng của T.
Các hình dạng hay gặp của sóng T như sau:
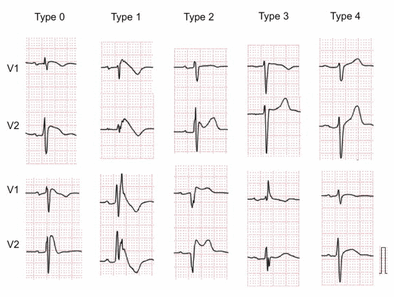
Khi T dương, người ta hay tả biên độ của nó bằng các từ ngữ T cao, T bình thường, T thấp,T dẹt, T đồng điện và người ta cũng hay tính biên độ tương đối của T so với R cùng chuyển đạo đó (nhất là V5, V6), thí dụ: T/R = 1/3…
Khi T âm, người ta tả biên độ nó bằng các từ ngữ T âm nhẹ, T âm sâu… và cũng có tính biên độ tuyệt đối của nó ra milimét, thí dụ T = – 4mm
T hai pha thường chỉ là dạng trung gian hay chuyển tiếp giữa T dương và T âm.
Sóng T bình thường
Bình thường, sóng T rộng và đậm nét, đỉnh tầy, hai sườn không đối xứng, với sườn xuống dốc đứng hơn còn sườn lên tiếp thoai thoải với đoạn ST. Sóng T:
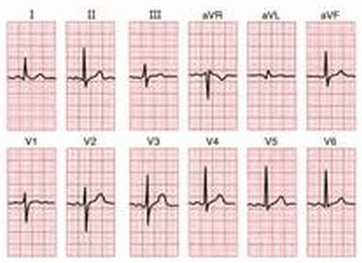
Bao giờ cũng dương ở D1, aVF, V3, V4, V5, V6 với biên độ lớn nhất ở V3, V4; ở đây, biên độ trung bình là 6mm và tối đa là 12mm. Biên độ tương đối T/R ở V5, V6 trung bình là 1/3 và tối thiểu là 1/10.
Bao giờ cũng âm ở aVR.
Ở D2: Đa số là dương, một số nhỏ 2 pha.
Ở D3, aVL, V2: đa số là dương, một số nhỏ hai pha hay âm.
Ở V4: đa số là âm (tối đa sâu 4mm) một số nhỏ là hai pha hay dương.
Như vậy, quy luật chung ở các chuyển đạo trước tim là: nếu xem xét sóng T lần lượt từ V1 đến V6 (nghĩa là từ phải sang trái bệnh nhân) thì sóng T phải chuyển dần từ âm tính sang dương tính.
Tuy nhiên, đến V5, V6, T có thể hơi thấp xuống do điện cực đã xa tim hơn. Ở các chuyển đạo thực quản cao và trong buồng tim, sóng T đều âm.
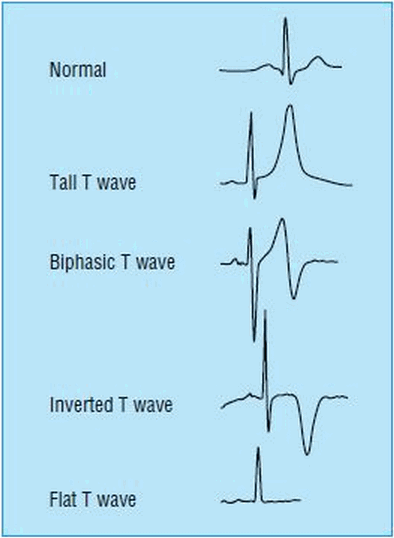
Sóng T bệnh lý
Khi T âm ở một chuyển đạo mà bình thường nó phải dương (hoặc dương ở một chuyển đạo mà bình thường nó phải âm như ở aVR chẳng hạn) thì là một dấu hiệu bệnh lý chắc chắn, nhưng là của rất nhiều bệnh chứ không đặc hiệu cho bệnh nào.
Muốn biết T âm do bệnh gì thì việc đầu tiên là phải xét mối tương quan của nó với QRS:
Nếu QRS bị giãn rộng hay có biên độ cao nghĩa là có những biến đổi bệnh lý của blốc nhánh, ngoại tâm thu thất, nhịp nhanh thất, hội chứng W-P-W, dày thất trái hay một số ít ca dày thất phải thì có thể T âm chỉ là triệu chứng của các bệnh đó. Người ta gọi là T thứ phát. Trong trường hợp này, T vẫn giữ được hình dạng không đối xứng, cong, mềm mại…
Nếu QRS không giãn r ộng hay quá cao, nghĩa là không có triệu chứng của các bệnh nêu trên thì T âm (hay dẹt) thường là triệu chứng của bệnh mạch vành (nhồi máu cơ tim, cơn nghẹn tim), của viêm màng ngoài tim, của tình trạng cơ tim thiếu oxy (với dày thất phải) trong tim bẩm sinh tím hay tâm phế mạn. Người ta gọi là T tiên phát.
Ngoài ra, T âm tiên phát còn gặp trong suy tim, tê phù, thiếu máu, thiếu oxy trong máu nói chung, các rối loạn chuyển hóa trong viêm họng cấp, hạ canxi máu, tăng kali máu, nhiễm toan,nhiễm kiềm, hoại tử gan.
T thứ phát thường biến đổi, tỉ lệ với mức độ biến đổi của QRS, thí dụ QRS càng giãn rộng hay càng cao thì T càng âm sâu hơn.
Nhưng có những ca, với một mức độ rộng hay cao nhất định nào đó của QRS mà T âm không đủ sâu hay lại sâu quá, hay có khi lại dương thì phải nghĩ là có cả một T tiên phát phối hợp vào nó gây cho nó hình dạng “nửa dơi, nửa chuột” như vậy. Trường hợp này ta gọi là T hỗn hợp thường là do các bệnh phối hợp nhau sinh ra.
Thí dụ: trong dày thất trái (T thứ phát) phối hợp với bệnh mạch vành (T tiên phát) và có thể cho một sóng T hỗn hợp âm rất sâu, đối xứng và nhọn. Cần chú ý rằng ST chênh thường cũng hay hỗn hợp tương tự và đi kèm với T hỗn hợp để lập thành STT hỗn hợp.
Tất cả các mức độ âm sâu, nông của T so với QRS như đã nói ở trên thường có thể đánh giá được qua kinh nghiệm đọc và chẩn đoán điện tâm đồ.
Ở các chuyển đạo trước tim, một sóng T âm sẽ chắc chắn là bệnh lý (thiểu năng vành…) nếu nó đứng trái quy luật (xem trên) nghĩa là có kèm một sóng T dương ở các chuyển đạo nằm ở mé bên phải của nó. Thí dụ T ở V1 bình thường có thể âm nhưng nếu T ở V1 dương thì T ở V2 âm chắc chắn là bệnh lý.
Nói chung, T càng âm sâu thì càng bệnh lý hơn. T hai pha kiểu –/+ có giá trị bệnh lý như T âm nhẹ, còn T hai pha kiểu +/– và T dẹt thì có giá trị bệnh lý thấp hơn.
Khi T trở thành đối xứng với hai sườn có độ dốc bằng nhau, chỗ nối tiếp với ST không thoai thoải mà gấp khúc thành một góc rõ rệt, T có đỉnh nhọn hoặc có dạng chẻ đôi, nhất là ở V5, V6 thì đầu tiên phải nghĩ đến bệnh mạch vành, rồi đến các nguyên nhân tiên phát khác (xem trên).
Khi T có dạng quá tròn trĩnh thì nên nghĩ đ ến một rối loạn điện giải.
Tất cả các hình dạng đó đều có thể đi một mình hoặc phối hợp với T âm, như thế nó càng có giá trị bệnh lý hơn.
Khi T dương và cao (và do cao quá nên đỉnh hơi nhọn) ở nhiều chuyển đạo thì thường là do nhịp nhanh hay cường thần kinh ở người trẻ, do gắng sức hay ở “tim vận động viên”. Nếu T cao nhọn xảy ra đột xuất ở một vài chuyển đạo thì đôi khi đó là “hình ảnh gián tiếp” của bệnh mạch vành.
Khi T dẹt ở hầu hết các chuyển đạo thì phần lớn là do phối hợp với sự giảm biên độ của QRS, tạo nên hình ảnh điện thế thấp (xem mục này).
Bài viết cùng chuyên mục
Đoạn ST bình thường và bệnh lý trên điện tâm đồ
Nói chung, ST không uốn cong mà đi thẳng và tiếp vào T một cách mềm mại, cũng không bao giờ đi dốc xuống mà chỉ đi ngang hoặc hơi dốc lên.
Các bước đọc điện tâm đồ
Kiểm tra kỹ thuật ghi điện tâm đồ, phát hiện ghi sai, ảnh hưởng tạp, milivôn lấy đúng 1cm hay không? Tốc độ ghi bao nhiêu? Nghĩa là các đường kẻ dọc cách nhau bao nhiêu phần trăm giây.
Hình ảnh tăng gánh thất trái, thất phải và hai thất trên điện tâm đồ
Ở nhiều ca, tất cả các chuyển đạo đều có STT trái hướng với QRS, thí dụ ở V5, V6 có QRS dương, ta thấy ST chênh xuống và T âm, còn ở V1, V2 thì ngược lại.
Khoảng QT bình thường và bệnh lý trên điện tâm đồ
Khi có sóng U quá cao chồng tiếp vào sườn của T, người ta dễ lầm U là phần đuôi của T và đo QT lầm sang QU nghĩa là xác định QT dài ra một cách sai lầm.
Tính tần số tim trên điện tâm đồ
Khi nhịp tim không đều, ta phải chọn vài khoảng RR dài ngắn khác nhau mà tính lấy trung bình cộng rồi hãy tính ra tần số tim trung bình.
Quá trình điện học và hình thành điện tâm đồ
Khi tim ở trạng thái nghỉ, không có dòng điện tim nào qua máy, và bút sẽ chỉ ghi lên giấy một đường thẳng ngang, ta gọi đó là đường đồng điện.
Hình ảnh block nhánh phải, nhánh trái trên điện tâm đồ
Trước khi chẩn đoán là Block nhánh, ta phải xác nhận là điện tâm đồ có xung động từ nhĩ truyền xuống, thí dụ có nhịp xoang, nhịp nút, cuồng động nhĩ, rung nhĩ.
Hình ảnh nhịp xoang trên điện tâm đồ
Không đều, ta gọi là loạn nhịp xoang, thường gặp ở trẻ em (do hô hấp), loạn trương lực thần kinh thực vật. Đặc điểm chung của các loại nhịp xoang là tần số và nhịp điệu của chúng bị biến đổi khi gắng sức, cảm xúc, ấn mắt, hô hấp, tiêm atropin.
Cách xác định trục điện tim (điện tâm đồ)
Nhìn trên điện tâm đồ, tìm trong 6 chuyển đạo ngoại biên, xem phức bộ QRS ở chuyển đạo nào có biên độ nhỏ nhất, và gọi nó là chuyển đạo A.
Các tư thế điện học của tim trên điện tâm đồ
Khi tim xoay theo lối tư thế nằm nhưng không nằm hẳn, mà mới nửa chừng thì aVL cũng dương, nhưng aVF thì chưa âm và biên độ tương đối chỉ giảm xuống gần 0.
Máy điện tâm đồ hoạt động không đúng
Nếu ta ghi điện tâm đồ trong điều kiện máy hoạt động đệm cản lớn, các sóng Q, R, S sẽ nhỏ đi, có đỉnh tày hơn, các sóng nhỏ biến mất và các đoạn, khúc bị chênh.
Hình ảnh block xoang nhĩ trên điện tâm đồ
Bỗng mất hẳn đi một hay hai nhát bóp với tất cả các sóng PQRST của nó, đo thời gian của khoảng ngừng tim, ta sẽ thấy nó gấp hai hay ba lần một khoảng PP cơ sở.
Hình ảnh nhồi máu cơ tim: giai đoạn, các loại trên điện tâm đồ
Thường thường, vùng cơ tim bị nhồi máu có một vùng đứng giữa bị hoại tử, rồi đến một vùng tổn thương bao quanh nó và ngoài cùng là một vùng thiếu máu bao quanh vùng tổn thương.
Hình ảnh bệnh động mạch vành trên điện tâm đồ
ST chênh xuống, thẳng đuỗn, đây là tổn thương dưới nội tâm mạc, thường có trong chứng nhồi máu dưới nội tâm mạc hay chứng đau thắt ngực.
Hình ảnh rung thất, rung nhĩ trên điện tâm đồ
Rung nhĩ cũng giống như rung thất, là tình trạng nhĩ không bóp nữa mà từng thớ của nó rung lên, do tác động của những xung động rất nhanh, và rất không đều.
Sóng U bình thường và bệnh lý trên điện tâm đồ
U âm ở D1 và có thể cả V5, V6 có giá trị bệnh lý cao, gặp trong dày thất trái với bệnh động mạch chủ hay tăng huyết áp, bệnh mạch vành.
Trục điện tim bình thường và bệnh lý
Tăng gánh thất trái làm thất trái dày ra, kéo véc tơ khử cực về phía trái, đồng thời nó cũng giãn ra và dựa vào các cơ quan mềm phía sau mà đẩy tâm thất.
Điện trường và đặt các chuyển đạo điện tâm đồ
Cơ thể con người là một môi trường dẫn điện; vì thế, dòng điện do tim phát ra được dẫn truyền khắp cơ thể, ra tới da, biến cơ thể thành một điện trường của tim.
Khoảng PQ bình thường và bệnh lý trên điện tâm đồ
Ở trẻ em, PQ hơi ngắn hơn, thí dụ ở trẻ 7 tuổi, PQ tối đa là 0,18s, tối thiểu là 0,10s, nhưng tần số tim càng nhanh thì PQ càng bị rút ngắn.
Tư thế điện học của tim bình thường và bệnh lý
Khi tim nằm, trục trái quá mạnh, với R1 cao, S2, S3 sâu (đỉnh của R1, S2, S3 chiếu đúng vào nhau khi ghi đồng thời) thì thường là dày và tăng gánh thất trái.
Ghi điện tâm đồ sai kỹ thuật
Dán nhầm thứ tự các chuyển đạo, hoặc dán nhầm điện tâm đồ của người này sang người khác, khi dán băng điện tâm đồ vào tờ hồ sơ của từng bệnh nhân.
Sóng P bình thường và bệnh lý trên điện tâm đồ
Thời gian tức là bề rộng của P thường cũng tiêu biểu ở D2, P tiêu biểu có bề rộng trung bình là 0,08s, tối đa 0,11s, tối thiểu 0,05s.
Hình ảnh cuồng động nhĩ trên điện tâm đồ
Các sóng P’ đó có tần số khoảng 300 mỗi phút, biên độ lớn hơn sóng P bình thường, nhất là ở D2, D3 và aVF.
Nhĩ đồ và thất đồ trên điện tâm đồ
Khi nhĩ tái cực, nó phát ra một dòng điện ghi lên máy bằng một sóng âm nhỏ gọi là sóng Ta (auricular T), nhưng ngay lúc này cũng xuất hiện khử cực thất (QRS với điện thế mạnh hơn nhiều nên trên điện tâm đồ thông thường ta không nhìn thấy được sóng Ta.
Phương pháp ghi và định chuẩn điện tâm đồ
Người ta in sẵn lên giấy những đường kẻ ngang cách nhau 1mm, trước khi cho dòng điện tim chạy vào máy, người ta phóng vào một dòng điện 1mv và vặn nút điều chỉnh.
