- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Xuất huyết khoang dưới nhện: nguyên lý nội khoa
Xuất huyết khoang dưới nhện: nguyên lý nội khoa
Đau đầu dữ dội, đột ngột thường kèm mất tri giác tạm thời lúc khởi phát; thường có nôn ói. Chảy máu có thể gây tổn thương mô não kế bên và gây khiếm khuyết thần kinh khu trú.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Ngoại trừ chấn thương đầu, nguyên nhân thường gặp nhất của xuất huyết khoang dưới nhện (SAH) là vỡ phình mạch nội sọ; những nguyên nhân khác gồm chảy máy do dị dạng mạch máu (dị dạng động tĩnh mạch hoặc thông động tĩnh mạch màng cứng), nhiễm trùng phình mạch (do nấm) và xâm lấn vào trong khoang dưới nhện từ ổ xuất huyết nội sọ nguyên phát. Khoảng 2% phình mạch tiềm ẩn trong dân số, và 25,000–30,000 trường hợp vỡ phình mạch gây xuất huyết khoang dưới nhện xẩy ra mỗi năm ở Mỹ; nguy cơ võ phình mạch có kích thước <10 mm là 0.1% mỗi năm; Đối với phình mạch chưa vỡ, phân trăm nguy cơ vỡ do phẫu thuật tăng.
Triệu chứng lâm sàng
Đau đầu dữ dội, đột ngột thường kèm mất tri giác tạm thời lúc khởi phát; thường có nôn ói. Chảy máu có thể gây tổn thương mô não kế bên và gây khiếm khuyết thần kinh khu trú. Liệt dây thần kinh số 3 tiếm triển, thường liên quan đến đồng tử, kèm theo đau đầu gợi ý phình động mạch nối sau.
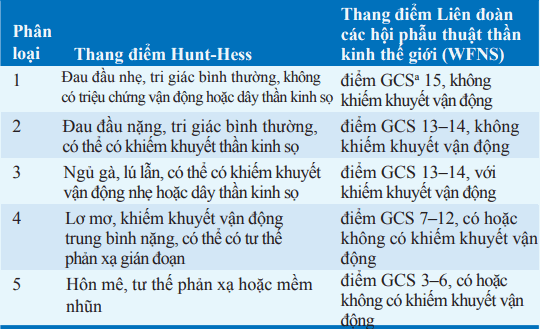
Kèm với các triệu chứng đột ngột, phình mạch có thể bị vỡ nhỏ với những chỗ rò máu vào khoang dưới nhện (xuất huyết lính canh). Các biểu hiện lâm sàng ban đầu của xuất huyết khoang dưới nhện có thể được phân loại dựa theo thang đo; Tiên lượng kết cục tốt giảm khi phân độ tăng.
Đánh giá ban đầu
CT không cản quang là xét nghiệm đầu tiên và thường cho thấy xuất huyết trong vòng 72 giờ/ Chọc dò tủy sống cần để chẩn đoán xuất huyết khoang dưới nhện nghi ngờ nếu CT không thấy; nhiễm sắc tố vàng trong dịch não tủy được thấy trong 6-12 giờ sau vỡ và kéo dài 1-4 tuần.
Hình ảnh học mạch máu não cần để xác định vfa khu trú chi tiết vị trí giải phẫu của phình mạch và xác định tồn tại các phình mạch khác chưa vỡ; chụp mạch máu nên được thực hiện sớm nhất có thể sau khi chẩn đoán xuất huyết khoang dưới nhện.
ECG có thể cho thấy thay đổi đoạn ST và sóng T giống với thiếu máu cơ tim, gây ra do catecholamine trong tuần hoàn và phòng điện quá mức của thần kinh giao cảm. Bệnh cơ tim có thể đảo ngược gây sốc hoặc suy tim xung huyết có thể xảy ra.
Xét nghiệm đông máu và đếm số lượng tiểu cầu nên làm, và nên điều trị nhanh chóng nếu đã có dữ liệu ghi nhận xuất huyết khoang dưới nhện.
Bảng. THANG ĐIỂM PHÂN LOẠI XUẤT HUYẾT KHOANG DƯỚI NHỆN
Điều trị xuất huyết dưới nhện
Điều trị phình mạch
Điều trị sớm phình mạch để ngừa vỡ.
Thử nghiệm phình mạch khoang dưới nhện quốc tế (ISAT) cho thấy kết cục cải thiện bằng liệu pháp nội mạch so với phẫu thuật; tuy nhiên, một số phình mạch có hình dạng không thể điều trị nội mạch, và vì vậy phẫu thuật vẫn là lựa chọn điều trị quan trọng trên một số bệnh nhân.
Quản lý y khoa
Theo dõi sát điện giải đồ và áp lực thẩm thấu; hạ natri máu (“não lãng phí muối”) thường phát triển vài ngày sau xuất huyết khoang dưới nhện, và bổ sung muối đường uống với truyên mạch dung dịch normal saline hoặc saline ưu trương có thể được dùng để chống lại việc giảm chức năng thận.
Thuốc chống co giật có thể bắt đầu đến khi phình mạch được điều trị, Mặc dù hầu hết các chuyên gia chỉ cho dùng thuốc khi bệnh nhân có co giật xảy ra.
Huyết áp nên được theo dõi cẩn thận, trong khi duy trì lưu lượng máu não, để giảm nguy cơ tái vỡ đến khi túi phình được điều trị.
Tất cả các bệnh nhân nên dùng tất nén khí để hỗ trợ phòng ngừa thuyên tắc phổi; heparin không phân đoạn được dùng dưới da để phòng ngừa huyết khối tĩnh mạch sâu có thể bắt đầu ngay sau điều trị can thiệp nội mạch và trong vài ngày sau thủ thuật mở sọ và phẫu thuật kẹp cổ túi phình mạch
Não úng thủy
Não úng thủy nặng có thể yêu cầu đặt khấn cấp ống thông vào não thất để dẫn lưu dịch não tủy ra ngoài; một sô bệnh nhân cần đặt ống thông kéo dài.
Tiến triển xấu trên một bệnh nhân xuất huyết khoang dưới nhện trong những giờ đầu đến vài ngày nên lặp lại CT scan để đánh giá kích thước não thất.
Co thắt mạch
Nguyên nhân hàng đầu gây tử vong và vỡ khởi phát theo sau; có thể phát triển vào ngày thứ 4 và tiếp tục đến ngày 14, dẫn đến thiếu máu cục bộ và có thể gây đột quỵ.
Điều trị y khoa với nimodipine đối vận kênh canxi (60 mg uống mỗi 4giờ) cải thiệt kết cục, có lẽ do phòng ngừa tổn thương thiếu máu hơn giảm nguy cơ co mạch.
Tưới máu não có thể được cải thiện với thuốc co mạch triệu chứng nhờ tăng áp lực động mạch trung bình với các chất co mạch như phenylephrine hay norepinephrine, và có thể tăng thể tích nội mạch với dung dịch tinh thể, tăng cung lượng tim và giảm độ nhớt máu nhờ giảm dung tích hồng cầu; điều này được gọi là liệu pháp “bộ ba-H” (hypertension-tăng huyết áp, hemodilution-làm loãng máu, và hypervolemic-tăng thể tích) được sử dụng rộng rãi.
Nếu co mạch triệu chứng vẫn còn dù đã tối ưu hóa các liệu pháp y khoa, thuốc dãn mạch trong động mạch và phẫu thuật mạch máu não có thể hiệu quả.
Bài viết cùng chuyên mục
Ngất: nguyên lý nội khoa
Các rối loạn khác phải được phân biệt với ngất, bao gồm động kinh, thiếu máu động mạch sống nền, hạ oxy máu, và hạ đường huyết.
Các rối loạn liên quan đến bệnh dạ dày
Bệnh nhân có thể không có triệu chứng gì hoặc có khó chịu vùng thượng vị, buồn nôn, nôn ra máu hoặc đi ngoài phân đen. Xác định chuẩn đoán bằng nội soi.
Dinh dưỡng qua đường tĩnh mạch: nguyên lý nội khoa
Các nguy cơ của dinh dưỡng đường tĩnh mạch bao gồm các biến chứng cơ học từ chèn ép của ống truyền dịch, nhiễm trùng huyết do catheter, quá tải dịch, tăng đường huyết.
Khám lâm sàng bệnh da liễu
Kiểm tra da nên được thực hiện trong phòng đủ ánh sáng và bệnh nhân phải được bộc lộ hoàn toàn khi khám. Cùng thiết bị khám hữu ích bao gồm một kính lúp.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Khám các dây thần kinh sọ: nguyên lý chẩn đoán điều trị
Khám sơ bộ kiểm tra đáy mắt, thị trường, kích thước đồng tử và độ phản ứng, cử động ngoài mắt, và cử động trên mặt
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Globulin miễn dịch đơn dòng và bệnh thận
Chẩn đoán bệnh thận do trụ dựa vào phát hiện thấy chuỗi nhẹ trong huyết thanh và/hoặc nước tiểu, thường bằng điện di protein và immunofixation.
Ung thư da biểu mô tế bào vảy: nguyên lý nội khoa
Hay gặp nhất là cắt bỏ tại chỗ và phẫu thuật vi phẫu Mohs; xạ trị một số ca chọn lọc. Bệnh di căn có thể điều trị bằng xạ trị hoặc liệu pháp sinh học kết hợp.
Rối loạn thính giác: nguyên lý nội khoa
Chấn thương ở trước đầu, tiếp xúc với các thuốc gây độc ốc tai, tiếp xúc với tiếng ồn nghề nghiệp hoặc giải trí, hoặc tiền sử gia đình có giảm thính lực cũng quan trọng.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Ung thư dạ dày: nguyên lý nội khoa
Các triệu chứng thường gặp nhất là khó chịu bụng trên tăng dần, thường bị sút cân, buồn nôn; xuất huyết tiêu hóa cấp hoặc mạn tính loét niêm mạc thường gặp.
Dùng Glucocorticoids trên lâm sàng
Những tác dụng phụ có thể được giảm thiểu bằng cách lựa chọn cẩn thận steroid, liều tối thiểu, và điều trị cách ngày hoặc gián đoạn.
Viêm khớp dạng thấp: nguyên lý chẩn đoán và điều trị
Một bệnh đa cơ quan mạn tính không rõ nguyên nhân đặc trưng bởi viêm màng hoặt dịch dai dẳng, thường liên quan đến các khớp ngoại biên đối xứng.
Buồn nôn và nôn ói: nguyên lý nội khoa
Chất trong dạ dày được đẩy vào thực quản khi khi đáy vị và cơ vòng dạ dày thực quản giãn sau một sự gia tăng áp lực nhanh chóng trong ổ bụng sinh ra từ sự co các cơ ở bụng và cơ hoành.
Huyết khối tăng đông
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4 đến 10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền.
Phối hợp vận động và tư thế dáng bộ
Đánh giá cử động thay đổi nhanh của ngón tay, ngón chân, nghiệm pháp ngón tay chạm mũi, Quan sát bệnh nhân khi họ đi trên đường thẳng.
Bệnh não do thiếu máu cục bộ
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não.
Mãn kinh: rối loạn hệ sinh sản nữ giới
Các triệu chứng mãn kinh thường gặp nhất là vận mạch không ổn định, thay đổi tâm trạng, mất ngủ, và teo biểu mô niệu sinh dục và da.
Đau thắt ngực không ổn định và nhồi máu ST không chêch
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính.
Bệnh nền tác động đến say độ cao
Bệnh nhân thiếu máu cục bộ tim, nhồi máu trước đó, phẫu thuật mạch, và/ hoặc phẫu thuật bắc cầu nên có bài kiểm tra chạy bộ. Test chạy bộ dương tính mạnh chống chỉ định với độ cao lớn.
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
Bạch cầu cấp thể lympho/u lympho: nguyên lý nội khoa
Điều trị tích cực gắn với độc tính cao liên quan đến nền suy giảm miễn dịch. Glucocorticoid làm giảm tình trạng tăng canxi máu. Khối u có đáp ứng với điều trị nhưng thường trong thời gian ngắn.
