- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Suy hô hấp: nguyên lý nội khoa
Suy hô hấp: nguyên lý nội khoa
Suy hô hấp tăng cacbondioxit do giảm thông khí phút và/hoặc tăng khoảng chết sinh lý. Trình trạng chung liên quan với suy hô hấp tăng cacbondioxit gồm bệnh lý thần kinh cơ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Định nghĩa và phân loại suy hô hấp
Suy hô hấp được định nghĩa là khi sự trao đỏi khí không đủ vì rối loạn một hoặc nhiều thành phần của hệ thống hô hấp.
Có hai loại suy hô hấp: giảm oxy hoặc tăng cacbon dioxit huyết. Suy hô hấp giảm oxy được dịnh nghĩa bởi độ bão hòa O2 động mạch <90% trong khi Phân suất O2 hít vào >0.6. Suy hô hấp giảm oxy cấp có thể do viêm phổi, phù phổi (do tim hoặc không do tim) và xuất huyết phế nang. Giảm oxy máu do bất tương hợp thông khí-tưới máu và hình thành shunt trong phổi.
Suy hô hấp tăng cacbondioxit đặc trưng bới toan hô hấp với pH <7.30.
Suy hô hấp tăng cacbondioxit do giảm thông khí phút và/hoặc tăng khoảng chết sinh lý. Trình trạng chung liên quan với suy hô hấp tăng cacbondioxit gồm bệnh lý thần kinh cơ, như nhược cơ, vè bệnh lý hô hấp liên quan đến mệt cơ hô hấp, như hen và bệnh phổi tắc nghẽn mãn tính (COPD). Trong suy hô hấp tăng cacbonsioxit cấp tính, Paco2 điển hình >50 mmHg. Với suy hô hấp cấp trên nền mạn, thường thấy trên bệnh nhân COPD nặng, có thể thấy giá trị Paco2 cao hơn. Mức độ toan hô hấp, tình trạng tri giác bệnh nhân và mức độ nguy ngập hô hấp của bệnh nhân là chỉ định cần thông khí cơ học hơn chỉ dựa vào mức độ PaCO2 chuyên biệt trong suy hô hấp cấp trên nền mạn. Hai loại khác của suy hô hấp thường nghĩ đến:
(1) suy hô hấp quanh phẫu thuật liên quan xẹp phổi; và
(2) giảm tưới máu cơ hô hấp liên quan đến sốc.
Các phương thức thông khí cơ học
Suy hô hấp thường cần điều trị với thông khí cơ học. Có hai nhóm lớn của thông khí cơ học: thông khí không xâm lấn (NIV) và thông khí cơ học truyền thống. NIV, dùng thông qua mặt nạ mặt toàn bộ hoặc mặt nạ mũi khít chặt, được dùng rộng rãi trongsuy hô hấp caaos trên nền mạn liên quan đến COPD nặng.
NIV điển hình gồm áp lực dương đã được cài đặt trong suốt thì hít vào và áp lự thấp hơn được cung cấp trong suốt thì thở ra; nó liên quan đến ít biến chứng như viêm phổi bệnh viện hơn thông khí cơ học truyền thống qua ống nội khí quản. Tuy nhiên, NIV chống chỉ định với ngừng tuần hoàn hô hấp, bệnh não nặng, xuất huyết tiêu hóa nghiêm trọng, rối loạn huyết động, bệnh mạch vành không ổn định, phẫu thuật hoặc chấn thương vùng mặt, tắc nghẽn đường hô hấp trên, mất khả năng bảo vệ đường hô hấp và mất khả năng loại bỏ các chất tiết.
Hầu hết bệnh nhân suy hô hấp cấp cần thông khí cơ học truyền thống qua ống nội khí quản có bóng nhỏ. Mục đích của thông khí cơ học là tối ưu hóa qua trình oxy hóa trong khi tránh tổn thương phổi do thông khí. Nhiều dạng thông khí cơ chế truyền thống thường được sử dụng; các dạng khác đặc trưng bởi một quá trình (mà bộ thông khí cảm nhận để khởi phát nhịp thở được máy cung cấp), một chu trình (nó xác định cuối kỳ hít vào), và các yếu tố hạn chế (ác giá trị điều khiển chuyên biệt cho các thông số chìa khóa được theo dõi bởi người thông khí và không cho phép vượt quá). Ba dạng thông khí cơ học thường dùng được mô tả bên dưới; các thông tin bổ sung thêm trong Bảng.
Thông khí kiểm soát hỗ trợ: Bộ thông khí cho nhịp thở được máy cung cấp là nỗ lực tự thở của bệnh nhân, tạo ra nhịp thở được đồng bộ. Nếu không phát hiện được sự nỗ lực qua các khoảng thời gian đã được định trước, máy sẽ cung cấp nhịp thở được kích hoạt theo thời gian. Điều khiển hỗ trợ là chu trình thể tích với thể tích khí lưu thôngđược xác định bởi người điều khiển. Các yếu tố hạn chế gồm nhịp hô hấp tối thiểu, chuyên biệt bởi người điều khiển; những nỗ lực của bệnh nhân có thể dẫn đến nhịp hô hấp cao hơn. các yếu tố hạn chế khác như giới hạn áp lực đường thở, cũng được cài đặt bởi người điều khiển.
Bởi vì bệnh nhân sẽ nhận được nhịp thở lưu thông đầy đủ với mỗi cố gắng hít thở, thở nhanh do các yếu tố ngoài hô hấp (như đau) có thể dẫn đến toan hô hấp. Trên những bệnh nhân bị tắc nghẽn đường hô hấp (vd hen hay COPD) PEEP tự động có thể phát triển.
Thông khí bắt buộc ngắt quãng đồng bộ (SIMV): Giống như được hỗ trợ kiểm soát, SIMV là chu trình thể tích, với các yếu tố giới hạn tương tự. Như với điều khiển/kiểm soát có hỗ trợ, bộ thông khí cho nhịp thở máy cung cấp có thể là nỗ lực của chính bệnh nhân hoặc khoảng thời gian chuyên biệt. Tuy nhiên, nếu cố gắng thở tiếp theo của bệnh nhân xảy ra trước khoảng thời gian cho nhịp thở bắt buộc khác đã qua, chỉ có gắng thở trước đó của bệnh nhân (không có sự hỗ trợ của máy) được thực hiện. Vì vậy, sô nhịp thở được máy cung cấp bị giới hạn trong SIMV, cho phép bệnh nhân tập cơ hô hấp giữa các nhịp thở được hỗ trợ.
Thông khí hỗ trợ áp lực (PSV): PSV thực hiện nhờ cố gắng hít thở của bệnh nhân. Chu trình của PSV được xác định bởi tốc độ dòng khí hô hấp. Vì không cung cấp tốc độ hô hấp chuyên biệt, hình thức thông khí này có thể được kết hợp với SIMV để đảm báo tốc độ hô hấp thích hợp trên bệnh nhân bị suy giảm hô hấp.
Các hình thức thông khí khác có thể thích hợp trong nhiều trường hợp đặc biệt; ví dụ, thông khí kiểm soát áp lực giúp ích trong việc điều hòa áp lực thông khí trân bệnh nhân chấn thương do áp suất hoặc trong giai đoạn hậu phẫu sau phẫu thuật ngực.
Bảng. ĐẶC ĐIỂM LÂM SÀNG CỦA CÁC PHƯƠNG THỨC THÔNG KHÍ THƯỜNG DÙNG
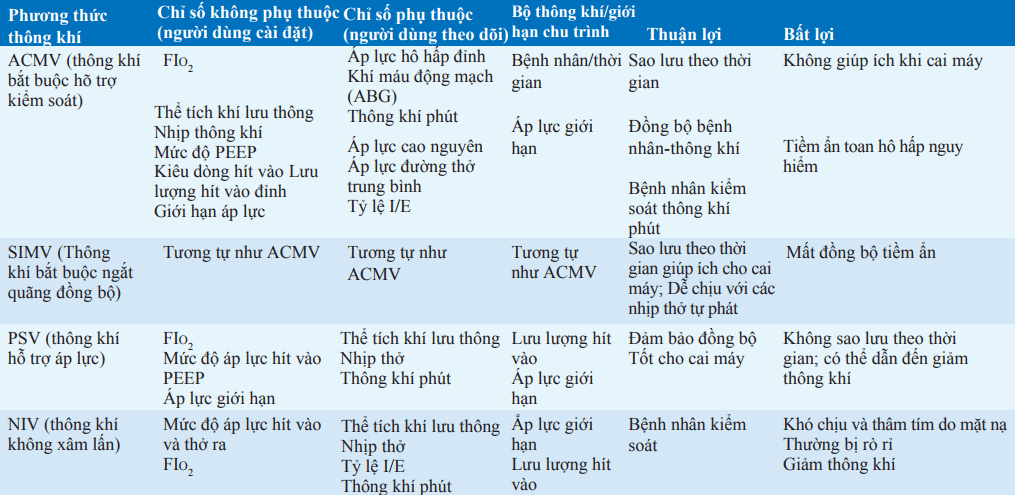
Từ viết tắt: I/E, hít vào/thở ra; FIO2 , phân suất O2 trong khí hít vào; PEEP, áp lực dương cuối kỳ thở ra
Quản lý bệnh nhân được thông khí cơ học
Chăm sóc chung trên bệnh nhân được thông khí cơ học được nhắc lại, cùng với sự cai thông khí cơ học. Ống mộ khí quản có bóng nhỏ thường dùng để cung cấp thông khí áp lực dương với khí được điều khiển. Cách tiếp cận thông khí bảo về được khuyến cáo chung, gồm các yếu tố sau:
(1) thể tích khí lưu thông cần đạt được khoảng 6 mL/kg theo cân nặng lý tưởng;
(2) tránh áp lực cao nguyên trên >30 cm H2O;
(3) Dùng tỷ lệ oxy trong khí hít vào thấp nhất (FiO2) để duy trì độ bão hòa oxy động mạch ≥90%; và
(4) cung cấp PEEP đển duy trì mở phế nang trong khi tránh căn dãn quá mức. Sau khi đặt ống nội khí quản được đặt trong thời gian kéo dài, mở khí quản nên được xem xét, chủ yếu giúp bệnh nhân dễ chịu hơn và kiểm soát các chất tiết trong đường hô hấp. Không có khung thời gian tuyệt đối cho việc thay thế mở khí quản, nhưng bệnh nhân hầu như đều cần hỗ trợ thông khí cơ học >2 tuần nên được xem xét mở khí quản.
Nhiềubiến chứng có thể xảy ra do thông khí cơ chế. Chấn thương do áp suất - căng dãn quá mức và tổn thương mô phổi - điển hình xảy ra khi áp lực đường thở cao (>50 cm H2O). Chấn thương do áp lực có thể gây ra tràn khí trung thất, khí phế thũng dưới da, và tràn khí màng phổi; tràn khí màng phổi điển hình cần điều trị bằng cách đặt ống dẫn lưu ngực. Viêm phổi liên quan đến thông khí là biến chứng chủ yếu trên bệnh nhân đặt nội khí quản; các tác nhân thường gặp gồm Pseudomonas aeruginosa và các vi khuẩn gram âm khác, cũng như Staphylococcus aureus.
Bài viết cùng chuyên mục
Tiếp cận bệnh nhân rối loạn tri giác
Rối loạn tri giác thường gặp, nó luôn báo hiệu mệt bệnh lý của hệ thần kinh, Nên đánh giá để vác định đây là sự thay đổi mức độ tri giác hay và hoặc nội dung tri giác.
Bệnh phổi do môi trường: nguyên lý nội khoa
Khí dạng hòa tan trong nước như ammonia được hấp thụ ở đường thở trên và gây kích thích và co phế quản phản ứng, trong khi khí ít hòa tan trong nước.
Phù: nguyên lý nội khoa
Giới hạn ở một cơ quan đặc biệt hoặc giường mạch máu, dễ dàng phân biệt được với phù toàn thân, Phù một bên chi thường do tắc tĩnh mạch hoặc mạch bạch huyết
Thoái hóa khớp: nguyên lý chẩn đoán điều trị
Tỉ lệ hiện hành của thoái hóa khớp tương quan rõ rệt với tuổi, và bệnh phổ biến ở nữ giới hơn là nam giới.
Phương pháp khám và vị trí thần kinh
Dữ liệu lâm sàng có được từ khám thần kinh cộng với bệnh sử chi tiết giúp biết được vị trí giải phẫu mà giải thích tốt nhất những dấu chứng lâm sàng.
Khám vận động: nguyên lý chẩn đoán điều trị
Đánh giá sức chi trên bằng sự trôi cơ sấp và lực của phản xạ cổ tay, ngón tay, Đánh giá sức chi dưới yêu cầu bệnh nhân đi lại bình thường, đi bằng gót chân, bằng ngón chân.
Lách to: nguyên lý nội khoa
Dòng máu chảy qua lách cho phép lọc được mầm bệnh từ máu và duy trì việc kiểm soát chất lượng hồng cầu-chúng bị phá huỷ khi già và không biến dạng, và các thể vùi nội bào.
Ngộ độc và quá liều thuốc
Carbon monoxid là nguyên nhân hàng đầu gây chết do ngộ độc. Ngộ độc Acetaminophen là thuốc phổ biến nhất gây tử vong. Tử vong do các thuốc khác thường do thuốc giảm đau.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Ngăn ngừa các biến chứng của bệnh nhân nặng
Huyết khối tĩnh mạch sâu có thể xảy ra mặc dù có thể dự phòng bằng heparin tiêm dưới da hoặc các thiết bị nén khí liên tục ở chi dưới và có thể xảy ra tại vị trí đặt catheter tĩnh mạch trung ương.
Thiếu hụt Aldosteron: suy tuyến thượng thận
Thiếu hụt aldosterone đơn thuần kèm theo sản xuất cortisol bình thường với giảm renin, như trong thiếu hụt aldosterone synthase di truyền.
Đỏ mắt hoặc đau mắt
Mất thị lực đột ngột hoặc nhìn đôi ở những trường hợp mắt không bị đau và không bị viêm thường là các rối loạn thị giác hoặc thần kinh nghiêm trọng và nên được theo dõi chặt chẽ.
Dinh dưỡng qua đường tĩnh mạch: nguyên lý nội khoa
Các nguy cơ của dinh dưỡng đường tĩnh mạch bao gồm các biến chứng cơ học từ chèn ép của ống truyền dịch, nhiễm trùng huyết do catheter, quá tải dịch, tăng đường huyết.
Nhận định rối loạn acid base
Để giới hạn thay đổi pH, rối loạn chuyển hóa sẽ được bù trừ ngay lập tức trong hệ thống; bù trừ qua thận trong rối loạn hô hấp thì thường chậm hơn.
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
Viêm thanh quản và nắp thanh quản
Bao gồm làm ẩm, hạn chế nói, và cấy vi khuẩn ra GAS điều trị kháng sinh. Điều trị viêm thanh quản mạn tính phụ thuộc vào tác nhân gây bệnh, xác định thường đòi hỏi phải sinh thiết với cấy.
Chấn thương đầu: nguyên lý nội khoa
Thay đổi tri giác kéo dài có thể do máu tụ trong nhu mô não, dưới màng nhện hay ngoài màng cứng tổn thương sợi trục lan tỏa trong chất trắng.
Biến chứng nhồi máu cơ tim ST chênh lên
Vỡ vách liên thất và hở van hai lá cấp do thiếu máu, nhồi máu cơ nhú xảy ra trong tuần đầu tiên sau nhồi máu và có đặc điểm là suy tim sung huyết cấp với âm thổi mới xuất hiện.
Ung thư thực quản: nguyên lý nội khoa
Trong nuốt khó chụp barit cản quang kép được sử dụng hữu ích như xét nghiệm đầu tiên, nội soi dạ dày thực quản ngược dòng là xét nghiệm nhạy và đặc hiệu nhất.
Bệnh hạch bạch huyết: nguyên lý nội khoa
Khi một tế bào T tiếp xúc với một kháng nguyên mà nó nhận ra, nó sẽ tăng sinh và đến mạch bạch huyết đi. Mạch bạch huyết đi chứa đầy các kháng nguyên và tế bào T đặc hiệu.
Các rối loạn tương bào
M component có thể thấy ở các bệnh nhân u lympho khác, ung thư không phải lympho và các tình trạng không phải lympho như xơ gan, sarcoidosis.
Các dạng phơi nhiễm phóng xạ hạt nhân
Vải và da thường có thể ngăn cản được hạt nhân alpha xâm nhập vào cơ thể. Nếu hạt alpha vào trong cơ thể, chúng gây tổn thương tế bào nghiêm trọng.
Viêm gan virut cấp
Viêm gan virut cấp tính là một nhiễm trùng toàn thân chủ yếu ảnh hưởng đến gan. Biểu hiện lâm sàng là mệt mỏi, buồn nôn, nôn, ỉa chảy, sốt nhẻ, tiếp theo là nước tiểu đậm màu, vàng da, gan to mềm.
Tăng áp lực nội sọ: nguyên lý nội khoa
Tăng áp lực nội sọ có thể xảy ra ở rất nhiều các bệnh lý gồm chấn thương đầu, xuất huyết trong nhu mô não, xuất huyết khoang dưới nhện với não úng thủy và suy gan đột ngột.
Đái tháo đường: nguyên lý chẩn đoán điều trị
Các thể đặc biệt khác bao gồm đái tháo đường do khiếm khuyết di truyềnvà rối loạn đơn gen hiếm gặp khác, bệnh về tuyến tụy ngoại tiết.
