- Trang chủ
- Sách y học
- Triệu chứng học nội khoa
- Giảm thính lực: dấu hiệu triệu chứng và nguyên nhân
Giảm thính lực: dấu hiệu triệu chứng và nguyên nhân
Điếc tiếp nhận không đối xứng liên quan đến tổn thương thần kinh trung ương. Trên lâm sàng, giảm thính lực có ý nghĩa (tức >30 dB) thường bị bỏ sót khoảng 50% trường hợp không làm đánh giá chính thức.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Mô tả
Thính lực được đánh giá tại giường bằng cách nói thầm (lưu ý đây là xét nghiệm sàng lọc ít giá trị), nghiệm pháp Weber và Rinne. Trên lâm sàng, giảm thính lực có ý nghĩa (tức >30 dB) thường bị bỏ sót khoảng 50% trường hợp không làm đánh giá chính thức (ví dụ: phép đo sức nghe).
Nguyên nhân
Hay gặp
Ráy tai bít chặt.
Điếc tuổi già (giảm thính lực do lão hóa).
Viêm tai giữa có dịch.
Thủng màng nhĩ.
Xơ cứng tai.
Thuốc (Ví dụ: gentamicin, furosemide, aspirin).
Ít gặp
Bệnh Ménière.
Viêm thần kinh tiền đình.
U thần kinh thính giác.
Viêm màng não.
Cholesteatoma.
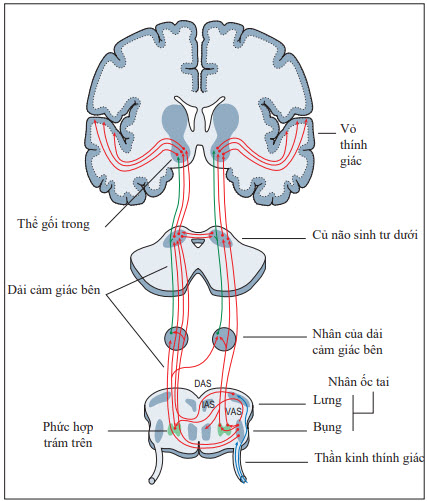
Hình. Đường dẫn truyền thính giác trung tâm
DAS = dorsal acoustic stria (đường thính giác lưng); IAS = intermediate acoustic stria (đường thính giác trung tâm); VAS = ventral acoustic stria (đường thính giác bụng).
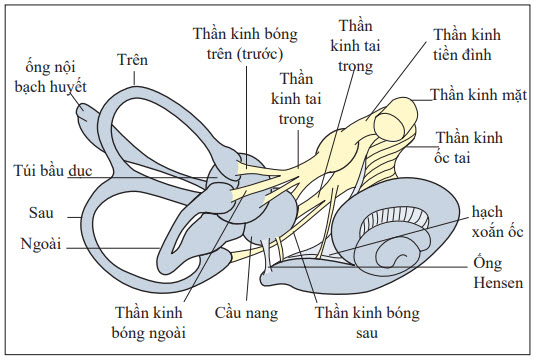
Hình. Hệ thống tiền đình và phần thính giác ngoại vi
Cơ chế
Bao gồm:
Điếc dẫn truyền.
Điếc tiếp nhận.
Điếc trung ương (hiếm).
Điếc dẫn truyền
Trong điếc dẫn truyền, sóng âm không được dẫn truyền tới cơ quan thụ cảm của hệ thống thính giác. Điếc dẫn truyền có thể là hậu quả của rối loạn ở ống tai ngoài, màng nhĩ, các xương nhỏ hoặc tai giữa. Nguyên nhân hay gặp nhất là do ráy tai hay “chất sáp” bít chặt ống tai ngoài. Các nguyên nhân khác như viêm tai giữa có dịch, thủng màng nhĩ, xơ cứng tai và cholesteatoma.
Điếc tiếp nhận
Điếc tiếp nhận gây ra do rối loạn chức năng ốc tai, nhánh thính giác của thần kinh thính giác và/hoặc thần kinh tiền đình ốc tai. Tần số khác nhau của âm thanh được tách ra trong các phần khác nhau của cấu trúc xoắn ốc trong tai trong. Trong tổn thương ốc tai, mức nghe các tần số âm thanh khác nhau không đồng đều. Nguyên nhân bao gồm bệnh Ménière, u góc cầu - tiểu não (Ví dụ: u thần kinh thính giác), viêm thần kinh tiền đình và các thuốc độc với tai (Ví dụ: gentamicin, furosemide, aspirin).
Điếc trung ương (hiếm)
Do sự bắt chéo các sợi cảm giác trên chỗ đi vào thân não, tổn thương trung ương có khả năng nhất gây điếc một bên là chỗ đi vào của bó thần kinh tiền đình ốc tai ở chỗ nối hành - cầu não. Điếc tiếp nhận hai bên có thể là hậu quả của tổn thương ở vỏ thính giác sơ cấp trên các hồi ngang Heschl.
Ý nghĩa
Điếc tiếp nhận không đối xứng liên quan đến tổn thương thần kinh trung ương (Ví dụ: khối u ở lỗ tai trong hoặc vùng cầu - tiểu não).
Trong một nghiên cứu trên các bệnh nhân giảm thính lực >15 dB ở hai tần số hoặc nhiều hơn, hoặc ≥15% không đối xứng trong thang điểm phân biệt lời nói, khoảng 10% bệnh nhân có khối u nhận thấy được trên MRI.
Bài viết cùng chuyên mục
Nhịp đập mỏm tim: bình thường và lệch chỗ
Bình thường mỏm tim sờ được ở khoang liên sườn V đường giữa đòn trái. Mỏm tim lệch chỗ thường gợi ý rằng xung động sờ được lệch về cạnh bên hay lệch xa hơn đường giữa đòn.
Rối loạn Glucose (đường) máu
Tế bào trong đảo Langerhans của tụy tạng tiết ra insulin là chất làm hạ glucoza máu là chủ yếu, Glucoza tiết ra từ tế bào trong đảo Langerhans cũng có tác dụng.
Run vô căn: dấu hiệu triệu chứng và nguyên nhân
Run vô căn tương đối lành tính và nên được phân biệt với các dạng khác của run. Cơ chế của run vô căn chưa được biết rõ. Run vô căn có thể xuất phát từ rối loạn chức năng của tiểu não.
Triệu chứng cơ năng tiêu hóa
Triệu chứng chức năng, đóng một vai trò rất quan trọng, trong các bệnh về tiêu hoá, dựa vào các dấu hiệu chức năng, có thể gợi ý ngay cho ta chẩn đoán.
Triệu chứng học đại tràng
Trực tràng nằm trong tiểu khung, đó là một ống phình ra nên còn gọi là bóng trực tràng, Đoạn cuối trực tràng là một ống hẹp, ngắn khoảng 3, 4cm, nhẵn gọi là ống trực tràng.
Khoảng ngừng quay đùi: dấu hiệu triệu chứng và nguyên nhân
Giống như trong hẹp van động mach chủ, hẹp động mạch chủ sẽ làm giảm phân suất tống máu do mạch máu hẹp và hiệu ứng Venturi, hút thành động mạch vào trong và góp phần làm giảm dòng chảy và biên độ mạch sau hẹp.
Áp lực tĩnh mạch cảnh (JVP): Dấu hiệu Kussmaul
Ít hơn 40% trường hợp viêm màng ngoài tim co thắt có dấu hiệu Kussmaul; tuy nhiên, độ đặc hiệu cho bệnh lý nền khá cao. Nếu dấu hiệu này xuất hiện, cần phải thực hiện tầm soát thêm.
Tiếng tim thứ tư: dấu hiệu triệu chứng và nguyên nhân
Sự co áp lực của nhĩ tống máu vào tâm thất trái kém đàn hồi. Máu bị chặn lại đột ngột do thành thất trái xơ cứng tạo ra tiếng động tần số thấp do chuyển động, và được xem là tiếng tim thứ tư.
Rối loạn vận ngôn: dấu hiệu triệu chứng và nguyên nhân
Rối loạn vận ngôn là một triệu chứng của rối loạn chức năng tiểu não, song cũng có thể gặp trong nhiều trường hợp khác. Có nhiều loại rối loạn vận ngôn khác nhau về tốc độ, âm lượng, nhịp điệu và âm thanh lời nói.
Tiếng Rales khi nghe phổi: tại sao và cơ chế hình thành
Nếu được nghe thấy khi hít thở bình thường, tiếng rale có nhiều khả năng là bệnh lý. Nhiều đặc điểm tiếng rale có liên quan với nhiều bệnh lý khác nhau.
Phân ly ánh sáng gần: dấu hiệu triệu chứng và nguyên nhân
Phân ly ánh sáng gần thường là biểu hiện của tổn thương mái trung não. Đồng tử Argyll Roberston và phân ly ánh sáng nhìn gần được tạo ra do tổn thương nhân trước mái ở phần sau não giữa đến các sợi phản xạ ánh sáng mà không cần đến những sợi của con đường điều tiết phân bổ đến nhân Edinger-Westphal.
Đau ngực: triệu chứng cơ năng hô hấp
Trong bệnh lý hô hấp, các triệu chứng chính là Đau ngực, ho, khó thở, khạc đờm và ho máu. Đây là những triệu chứng có ý nghĩa quan trọng giúp cho chẩn đoán bệnh.
U hạt vòng: dấu hiệu triệu chứng và nguyên nhân
Trước đây, u hạt vòng được xem như có mối liên hệ với đái tháo đường typ 1, và mức độ liên quan giữa chúng đã được xem xét nhiều lần, tuy nhiên vẫn không xác định được một mối liên hệ rõ ràng.
Tiếng thở rống: nguyên nhân và cơ chế hình thành
Thở rống là do hẹp đường dẫn khí làm cho dòng khí chuyển động hỗn loạn, thường là do tắc nghẽn miệng-hầu. Tiếng thở này thường được nghe nhiều nhất ở trẻ em, nhất là trẻ sơ sinh.
Đồng tử Hutchinson: dấu hiệu triệu chứng và nguyên nhân
Đồng tử Hutchinson là một triệu chứng nguy hiểm cảnh báo có thể dây thần kinh III bị chèn ép bởi thoát vị móc hải mã. Khi diều này xảy ra, khả năng tử vong có thể lên đến 100% nếu không can thiệp y khoa và phẫu thuật giải ép nhanh chóng.
Khám lâm sàng hệ tiêu hóa
Trong quá trình khám lâm sàng bộ máy tiêu hoá ta có thể chia ra làm hai phần: Phân tiêu hoá trên: Miệng, họng, thực quản. Phần dưới: Hậu môn và trực tràng. Mỗi bộ phận trong phần này đòi hỏi có một cách khám riêng.
Dấu hiệu Ewart: dấu hiệu triệu chứng và nguyên nhân
Tràn dịch màng ngoài tim lượng lớn có thể chèn ép phổi trái, gây đông đặc hay xẹp phổi. Nếu lượng dịch tiếp tục tăng đủ để làm xẹp hay đông đặc phổi, sẽ nghe tăng tiếng vang âm thanh và tiếng thở phế quản.
Cơ bản về điện tâm đồ
Bình thường xung động đầu tiên xuất phát ở nút xoang nên nhịp tim gọi là nhịp xoang, Trường hợp bệnh lý, xung động có thể phát ra từ nút Tawara hay ở mạng Purkinje.
Chứng sợ ánh sáng: dấu hiệu triệu chứng và nguyên nhân
Sợ ánh sáng là một triệu chứng kích thích màng não, nhưng nó còn liên quan tới một số rối loạn thần kinh và mắt khác. Chứng sợ ánh sáng xảy ra với hơn 80% bệnh nhân có Migraine.
Trào ngược dạ dày thực quản
Trào ngược dạ dày thực quản (Gastroesophageal reflux disease - GERD) là tình trạng thực quản trở nên viêm tấy dưới tác dụng của aci đi từ dạ dày lên.
Yếu cơ ức đòn chũm và cơ thang (Liệt thần kinh phụ [CNXI])
Liệt thần kinh phụ hầu hết là do tổn thương thần kinh ngoại biên thứ phát sau chấn thương hoặc do khối u. Liệt thần kinh phụ có thể không ảnh hưởng đến cơ ức đòn chũm vì các nhánh tới cơ này tách sớm ra khỏi thân chính của dây thần kinh.
Hội chứng hang
Hội chứng hang bao gồm các triệu chứng lâm sàng gay nên bời sự có mặt của một hoặc nhiều hang trong nhu mô phổi đã thải ra ngoài qua phế nang.
Thoái hóa khớp gối: chẩn đoán và điều trị nội khoa
Đau khớp thường liên quan đến vận động đau âm ỉ, tăng khi vận động, khi thay đổi tư thế, giảm đau về đêm và khi nghỉ ngơi. Đau diễn biến thành từng đợt, dài ngắn tuỳ trường hợp, hết đợt có thể hết đau.
Âm thổi tâm trương: âm thổi hẹp van ba lá
Cũng như tổn thương các van khác trong bệnh tim hậu thấp, sự dày hoá các lá van, xơ cứng các mép van và các thừng gân bị rút ngắn và cứng ngăn cản van mở do đó làm rối loạn dòng máu lưu thông qua lỗ van.
Đa niệu trong bệnh nội tiết: dấu hiệu triệu chứng và nguyên nhân
Đa niệu thường có 2 cơ chế chính: độ thẩm thấu và sự thải nước tự do. Trong vài trường hợp, chất có mức độ thẩm thấu cao trong huyết thanh được lọc qua thận vì sự bài tiết của chất hòa tan không được tái hấp thu.
