- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Hình thành nước tiểu cô đặc: ure góp phần tăng áp lực thẩm thấu vùng tủy thận
Hình thành nước tiểu cô đặc: ure góp phần tăng áp lực thẩm thấu vùng tủy thận
Nồng độ cao của urê trong dịch ống thận của ống góp vùng tủy trong làm cho urê khuếch tán ra khỏi ống thận đi vào dịch kẽ thận.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Như vậy cho đến nay, chúng ta đã chỉ xem xét sự đóng góp của natri clorua vào khoảng kẽ tủy thận ưu trương.
Tuy nhiên, urê cũng đóng góp khoảng 40-50% của độ thẩm thấu (500-600 mOsm / L) của khoảng kẽ tủy thận khi thận hình thành nước tiểu cô đặc tối đa. Không giống như natri clorua, urê được tái hấp thu thụ động từ ống thận. Khi có sự thiếu hụt nước và nồng độ ADH trong máu cao, một lượng lớn urê được tái hấp thu thụ động từ các ống góp vùng tủy trong vào khoảng kẽ.
Cơ chế cho sự tái hấp thu của urê vào tủy thận là như sau: Khi nước chảy lên nhánh lên quai Henle và đi vào các ống lượn xa và ống góp vùng vỏ, một ít urê được tái hấp thu bởi vì ở các phân đoạn này không thấm urê. Khi có mặt nồng độ cao của ADH, nước được tái hấp thu nhanh chóng từ ống góp vùng vỏ và nồng độ urê tăng nhanh chóng vì urê rất không thấm qua ở đoạn này của ống thận.
Khi dịch ống thận chảy vào các ống góp vùng tủy trong, sự tái hấp thu nước nhiều hơn vẫn diễn ra, khiến cho nồng độ urê cao hơn trong dịch. Nồng độ cao này của urê trong dịch ống thận của ống góp vùng tủy trong làm cho urê khuếch tán ra khỏi ống thận đi vào dịch kẽ thận. Sự khuếch tán này được tạo điều kiện rất thuận lợi bởi những chất chuyên vận chuyển urê, là UT-A1và UT-A3. Những chất vận chuyển urê này được kích hoạt bởi ADH, tăng vận chuyển urê ra khỏi ống góp vùng tủy trong nhiều hơn khi nồng độ ADH được nâng cao. Sự di chuyển đồng thời của nước và urê ra khỏi các ống góp vùng tủy trong duy trì nồng độ cao của urê trong dịch ống thận và, cuối cùng trong nước tiểu, mặc dù urê đã được tái hấp thu.
Vai trò cơ bản của urê trong việc đóng góp vào khả năng cô đặc nước tiểu được chứng minh bằng thực tế rằng người ăn một chế độ ăn giàu protein, sản lượng lớn urê như một sản phẩm “chất thải” có chứa nitơ, có thể cô đặc nước tiểu của họ tốt hơn nhiều so với những người mà lượng protein đưa vào và sự sản xuất urê thấp. Suy dinh dưỡng có liên quan với nồng độ urê thấp trong vùng tủy kẽ và sự suy giảm đáng kể của khả năng cô đặc nước tiểu.
Sự tuần hoàn lạicủa urê từ ống góp tới quai Henle góp phần tạo vùng tủy thận ưu trương. Một người khỏe mạnh thường đào thải khoảng 20 đến 50 % sự tải lọc urê. Nhìn chung, tỷ lệ bài xuất urê được xác định chủ yếu bởi (1) nồng độ urê trong huyết tương, (2) mức lọc cầu thận (GFR), và (3) sự tái hấp thu urê ở ống thận. Ở những bệnh nhân có bệnh thận-những người mà có sự suy giảm lớn GFR, nồng độ urê trong huyết tương tăng rõ rệt, sự tải lọc urê quay trở lại và tỷ lệ bài xuất urê tới mức bình thường (tương đương với tỷ lệ sản xuất urê), mặc dù GFR giảm.
Trong ống lượn gần, 40-50% của sự lọc urê được tái hấp thu, nhưng ngay cả như vậy, nồng độ urê trong dịch ống thận vẫn tăng vì urê gần như không thấm được như nước. Nồng độ urê tiếp tục tăng lên khi dịch ống thận chảy vào đoạn mỏng của quai Henle, một phần do sự tái hấp thu nước ra khỏi nhánh xuống quai Henle mà còn bởi vì sự bài tiết urê vào đoạn mỏng quai Henle từ tủy kẽ. Sự bài tiết thụ động urê vào đoạn mỏng quai Henle được tạo điều kiện thuận lợi do chất vận chuyển urê UT-A2.
Phần dày đầu dưới quai Henle, ống lượn xa, và ống góp vùng vỏ-tất cả đều tương đối không thấm urê, và rất ít urê tái hấp thu xảy ra trong các phân đoạn ống thận này. Khi thận hình thành nước tiểu cô đặc và mức ADH cao có mặt, sự tái hấp thu nước từ ống lượn xa và ống góp vùng vỏ làm tăng hơn nữa nồng độ urê trong dịch ống thận. Khi urê này chảy vào ống góp vùng tủy trong, nồng độ cao trong dịch ống thận của urê và các chất vận chuyển urê UT-A1 và UT-A3 làm cho urê khuếch tán vào tủy kẽ. Một phần urê vừa phải di chuyển vào tủy kẽ cuối cùng khuếch tán vào phần mỏng quai Henle và sau đó đi lên trên qua nhánh lên quai Henle, ống lượn xa, ống góp vùng vỏ, và trở xuống vào ống góp vùng tủy lần nữa.
Trong cách này, urê có thể tái tuần hoàn thông qua các đoạn cuối cùng của hệ thống ống thận nhiều lần trước khi nó được bài xuất. Mỗi lần đi xung quanh vòng tuần hoàn góp phần làm nồng độ urê cao hơn.
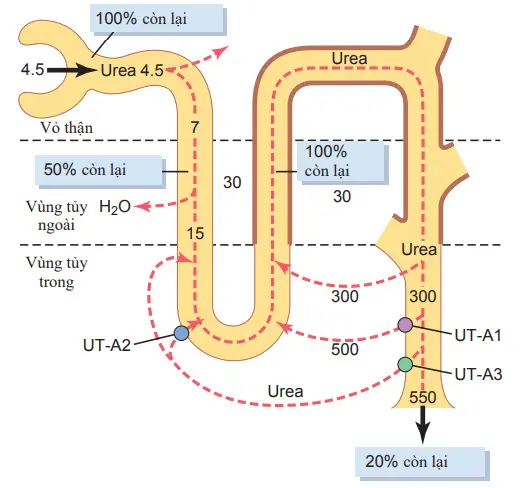
Hình. Sự tái tuần hoàn của urê tái hấp thu từ ống góp vùng tủy vào dịch kẽ. Urê này khuếch tán vào phần mỏng quai Henle và sau đó đi qua các ống lượn xa, và cuối cùng nó đi trở lại vào ống góp. Sự tái tuần hoàn của urê giúp giữ lại urê trong tủy thận và góp phần làm cho vùng tủy thận ưu trương. Các tuyến đường phức tạp, từ phần dày nhánh lên quai Henle đến các ống góp vùng tủy, chỉ ra rằng các phân đoạn này rất không thấm được urê. Các chất vận chuyển urê UT-A1 và UT-A3 tạo điều kiện khuếch tán urê ra khỏi các ống góp vùng tủy trong khi UT-A2 tạo điều kiện khuếch tán urê vào phần mỏng nhánh xuống quai Henle (giá trị bằng số trong miliosmoles mỗi lít urê trong lúc chống bài niệu, khi một lượng lớn hormone chống bài niệu có mặt).
Sự tái tuần hoàn urê này cung cấp một cơ chế bổ sung cho hình thành một vùng tủy thận ưu trương. Bởi vì urê là một trong những sản phẩm chất thải phong phú nhất phải được đào thải bởi thận, cơ chế này để tập trung urê trước khi nó được bài xuất là cần thiết để tiết kiệm dịch cơ thể khi nước được cung cấp thiếu.
Khi có sự dư thừa nước trong cơ thể, tốc độ dòng nước tiểu thường tăng lên và do đó nồng độ của urê trong các ống góp vùng tủy trong bị giảm xuống, gây ra sự khuếch tán urê ít hơn vào khoảng kẽ tủy thận. Nồng độ ADH cũng giảm xuống khi có sự dư thừa nước trong cơ thể và sự giảm này, lần lượt, làm giảm tính thấm của cả nước và urê ở các ống góp vùng tủy trong, và lượng urê nhiều hơn được bài xuất ra nước tiểu.
Bài viết cùng chuyên mục
ADH: vai trò trong việc bài tiết nước qua thận
Nồng độ ADH cao không gây ra sự gia tăng lớn về thể tích dịch cơ thể hoặc áp lực động mạch, mặc dù nồng độ ADH cao có thể làm giảm nghiêm trọng nồng độ ion natri ngoại bào.
Miễn dịch thu được (thích ứng): đề kháng của cơ thể trong nhiễm khuẩn
Miễn dịch thu được là do một hệ thống miễn dịch đặc biệt hình thành kháng thể và hoặc hoạt hóa tế bào lympho tấn công và tiêu diệt các vi sinh vật xâm lấn cụ thể hoặc độc tố.
Đại cương về viêm
Virchow (thế kỷ XIX) đã cho rằng viêm là phản ứng cục bộ, nhưng hiện tại người ta cho rằng viêm là biểu hiện cục bộ của một phản ứng toàn thân.
Tuần hoàn ngoài cơ thể: sử dụng trong phẫu thuật tim
Các hệ thống khác nhau đều gặp rất nhiều khó khăn, bao gồm tan máu, phát triển các cục máu đông nhỏ trong máu, khả năng các bong bóng oxy nhỏ hoặc các khối đệm nhỏ của chất chống tạo bọt đi vào động mạch.
Bệnh van động mạch chủ: ảnh hưởng của huyết động học trong hẹp và hở van
Lượng bù trừ quan trọng được diễn ra có thể cải thiện mức độ nghiêm trọng của các khuyết tật tuần hoàn. Một số cơ chế bù trừ được miêu tả.
Hệ thống nhóm máu Rh và đáp ứng miễn dịch
Khi truyền máu Rh+ cho người có máu Rh- thì người Rh- sẽ sản xuất kháng thể anti-Rh. Sự tạo thành kháng thể anti-Rh diễn ra rất chậm, khoảng 2 đến 4 tháng sau nồng độ kháng thể mới đạt mức tối đa.
Bó gai đồi thị cũ và mới: hai con đường dẫn truyền đau trong tủy sống và thân não
Khi vào tủy sống, tín hiệu đau có hai con đường đến não, qua (1) bó gai đồi thì mới và (2) bó gai đồi thị cũ. Con đường dẫn truyền cảm giác đau chậm trong bó gai đồi thị cũ phần lớn sẽ tận cùng trong thân não.
Phản xạ tiểu tiện khi bàng quang đầy
Khi bàng quang chỉ được lấp đầy một phần, những cơn co thắt cơ này thường giãn ra một cách tự nhiên sau một phần của phút, các cơ ức chế ngừng co bóp và áp lực giảm trở lại mức ban đầu.
Tổn thương thận cấp sau thận: nguyên nhân do các bất thường đường tiết niệu dưới
Một số nguyên nhân gây ra tổn thương thận cấp sau thận bao gồm tắc nghẽn cả 2 bên niệu quản hoặc bể thận do sỏi lớn hoặc cục máu động, tắc nghẽn bàng quang, và tắc nghẽn niệu đạo.
Dịch trong khoang màng phổi: áp lực âm giữ cho phổi nở và lượng dịch màng phổi
Khi dịch nhiều hơn đủ để bắt đầu chảy trong khoang màng phổi thì các dịch dư thừa bị bơm đi bằng cách mở trực tiếp mạch bạch huyết từ khoang màng phổi vào trung thất, trên bề mặt cơ hoành và xung quanh màng phổi thành.
Hấp thu và bài tiết kali qua thận
Sự thay đổi hàng ngày trong bài tiết kali được gây ra chủ yếu bởi những thay đổi trong bài tiết kali ở các ống ở lượn xa và ống góp. Các vị trí quan trọng nhất để điều hòa bài tiết kali là các tế bào chính của cuối ống lượn xa và ống góp.
Suy tim mất bù: những thay đổi huyết động học trong suy tim nặng
Khi phát hiện tình trạng mất bù nghiêm trọng bằng tăng phù, đặc biệt là phù phổi, dẫn đến ran nổ và khó thở. Thiếu điều trị phù hợp trong giai đoạn cấp này có thể dẫn đến tử vong.
Kiểm soát sự bài tiết magie qua thận và nồng độ ion magie ngoại bào
Điều chỉnh bài tiết magie được thực hiện chủ yếu bằng cách thay đổi tái hấp thu ở ống thận. Ống lượn gần thường chỉ tái hấp thu khoảng 25% lượng magie đã lọc.
Trọng lượng riêng của nước tiểu
Mối quan hệ giữa trọng lượng riêng và độ thẩm thấu thay đổi khi có một lượng đáng kể các đại phân tử trong nước tiểu, chẳng hạn như glucose, phương pháp cũ trong chẩn đoán xác định, hay một số thuốc kháng sinh.
Hệ thần kinh giao cảm kiểm soát bài tiết của thận: cơ quan thụ cảm động mạch và phản xạ áp suất
Sự giảm thể tích máu đủ lớn để làm giảm áp lực động mạch hệ thống, thì sự hoạt hóa hơn nữa của hệ thần kinh giao cảm xảy ra do sự giảm căng của các cơ quan thụ cảm động mạch nằm trong xoang động mạch cảnh và cung động mạch chủ.
Phù ở bệnh nhân suy tim
Suy tim cấp nghiêm trọng thường gây giảm huyết áp mao mạch ngoại vi. Do đó, thử nghiệm trên động vật, cũng như thử nghiệm ở người, cho thấy suy tim cấp hầu hết không gây phù ngoại vi ngay lập tức.
Cơn đau khác thường trên lâm sàng: những cảm giác bản thể
Nhiều bệnh của cơ thể gây đau. Hơn nữa khả năng chẩn đoán những bệnh khác nhau phụ thuộc rất lớn vào sự hiểu biết của bác sĩ lâm sàng về những đặc tính khác nhau của đau.
Dịch ngoại bào: phân bố dịch giữa khoảng kẽ và mạch máu
Thể tích dịch ngoại bào và thể tích máu thường được kiểm soát đồng thời, nhưng số lượng phân phối dịch giữa kẽ và máu phụ thuộc vào các đặc tính vật lý của tuần hoàn và khoảng kẽ, cũng như động lực của quá trình trao đổi dịch qua các màng mao mạch.
Hậu quả của truyền nhầm nhóm máu không hòa hợp
Tất cả các phản ứng truyền máu cuối cùng sẽ gây tan máu trực tiếp hoặc tán huyết. Các hemoglobin được giải phóng từ hồng cầu bị phá huỷ sẽ được chuyển đổi bởi các đại thực bào thành bilirubin và sau đó sẽ được bài tiết qua gan mật.
Angiotensin II: vai trò trong việc kiểm soát bài tiết của thận
Khi lượng natri giảm xuống dưới mức bình thường, nồng độ Angiotensin II tăng lên gây giữ natri và nước, đồng thời chống lại việc giảm huyết áp động mạch nếu không xảy ra.
Hormon chống bài niệu kiểm soát sự cô đặc nước tiểu
Khi độ thẩm thấu của các dịch cơ thể tăng trên bình thường, thùy sau tuyến yên tiết ra nhiều hơn ADH, điều đó làm tăng tính thấm nước của các ống lượn xa và ống góp.
Các nguyên nhân gây phù ngoại bào
Có rất nhiều nguyên nhân gây phù ngoại bào, có thể chia làm 2 nhóm là tăng lọc qua mao mạch hay cản trở sự lưu thông hệ bạch huyết.
Khí ra vào phổi: áp lực gây ra sự chuyển động của không khí
Áp suất màng phổi là áp lực của dịch trong khoang mỏng giữa màng phổi lá tạng và màng phổi lá thành. Áp lực này bình thường hút nhẹ hay áp lực âm nhẹ.
Giảm mức lọc cầu thận: hoạt động của hệ thần kinh giao cảm mạnh
Tất cả mạch máu trong thận, gồm tiểu động mạch đến và đi, giàu phân bố các dây thần kinh của hệ thần kinh giao cảm. Thần kinh giao cảm hoạt động mạnh làm co tiểu động mạch thận và giảm dòng chảy qua thận và mức lọc cầu thận.
Sinh lý bệnh của bệnh đần độn
Thiếu hụt bẩm sinh tuyến giáp, tuyến giáp không có khả năng sản xuất hormon giáp do khiếm khuyết một gen của tuyến, hoặc do thiếu hụt iod trong chế độ ăn.
