- Trang chủ
- Sách y học
- Sinh lý y học
- Đái tháo đường type 2: kháng insulin
Đái tháo đường type 2: kháng insulin
Bệnh tiểu đường type 2 là phổ biến hơn so với type 1, chiếm khoảng 90% đến 95% của tất cả các bệnh nhân đái tháo đường. Trong hầu hết các trường hợp, sự khởi đầu của bệnh tiểu đường type 2 xảy ra sau tuổi 30, thường ở độ tuổi từ 50 đến 60.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Đái tháo đường là một hội chứng của sự suy yếu chuyển hóa carbohydrate, chất béo, và chuyển hóa protein gây ra bởi hoặc là thiếu hụt insulin hoặc giảm độ nhạy cảm của mô với insulin. Có hai loại chính của bệnh đái tháo đường:
1. Bệnh tiểu đường type 1, còn được gọi là đái tháo đường phụ thuộc insulin, được gây ra bởi thiếu hụt sự bài tiết insulin.
2. Bệnh tiểu đường type 2, còn được gọi là đái tháo đường không phụ thuộc insulin, ban đầu do giảm sự nhạy cảm của mô đích với tác dụng chuyển hóa của insulin. giảm sự nhạy cảm này với insulin thường được gọi là kháng insulin.
Trong cả hai loại bệnh tiểu đường, sự chuyển hóa của tất cả các thực phẩm chính là thay đổi. Các hiệu ứng cơ bản của tình trạng thiếu insulin hoặc kháng insulin đến quá trình chuyển hóa glucose là ngăn chặn sự hấp thu và sử dụng hiệu quả glucose của hầu hết các tế bào của cơ thể, ngoại trừ những tế bào trong não. Kết quả là, lượng đường trong máu tăng lên, việc sử dụng glucose của tế bào ngày càng thấp hơn, và tăng sử dụng các chất béo và protein.
Bệnh tiểu đường type 2 là phổ biến hơn so với type 1, chiếm khoảng 90% đến 95% của tất cả các bệnh nhân đái tháo đường. Trong hầu hết các trường hợp, sự khởi đầu của bệnh tiểu đường type 2 xảy ra sau tuổi 30, thường ở độ tuổi từ 50 đến 60, và bệnh phát triển dần dần. Do đó, hội chứng này thường được gọi là bệnh tiểu đường khởi phát ở người trưởng thành. Trong những năm gần đây, tuy nhiên, đã có sự gia tăng ổn định về số lượng các bệnh nhân trẻ, một số trẻ hơn 20 tuổi, bị bệnh tiểu đường type 2. Xu hướng này xuất hiện có liên quan chủ yếu đến sự phổ biến ngày càng tăng của bệnh béo phì, yếu tố nguy cơ quan trọng nhất đối với bệnh tiểu đường type 2 ở trẻ em và người lớn.
Béo phì, kháng insulin, và "hội chứng chuyển hóa" thường đứng trước sự phát triển của bệnh tiểu đường type 2
Ngược lại với bệnh tiểu đường type 1, bệnh tiểu đường type 2 có sự tăng nồng độ insulin huyết tương. Tăng insulin xảy ra như là một phản ứng bù bởi các tế bào beta đảo tụy kháng insulin, sự nhạy cảm của mô đích với tác dụng chuyển hóa của insulin bị suy giảm. Sự giảm sút trong làm suy yếu sự nhạy cảm insulin sử dụng carbohydrate và lưu trữ, tăng glucose máu và kích thích tăng bù tiết insulin.
Sự phát triển của kháng insulin và chuyển hóa glucose thường là một quá trình dần dần, bắt đầu với việc tăng cân quá mức và béo phì. Các cơ chế liên kết béo phì với kháng insulin vẫn chưa chắc chắn, tuy nhiên. Một số nghiên cứu cho rằng đối tượng béo phì có các thụ thể insulin ít hơn, đặc biệt là trong các cơ bắp, gan và mô mỡ xương, hơn làm đối tượng nạc. Tuy nhiên, hầu hết hầu hết kháng insulin xuất hiện được gây ra bởi sự bất thường của đường tín hiệu liên kết receptor với nhiều hiệu ứng của tế bào. Suy giảm tín hiệu insulin có thể liên quan chặt chẽ với các hiệu ứng độc hại do tích tụ lipid trong các mô như cơ xương và gan như một kết quả của việc tăng cân quá mức.
Kháng insulin là một phần của một loạt các rối loạn chức năng mà thường được gọi là “ hội chứng chuyển hóa” bao gồm: (1) béo phì, đặc biệt là tích tụ mỡ bụng; (2) kháng insulin; (3) tăng đường huyết lúc đói; (4) bất thường lipid máu, chẳng hạn như tăng triglyceride máu và giảm highdensity lipoprotein-cholesterol (HDL); và (5) tăng huyết áp. Tất cả các đặc điểm của hội chứng chuyển hóa có liên quan chặt chẽ đến sự tích tụ của các mô mỡ dư thừa trong khoang bụng xung quanh các cơ quan nội tạng.
Vai trò của kháng insulin trong việc đóng góp vào một số các thành phần của hội chứng chuyển hóa là không chắc chắn, mặc dù rõ ràng là đề kháng insulin là nguyên nhân chính của việc tăng nồng độ glucose trong máu. Một hệ quả bất lợi chính của hội chứng chuyển hóa là bệnh tim mạch, bao gồm cả xơ vữa động mạch và tổn thương đến các cơ quan khác nhau trong cơ thể. Một số rối loạn chuyển hóa có liên quan đến tăng nguy cơ bệnh tim mạch và kháng insulin dẫn đến sự phát triển của bệnh đái tháo đường type 2, đó cũng là một nguyên nhân chính của bệnh tim mạch.
Các yếu tố khác gây ra kháng insulin và tiểu đường type 2
Mặc dù hầu hết các bệnh nhân tiểu đường type 2 thừa cân hoặc có sự tích lũy đáng kể lượng mỡ nội tạng, kháng insulin nghiêm trọng và tiểu đường type 2 cũng có thể xảy ra như là kết quả của những nguyên nhân mắc phải hoặc di truyền khác làm suy yếu tín hiệu insulin ở các mô ngoại vi.
Bảng. Một số nguyên nhân gây kháng insulin
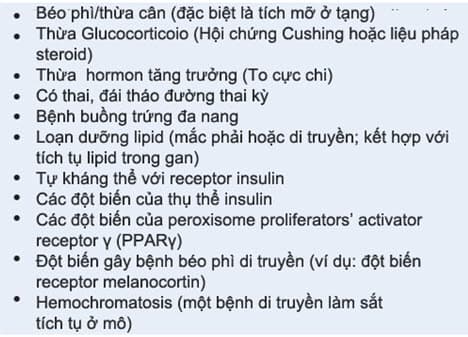
Hội chứng buồng trứng đa nang (PCOS), ví dụ, có liên quan với sự gia tăng rõ ràng trong sản xuất androgen buồng trứng và đề kháng insulin. PCOS là một trong những rối loạn nội tiết phổ biến nhất ở phụ nữ, ảnh hưởng đến khoảng 6% tất cả phụ nữ trong suốt cuộc đời sinh sản của mình. Mặc dù cơ chế bệnh sinh của PCOS vẫn không chắc chắn, kháng insulin và tăng insulin được tìm thấy trong khoảng 80% phụ nữ bị ảnh hưởng. Những hậu quả lâu dài bao gồm tăng nguy cơ đái tháo đường, tăng lipid máu, và bệnh tim mạch.
Dư thừa glucocorticoid (hội chứng Cushing) hoặc dư thừa hormone tăng trưởng (Bệnh to cực chi) cũng làm giảm sự nhạy cảm của các mô khác nhau với các hiệu ứng chuyển hóa của insulin và có thể dẫn đến sự phát triển của bệnh tiểu đường. Nguyên nhân di truyền của bệnh béo phì và kháng insulin, nếu đủ nặng, cũng có thể dẫn đến bệnh tiểu đường type 2 và nhiều đặc trưng khác của hội chứng chuyển hóa, bao gồm cả bệnh tim mạch.
Sự phát triển của bệnh tiểu đường type 2 trong kháng insulin kéo dài
Với kháng insulin kéo dài và nghiêm trọng, thậm chí mức tăng insulin không đủ để duy trì điều hòa glucose bình thường. Kết quả là, tăng đường huyết vừa phải xảy ra sau khi tiêu thụ carbohydrate trong các giai đoạn sớm của bệnh. Trong giai đoạn sau của bệnh tiểu đường type 2, các tế bào beta đảo tụy trở nên "kiệt sức" hoặc bị tổn thương và không thể sản xuất đủ insulin để tránh tăng đường huyết nghiêm trọng hơn, đặc biệt là sau khi người ăn một bữa ăn giàu cacbohydrate.
Trên lâm sàng bệnh đái tháo đường có ý nghĩa không bao giờ phát triển ở một số người béo phì, mặc dù họ đã có kháng insulin rõ ràng và tăng glucose trong máu sau bữa ăn lớn hơn bình thường; rõ ràng, tuyến tụy ở những người sản xuất insulin đủ để ngăn chặn bất thường nghiêm trọng của quá trình chuyển hóa glucose. Tuy nhiên, ở những người béo phì khác, tuyến tụy dần dần trở nên kiệt sức do phải tiết ra một lượng lớn insulin hoặc bị hư hại bởi các yếu tố liên quan đến sự tích tụ chất béo trong tuyến tụy, bệnh tiểu đường phát triển mạnh xảy ra. Một số nghiên cứu cho rằng yếu tố di truyền đóng một vai trò quan trọng trong việc xác định tuyến tụy của một cá nhân có thể duy trì sản lượng insulin cao trong nhiều năm qua đó là cần thiết để tránh những bất thường nghiêm trọng của quá trình chuyển hóa glucose trong bệnh tiểu đường type 2.
Trong nhiều trường hợp, bệnh tiểu đường type 2 có thể được điều trị hiệu quả, ít nhất là trong giai đoạn đầu, kết hợp với tập thể dục, hạn chế calo và giảm cân, và không cần sử dụng insulin ngoại sinh. Những loại thuốc làm tăng độ nhạy cảm với insulin như thiazolidinediones, thuốc ức chế sản xuất glucose gan, như metformin, hoặc thuốc gây thêm giải phóng insulin của tuyến tụy, như sulfonylurea, cũng có thể được sử dụng. Tuy nhiên, trong giai đoạn sau của bệnh tiểu đường type 2, tiêm insulin thường được yêu cầu để kiểm soát mức độ đường huyết. Thuốc có thể bắt chước các tác động của incretin GLP-1 đã được phát triển để điều trị bệnh tiểu đường type 2. Những loại thuốc tăng cường sự bài tiết insulin và đang dự định sẽ được sử dụng kết hợp với các thuốc trị đái tháo đường khác. Một phương pháp điều trị là ức chế enzyme dipeptidyl peptidase 4 (DPP-4), làm bất hoạt GLP-1 và GIP. Bằng cách ngăn chặn hoạt động của DPP-4, ảnh hưởng của GLP-1 và GIP có thể được kéo dài, dẫn đến tăng tiết insulin và cải thiện kiểm soát đường huyết.
Bài viết cùng chuyên mục
Quá trình phân tích hình ảnh quan sát: trung khu thần kinh của sự kích thích
Vỏ não thị giác phát hiện không những sự hiện diện của các tia và ranh giới ở những vùng khác nhau của hình ảnh võng mạc mà còn định hướng hướng của mỗi tia và ranh giới.
Các chuyển đạo đơn cực chi: các chuyển đạo điện tâm đồ
Chuyển đạo đơn cực chi tương tự như các bản ghi chuyển đạo chi tiêu chuẩn, ngoại trừ bản ghi từ chuyển đạo aVR bị đảo ngược.
Tuần hoàn phổi: giải phẫu sinh lý tuần hoàn mạch máu và bạch huyết
Động mạch phổi có thành dày bằng 1/3 của động mạch chủ. Các nhánh động mạch phổi ngắn và tất cả các động mạch phổi, thậm chí nhỏ hơn động mạch nhánh và tiểu động mạch, có đường kính lớn hơn động mạch toàn thân tương ứng.
Dẫn truyền các tín hiệu vận động từ vỏ não tới các cơ
Sau khi rời vỏ não, bó này đi qua trụ sau của bao trong (giữa nhân đuôi và nhân bèo sẫm của nhân nền) và sau đó đi xuống thân não, tạo nên bó tháp ở hành não.
Giám lưu lượng máu não: đáp ứng của trung tâm vận mạch thần kinh trung ương
Mức độ co mạch giao cảm gây ra bởi thiếu máu não thường rất lớn ở mạch ngoại vi làm cho tất cả hoặc gần như tất cả các mạch bị nghẽn.
Tái lập chênh lệch nồng độ ion natri và kali sau khi điện thế hoạt động màng tế bào kết thúc và vấn đề của chuyển hóa năng lượng
Các ion natri đã khuếch tán vào bên trong các tế bào trong suốt quá trình điện thế hoạt động và các ion kali vừa khuếch tán ra ngoài phải được trả lại trạng thái ban đầu.
Sự trưởng thành và thụ tinh của trứng: quyết đinh giới tính thai nhi
Sau khi phóng tinh dịch vào trong âm đạo trong quá trình giao hợp, một số tinh trùng sẽ di chuyển trong vòng 5 đến 10 phút theo hướng đi lên từ âm đạo đến tử và vòi tử cung, đến đoạn bóng của vòi tử cung.
Chức năng của tuyến tùng trong kiểm soát sinh sản theo mùa ở một số động vật
Tuyến tùng chỉ là một phần thoái hóa không có chức năng, nhưng một số phát hiện trong những năm trở lại đây cho thấy nó đóng vai trò quan trọng trong kiểm soát hoạt động sinh dục và sinh sản.
Ảnh hưởng của hormon tuyến giáp đến chức năng cụ thể của cơ thể
Tác dụng lên chuyển hóa carbohydrate, chuyển hóa chất béo, mỡ trong máu và trong gan, nhu cầu vitamin, chuyển hóa cơ sở, trọng lượng cơ thể, dòng máu và lưu lượng tim.
Sự đào thải các sản phẩm chuyển hóa của cơ thể
Nhiều cơ quan được liên kết gián tiếp loại bỏ chất thải trao đổi chất, hệ thống bài tiết chỉ các cơ quan được sử dụng để loại bỏ và bài tiết các thành phần phân hủy.
Cơ chế co cơ trơn
Một đặc tính quan trọng khác của cơ trơn, đặc biệt là loại cơ trơn đơn nhất nội tạng của nhiều cơ quan rỗng, là khả năng quay trở lại gần như lực co bóp ban đầu của nó vài giây hoặc vài phút sau khi nó bị kéo dài hoặc rút ngắn.
Điều khiển bài tiết hormone qua cơ chế feedback
Mặc dù nồng độ các hormone trong huyết tương luôn dao động theo từng mức độ kích thích khác nhau trong ngày, nhưng sự xuất hiện của tất cả hormone phải được kiểm soát chặt chẽ.
Vùng vỏ não vận động sơ cấp và nhân đỏ: sự hoạt hóa những vùng chi phối vận động ở tủy sống
Những neuron của nhân đỏ có cùng các đặc tính động và tĩnh, ngoại trừ việc ở nhân đỏ tỉ lệ các neuron động nhiều hơn các neuron tĩnh, trong khi ở vùng vận động sơ cấp thì ngược lại.
Tiêu cự của thấu kính: nguyên lý quang học nhãn khoa
Các tia sáng đi đến thấu kính hội tụ không phải là một chùm tia song song mà là phân kì bởi vì nguồn phát các tia sáng không đặt xa thấu kính đó.
Vòng phản xạ thần kinh: tín hiệu đầu ra liên tục
Các nơ-ron, giống các mô bị kích thích khác, phóng xung lặp đi lặp lại nếu mức điện thế màng kích thích tăng lên trên một ngưỡng nào đó. Điện thế màng của nhiều nơ-ron bình thường vẫn cao đủ để khiến chúng phóng xung liên tục.
Chức năng phần sau trên của thùy thái dương - vùng wernicke (diễn giải phổ biến)
Kích thích điện khu vực Wernicke trong một người có ý thức đôi khi gây ra một suy nghĩ rất phức tạp, đặc biệt khi các điện cực kích thích đươc truyền đủ sâu vào não để tiếp cận các khu vực liên kết tương ứng với đồi thị.
Tăng huyết áp: thất bại của tăng kháng lực ngoại biên khi dịch vào và chức năng thận không thay đổi
Khi tổng kháng ngoại vi tăng mạnh, huyết áp động mạch không tăng ngay lập tức. Tuy nhiên, nếu thận tiếp tục hoạt động bình thường, sự gia tăng cấp tính huyết áp thường không được duy trì.
Rung thất: cơ chế phản ứng dây truyền rối loạn nhịp tim
Vòng đầu tiên của kích điện tim gây ra sóng khử cực lan mọi hướng, khiến cho tất cả cơ tim đều ở trạng thái trơ. Sau 25s. một phần của khối cơ này thoát khỏi tình trạng trơ.
Các hệ thống kiểm soát Cortisol
Feedback của cortisol cho cả vùng dưới đồi và thùy trước tuyến yên cũng xảy ra để làm giảm nồng độ cortisol trong huyết tương ở những lần cơ thể không bị stress.
Điều hòa lưu lượng máu bằng cách phát triển tuần hoàn bàng hệ
Sự mở các tuần hoàn bàng hệ sau đó trong vòng nhiều giờ kế tiếp, sao cho trong vòng 1 ngày, một nửa mô cần máu có thể được đáp ứng, và trong vòng 1 vài ngày dòng máu thường đủ để đến các mô.
TSH từ thùy trước tuyến yên kiểm soát bài tiết hormon giáp
Kết hợp TSH với receptor đặc hiệu trên bề mặt màng tế bào tuyến giáp, hoạt hóa adenylyl cyclase ở màng tế bào, cuối cùng cAMP hoạt động như một chất truyền tin thứ 2 hoạt hóa protein kinase.
Hoạt động nhu động đẩy đi của đường tiêu hóa
Nhu động là một đặc tính cố hữu của nhiều ống cơ trơn hợp bào; kích thích tại bất cứ điểm nào tại ruột có thể tạo một vòng co cơ ở lớp cơ vòng sau đó di chuyển dọc theo ống ruột.
Tiêu hóa Carbohydrate sau khi ăn
Có 3 nguồn carbohydrate quan trọng là sucrose, disaccharide thường được biết như là đường mía, lactose, chúng là một disaccharide được tìm thấy trong sữa; và tinh bột.
Vai trò của CO2 và Ion H+ điều hòa hô hấp: điều hòa hóa học trung tâm hô hấp
Nồng độ CO2 hay ion H+ quá cao trong máu tác động trực tiếp vào trung tâm hô hấp, làm tăng đáng kể lực mạnh của các tín hiệu vận động hít vào và thở ra tới các cơ hô hấp.
Báo động hoặc phản ứng stress của hệ thần kinh giao cảm
Hệ giao cảm cũng đặc biệt được kích hoạt mạnh mẽ trong nhiều trạng thái cảm xúc. Ví dụ, trong trạng thái giận dữ, vùng dưới đồi sẽ bị kích thích, các tín hiệu sẽ được truyền xuống qua hệ thống lưới của thân não.
