- Trang chủ
- Phác đồ - Test
- Phác đồ điều trị bệnh lý nhi khoa
- Phác đồ điều trị viêm màng não mủ ở trẻ em
Phác đồ điều trị viêm màng não mủ ở trẻ em
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhận định chung
Viêm màng não mủ là tình trạng nhiễm khuẩn màng não do các tác nhân gây bệnh có khả năng sinh mủ (chủ yếu là một số loại vi khuẩn) xâm nhập vào màng não gây nên. Là một trong những bệnh cấp cứu nguy hiểm, thường gặp ở trẻ em, nhiều nhất là ở lứa tuổi dưới 3 tuổi, tỷ lệ tử vong và di chứng khá cao. Ba loại vi khuẩn gây bệnh viêm màng não mủ hay gặp nhất là:
Phế cầu (Streptococcus pneumoniae).
H. Influenzae (Haemophilus influenzae).
Não mô cầu (Neisseria meningitidis).
Riêng ở giai đoạn sơ sinh và trẻ nhỏ dưới 3 tháng tuổi (cũng như ở người già), căn nguyên gây bệnh thường gặp nhất là các loại vi khuẩn đường ruột (như E. Coli, Proteus, Klebsiella, Listeria, Streptococci nhóm B...). Ngoài ra nhiều loại vi khuẩn và nấm khác cũng có thể là căn nguyên gây viêm màng não mủ nhưng ít gặp hơn và thường xảy ra trên những bệnh nhân có tình trạng suy giảm miễn dịch, nhiễm khuẩn huyết.v.v
Phác đồ điều trị viêm màng não mủ ở trẻ em
Nguyên tắc chung
Viêm màng não mủ là một trong các bệnh cấp cứu, cần được định chẩn đoán, điều trị kịp thời và theo dõi chặt chẽ tiến triển của bệnh tại cơ sở y tế. Liệu pháp kháng sinh cần được chỉ định đúng, càng sớm càng tốt ngay khi xác định chẩn đoán. Trong những trường hợp bệnh nặng, các biện pháp điều trị tích cực và hỗ trợ là hết sức quan trọng để cứu sống người bệnh và giảm thiểu các di chứng.
Liệu pháp kháng sinh
Khi chưa xác định được chính xác căn nguyên vi khuẩn, liệu pháp kháng sinh được chỉ định theo lứa tuổi bệnh nhân, cụ thể như sau:
Bảng. Liệu pháp kháng sinh điều trị viêm màng não mủ khi chưa xác định căn nguyên
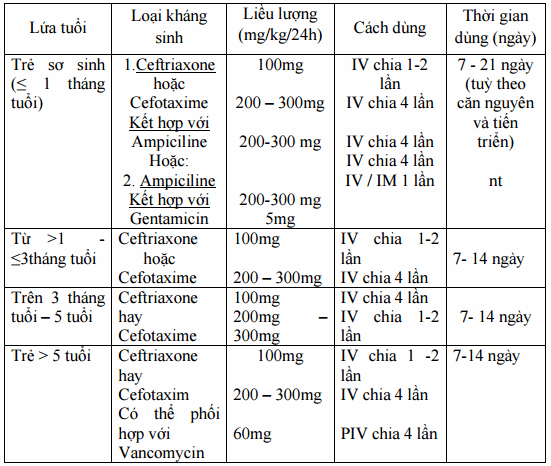
(Chữ viết tắt trong bảng 1: IV: Tiêm tĩnh mạch; PIV: truyền tĩnh mạch; IM: Tiêm bắp) Khi không đáp ứng đổi kháng sinh phổ rộng bao vây phế cầu và H. Influenzae.
Liệu pháp kháng sinh khi đã xác định được căn nguyên gây viêm màng não mủ (có kết quả cấy dịch não tuỷ dương tính và có kháng sinh đồ):
Với Phế cầu (S. Pneumoniae): Nếu vi khuẩn còn nhạy cảm với Penicilin: Dùng Benzyl Penicilin liều 60mg/kg tiêm TM chậm cho mỗi 6 giờ (250.000UI /kg/24h). - Nếu không làm được hay không có kháng sinh đồ và MIC nồng độ ức chế tối thiểu (MIC) > 0,125mg/l cần dùng Cefotaxime hoặc Ceftriaxone theo cách dùng tại bảng 1, phối hợp với Vancomycine 60mg/kg/24h chia 4 lần truyền tĩnh mạch, phối hợp Rifampicin 20mg/kg chia 2 lần uống . Thời gian điều trị thường phải kéo dài từ 10-14 ngày.
Với H. Influenzae: Dùng Cefotaxime hoặc Ceftriaxone theo cách dùng tại bảng. Thời gian điều trị thường từ 7- 10 ngày. Nếu không đáp ứng phối hợp pefloxacine 10 – 15 mg/kg/ngày chia 2 - 3 lần truyền tĩnh mạch trong ngày hay Meropenem 120mg/kg/ngày chia 3 - 4 lần tiêm mạch hay truyền tĩnh mạch.
Với Não mô cầu (N. Meningitidis): Penicillin G 250000UI/kg/24h; hoặc Ampicillin 200mg/kg/24h IV chia 4 lần. Cũng có thể dùng Cefotaxime hoặc Ceftriaxone theo cách dùng và liều lượng đã nêu trong bảng. Thời gian điều trị thường từ 5 - 7 ngày.
Với các loại trực khuẩn đường ruột Gr (-): Dùng Cefotaxime hoặc Ceftriaxone phối hợp với Gentamycin như đã nêu trong bảng. Thời gian điều trị thường kéo dài hơn tới 3 tuần.
Riêng với Listeria cần dùng Benzyl Penicilin (liều 250.000UI / Kg / 24h chia 4 lần) hoặc Ampicillin (liều 300 mg / Kg / 24h chia 4 - 6 lần). (kết hợp Trimethoprim + sulfamethoxazole liều “5 + 25” mg/Kg cho mỗi 6 giờ (“20+100”/Kg/24h), hoặc kết hợp Gentamicin theo liều 5mg/Kg/24h cho những trường hợp nặng). Có thể Thời gian điều trị thường từ 2 - 3 tuần. Chú ý: Trên những trường hợp bệnh nhân VMNM có biểu hiện suy gan, suy thận liều kháng sinh sử dụng cần được cân nhắc, tính toán cụ thể tuỳ theo mức độ suy gan, thận và tình trạng bệnh viêm màng não mủ.
Điều trị phối hợp
Nếu bệnh nhân hôn mê hoặc có dấu hiệu nhiễm khuẩn nặng, đe doạ shock nhiễm khuẩn cần được điều trị, chăm sóc tại phòng cấp cứu hoặc điều trị tích cực.
Nếu bệnh nhân có co giật: Cắt cơn giật bằng Seduxen, liều 0,1- 0,2mg /kg/lần pha trong dung dịch NaCl 0,9% tiêm tĩnh mạch chậm cho tới khi ngừng giật. Nếu vẫn còn giật có thể tiêm lại cứ sau mỗi 10 phút nhưng không quá 3 lần. Phòng co giật bằng Barbituric (Gardenal) uống liều 5-20mg/kg/ngày, kết hợp với việc dùng thuốc hạ nhiệt, chống phù não, cân bằng nước, điện giải và thăng bằng toan kiềm khi cần thiết.
Nếu bệnh nhân có suy hô hấp cần được cho thở oxy hoặc hô hấp hỗ trợ, kể cả cho thở máy khi có chỉ định.
Chống viêm bằng Dexamethason liều 0,2 - 0,4 mg/kg/ngày chia 2 lần tiêm tĩnh mạch chậm trong 3 ngày đầu cho những trường hợp nặng.
Chế độ chăm sóc và nuôi dưỡng: Bảo đảm thông khí, chống ứ đọng đờm rãi (hút đờm rãi, vỗ rung, đặt tư thế nằm ngiêng, đầu thấp...). Nếu bệnh nhân không ăn được cần cho ăn qua sonde và nuôi dưỡng hỗ trợ bằng đường tĩnh mạch.
Điều trị cụ thể tại các tuyến y tế
Tuyến xã:
Cần khám xét thận trọng, tỷ mỷ; nếu nghi ngờ bệnh nhân có khả năng mắc bệnh viêm màng não mủ phải chuyển tuyến trên ngay sau khi đã sơ cứu. Các biện pháp sơ cứu cần thiết là chống co giật hoặc phòng co giật, hạ sốt, chống suy hô hấp... Những trường hợp nặng, nếu điều kiện cho phép cần báo gấp để được hỗ trợ phương tiện vận chuyển và cấp cứu.
Tuyến huyện:
Chỉ tiếp nhận điều trị nếu có khả năng xác định chẩn đoán (chọc dò dịch não tuỷ, xét nghiệp dịch não tuỷ) và bệnh nhân không có biểu hiện tiên lượng nặng như hôn mê, suy hô hấp, đe doạ shock nhiễm khuẩn hoặc có khả năng biến chứng, không có các bệnh mạn tính kèm theo.
Tuyến tỉnh, trung ương:
Là nơi tiếp nhận và điều trị tất cả các trường hợp viêm màng não mủ, thực hiện được tất cả các biện pháp điều trị như đã nêu ở trên.
Bài viết cùng chuyên mục
Phác đồ điều trị viêm nội tâm mạc nhiễm trùng ở trẻ em
Cần phải dùng kháng sinh phối hợp, diệt khuẩn, thích hợp với vi khuẩn gây bệnh theo kháng sinh đồ, đường tĩnh mạch, kéo dài từ 4 đến 6 tuần.
Phác đồ điều trị bệnh phổi mãn tính ở trẻ sơ sinh
Bệnh phổi mạn tính làm tăng nhu cầu oxy, và thời gian thở máy, tăng áp lực động mạch phổi, xơ phổi, xẹp phổi, hạn chế chức năng phổi.
Phác đồ điều trị bệnh sởi ở trẻ em
Bệnh có thể diễn biến nặng, khi có các biến chứng nguy hiểm, đây là một trong những căn nguyên gây tỷ lệ tử vong cao.
Phác đồ điều trị đái tháo nhạt trung ương ở trẻ em
Bệnh có thể gặp ở trẻ em, đặc biệt ở những bệnh nhân sau phẫu thuật thần kinh, hoặc có bất thường ở não.
Phác đồ điều trị bệnh thận mạn ở trẻ em
Bệnh thận mạn có thể gặp ở mọi lứa tuổi, tỷ lệ mắc mới của bệnh thận mạn giai đoạn cuối của trẻ em dưới 15 tuổi hàng năm trên toàn thế giới khác nhau.
Phác đồ điều trị rối loạn kali máu ở trẻ em
Hạ kali máu không yếu liệt cơ hô hấp, không rối loạn nhịp tim, không có công thức chung để điều chỉnh hạ Kali máu, do Kali là ion nội bào.
Phác đồ điều trị suy dinh dưỡng do thiếu Protein năng lượng ở trẻ em
Suy dinh dưỡng hiện nay đang là vấn đề sức khoẻ quan trọng, và phổ biến nhất của trẻ em trong các nước đang phát triển, như ở nước ta hiện nay.
Phác đồ điều trị xuất huyết giảm tiểu cầu nguyên phát ở trẻ em
Xuất huyết giảm tiểu cầu tiên phát, là tình trạng rối loạn trung gian miễn dịch mắc phải, đặc trưng là số lượng tiểu cầu giảm đơn độc.
Tiếp cận thiếu máu ở trẻ em
Hồng cầu được sinh ra từ tuỷ xương, đời sống của hồng cầu ở máu vi kéo dài 120 ngày, trong điều kiện sinh lý, tốc độ sinh hồng cầu ở tủy xương.
Phác đồ điều trị khó thở thanh quản ở trẻ em
Chống chỉ định dùng Corticoide toàn thân, ví dụ như đang bị thủy đậu, lao, xuất huyết tiêu hóa, loét dạ dày, nôn ói nhiều.
Phác đồ điều trị viêm não cấp ở trẻ em
Luôn bảo đảm thông đường hô hấp, đặt trẻ nằm ngửa, kê gối dưới vai, đầu ngửa ra sau, và nghiêng về một bên, hút đờm dãi khi có hiện tượng xuất tiết.
Phác đồ điều trị tiêu chảy kéo dài ở trẻ em
Bù dịch bằng ORS, một số trẻ không hấp thu được Glucose trong ORS làm tăng tiêu chảy, do đó cần bù dịch bằng đường tĩnh mạch.
Phác đồ điều trị thiếu máu tán huyết miễn dịch ở trẻ em
Các nguyên nhân thứ phát có thể gặp là lupus đỏ, suy giảm miễn dịch mắc phải, rối loạn tăng sinh của dòng tế bào lympho, sau nhiễm Mycoplasma pneumoniae.
Phác đồ điều trị hội chứng hít phân su
Có thể truyền khối hồng cầu để tăng tưới máu mô, đặc biệt là những bệnh nhân với oxy thấp, nhìn chung duy trì nồng độ hemoglobin trên 15g dl.
Tiếp cận chẩn đoán đái máu ở trẻ em
Đái máu chia làm hai loại đái máu đại thể, và đái máu vi thể, đái máu đại thể hay là đái máu nhìn thấy bằng mắt thường.
Phác đồ điều trị xuất huyết tiêu hóa ở trẻ em
Hội chẩn tiêu hóa xem xét chỉ định nội soi tiêu hóa điều trị, thời điểm thường là sau 24 giờ nọi soi chích cầm máu Adrenaline, hoặc chích xơ.
Phác đồ điều trị rối loạn natri máu ở trẻ em
Rối loạn nước điện giải ở trẻ em, thường do tiêu chảy, nôn ói, hay nuôi ăn qua đường tĩnh mạch, khai thác bệnh sử, khám lâm sàng, xét nghiệm.
Phác đồ điều trị liệu pháp tham vấn tâm lý ở trẻ em
Trong quá trình điều trị, các rối loạn về tâm lý nó được xem như là liệu pháp hỗ trợ rất quan trọng, được phối hợp với các liệu pháp tâm lý khác.
Phác đồ điều trị các vấn đề thường gặp ở trẻ sinh non
Trẻ đẻ non thường kém dung nạp sữa, và có nhu cầu dinh dưỡng khác biệt với trẻ đủ tháng, do đó cần chú ý đặc biệt đến thành phần, năng lượng.
Phác đồ điều trị hen phế quản ở trẻ em
Hen phế quản, là một bệnh phổi mạn tính được đặc trưng bởi 3 dấu hiệu, viêm mạn tính của đường thở, tắc nghẽn hồi phục, tăng tính phản ứng.
Phác đồ điều trị tồn tại ống động mạch ở trẻ em
Ở trẻ bình thường, ống động mạch tự đóng trong khoảng từ ngày thứ 2 đến ngày thứ 6 sau khi ra đời, nếu đóng kéo dài hơn thì gọi là còn ống động mạch.
Phác đồ điều trị rối loạn tự kỷ ở trẻ em
Nguyên nhân của tự kỷ vẫn chưa được xác định, nhưng được cho là đa yếu tố, với vai trò chính là di truyền.
Phác đồ điều trị sốt giảm bạch cầu hạt ở trẻ em
Trẻ em bị các bệnh ung thư thường bị suy giảm miễn dịch, và dễ mắc các bệnh nhiễm trùng, là nguyên nhân gây tử vong hàng đầu.
Phác đồ điều trị loãng xương ở trẻ em
Hiệu quả của thuốc làm giảm nguy cơ gãy xương, và làm giảm đau ở bệnh nhân loãng xương do tạo xương bất toàn.
Phác đồ điều trị nhiễm kiềm ở trẻ em
Điều trị nguyên nhân ngừng thuốc lợi niệu, dùng thuốc kháng aldosteron, diamox, trường hợp cần thiết phải điều chỉnh tình trạng nhiễm kiềm bằng NH4Cl.
