- Trang chủ
- Sách y học
- Sinh lý y học
- Đái tháo đường type 1: thiếu hụt sản xuất insulin
Đái tháo đường type 1: thiếu hụt sản xuất insulin
Tổn thương tế bào beta đảo tụy hoặc các bệnh làm suy yếu sản xuất insulin có thể dẫn đến bệnh tiểu đường type 1. Nhiễm virus hoặc các rối loạn tự miễn có thể tham gia vào việc phá hủy tế bào beta.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Đái tháo đường là một hội chứng của sự suy yếu chuyển hóa carbohydrate, chất béo, và chuyển hóa protein gây ra bởi hoặc là thiếu hụt insulin hoặc giảm độ nhạy cảm của mô với insulin. Có hai loại chính của bệnh đái tháo đường:
1. Bệnh tiểu đường type 1, còn được gọi là đái tháo đường phụ thuộc insulin, được gây ra bởi thiếu hụt sự bài tiết insulin.
2. Bệnh tiểu đường type 2, còn được gọi là đái tháo đường không phụ thuộc insulin, ban đầu do giảm sự nhạy cảm của mô đích với tác dụng chuyển hóa của insulin. giảm sự nhạy cảm này với insulin thường được gọi là kháng insulin.
Trong cả hai loại bệnh tiểu đường, sự chuyển hóa của tất cả các thực phẩm chính là thay đổi. Các hiệu ứng cơ bản của tình trạng thiếu insulin hoặc kháng insulin đến quá trình chuyển hóa glucose là ngăn chặn sự hấp thu và sử dụng hiệu quả glucose của hầu hết các tế bào của cơ thể, ngoại trừ những tế bào trong não. Kết quả là, lượng đường trong máu tăng lên, việc sử dụng glucose của tế bào ngày càng thấp hơn, và tăng sử dụng các chất béo và protein.
Tổn thương tế bào beta đảo tụy hoặc các bệnh làm suy yếu sản xuất insulin có thể dẫn đến bệnh tiểu đường type 1. Nhiễm virus hoặc các rối loạn tự miễn có thể tham gia vào việc phá hủy tế bào beta ở nhiều bệnh nhân bị bệnh tiểu đường type 1, mặc dù di truyền cũng đóng một vai trò quan trọng trong việc xác định tính nhạy cảm của tế bào beta để phá hủy bởi chấn thương. Trong một số trường hợp, người có thể có xu hướng di truyền sự thoái hóa tế bào beta thậm chí không có nhiễm virus hay các rối loạn tự miễn.
Sự khởi đầu thông thường của bệnh tiểu đường type 1 xảy ra vào khoảng 14 tuổi tại Hoa Kỳ, và vì lý do này, nó thường được gọi là bệnh tiểu đường vị thành niên. Tuy nhiên, bệnh tiểu đường type 1 có thể xảy ra ở bất cứ tuổi nào, kể cả tuổi trưởng thành, rối loạn dẫn đến sự phá hủy của các tế bào beta đảo tụy. Bệnh tiểu đường type 1 có thể phát triển đột ngột, trong khoảng thời gian một vài ngày hoặc vài tuần, với ba di chứng chính: (1) tăng mức độ glucose tăng máu, (2) tăng sử dụng các chất béo cho năng lượng và cho sự hình thành cholesterol ở gan, và (3) sự suy giảm của protein của cơ thể. Khoảng 5-10% những người bị đái tháo đường type 1.
Nồng độ glucose trong máu tăng cao trong bệnh đái tháo đường
Việc thiếu insulin làm giảm hiệu quả của việc sử dụng glucose ở ngoại vi và tăng cường sản xuất glucose, nâng đường huyết lên đến 300-1200mg /100 ml. Đường huyết tăng sau đó có nhiều hiệu ứng trên khắp cơ thể.
Tăng gluose trong máu gây mất glucose trong nước tiểu
Nồng độ cao của đường trong máu gây ra nhiều glucose được lọc vào ống thận hơn lượng có thể được tái hấp thu, làm cho glucose xuất hiện trong nước tiểu. Điều này thường xảy ra khi nồng độ glucose máu tăng trên 180mg/100ml, một mức độ mà được gọi là "ngưỡng" cho sự xuất hiện của glucose trong nước tiểu. Khi mức độ đường trong máu tăng lên đến 300-500 mg/100 ml là giá trị phổ biến ở những người mắc đái tháo đường nặng không được điều trị, có thể có hơn 100 gram glucose có thể bị mất qua nước tiểu mỗi ngày.
Tăng glucose trong máu gây mất nước
Nồng độ rất cao của đường trong máu (đôi khi cao tới 8-10 lần bình thường trong bệnh tiểu đường nặng không được điều trị) có thể gây mất nước tế bào nghiêm trọng khắp cơ thể. mất nước này xảy ra một phần vì glucose không khuếch tán dễ dàng thông qua màng tế bào, và tăng áp lực thẩm thấu trong dịch ngoại bào gây ra chuyển nước ra khỏi tế bào. Ngoài tác dụng mất nước trực tiếp của lượng đường quá mức, sự mất mát của glucose trong nước tiểu gây đa niệu thẩm thấu, nghĩa là, hiệu quả thẩm thấu của glucose ở ống thận rất nhiều làm giảm tái hấp thu nước ở ống thận. Hiệu quả tổng thể là mất mát lớn của nước trong nước tiểu, gây ra tình trạng mất nước của dịch ngoại bào, nó sẽ gây ra tình trạng mất nước của bên trong tế bào. Như vậy, gây đa niệu (polyuria), mất nước nội bào và ngoại bào. Khát nước nhiều là triệu chứng điển hình của bệnh tiểu đường.
Nồng độ glucose cao kéo dài gây tổn thương mô
Khi nồng độ glucose không được kiểm soát kéo dài trong đái tháo đường, mạch máu trong nhiều mô khắp cơ thể bắt đầu hoạt động bất thường và trải qua những thay đổi về cấu trúc dẫn đến thiếu máu cung cấp cho các mô. tình hình này lần lượt dẫn đến tăng nguy cơ tổn thương tim, đột quỵ, ở bệnh thận giai đoạn cuối: bệnh võng mạc và mù lòa, và thiếu máu và hoại tử các chi.
Nồng độ glucose cao mạn tính cũng gây tổn thương cho nhiều mô khác. Ví dụ, bệnh thần kinh ngoại vi, đó là chức năng bất thường của các dây thần kinh ngoại biên, và rối loạn chức năng hệ thống thần kinh tự chủ là những biến chứng thường gặp ở đái tháo đường kéo dài và đái tháo đường không được kiểm soát. Những bất thường có thể dẫn đến phản xạ tim mạch bị suy yếu, kiểm soát bàng quang bị suy yếu, giảm cảm giác ở các chi, và các triệu chứng khác của tổn thương thần kinh ngoại vi.
Cơ chế chính xác gây tổn thương mô trong bệnh tiểu đường chưa được hiểu rõ nhưng có lẽ liên quan đến nhiều ảnh hưởng của nồng độ glucose cao và rối loạn chuyển hóa khác trên protein của tế bào nội mô và các tế bào cơ trơn mạch máu, cũng như các mô khác. Ngoài ra, tăng huyết áp, tổn thương thận thứ phát và xơ vữa động mạch, bất thường chuyển hóa lipid thứ phát, thường phát triển ở những bệnh nhân bị bệnh tiểu đường và khuếch đại các tổn thương mô do nồng độ glucose tăng cao.
Đái tháo đường gây tăng sử dụng chất béo và nhiễm toan chuyển hóa
Sự thay đổi chuyển hóa carbohydrate, chất béo trong bệnh tiểu đường làm tăng giải phóng các keto acid, chẳng hạn như acid acetoacetic và acid β-hydroxybutyric, vào huyết tương nhanh hơn chúng có thể bị bắt giữ và bị oxy hóa bởi các tế bào mô. Kết quả là, toan chuyển hóa phát triển từ các keto acid dư thừa, trong đó, kết hợp với mất nước do sự hình thành nước tiểu quá mức, có thể gây nhiễm toan nặng. Kịch bản này dẫn nhanh tới hôn mê do tiểu đường và chết trừ khi bệnh nhân được điều trị ngay lập tức với một lượng lớn insulin.
Tất cả quá trình bù đắp sinh lý xảy ra trong nhiễm toan chuyển hóa trong tiểu đường. Bao gồm thở nhanh và sâu, gây tăng thải carbon dioxide; cơ chế này giúp giảm nhiễm toan nhưng làm suy giảm dự trữ kiềm trong dịch ngoại bào. Thận bù đắp bằng cách giảm bicarbonate bài tiết và tạo ra bicarbonate mới được thêm vào sao để dịch ngoại bào.
Mặc dù nhiễm acid nặng chỉ xảy ra trong các trường hợp nghiêm trọng nhất của bệnh tiểu đường không được kiểm soát, khi độ pH của máu giảm xuống dưới 7,0, hôn mê do nhiễm toan và tử vong có thể xảy ra trong vòng vài giờ. Những thay đổi tổng thể các chất điện giải trong máu là kết quả của nhiễm toan tiểu đường nghiêm trọng.
Sử dụng chất béo dư thừa trong gan xảy ra trong một thời gian dài gây ra xuất hiện một lượng lớn cholesterol trong máu và tăng lắng đọng cholesterol trong thành động mạch. Tình trạng này dẫn đến xơ cứng động mạch nặng và tổn thương mạch máu khác, như đã bàn luận trước đó.
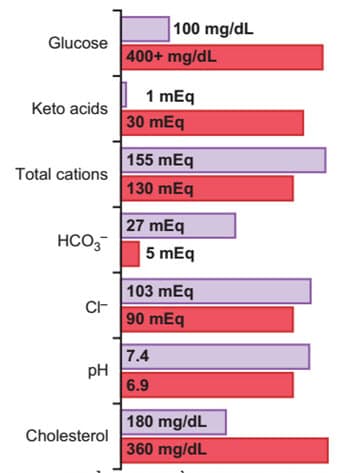
Hình. Thay đổi thành phần máu trong hôn mê tiểu đường, cho thấy giá trị bình thường (thanh màu tím) và giá trị hôn mê tiểu đường (thanh màu đỏ).
Bệnh tiểu đường: Nguyên nhân suy giảm của protein của cơ thể
Giảm sử dụng glucose để sinh năng lượng dẫn đến tăng sử dụng và giảm lượng lưu trữ của các protein và chất béo. Vì vậy, một người bị đái tháo đường nghiêm trọng không được điều trị sút cân nhanh chóng và suy nhược (thiếu năng lượng) mặc dù ăn nhiều thực phẩm (polyphagia). Nếu không điều trị, các rối loạn chuyển hóa có thể gây hao hụt nghiêm trọng của các mô cơ thể và tử vong trong vòng một vài tuần.
Bài viết cùng chuyên mục
Phản xạ tủy sống gây co cứng cơ
Các xương bị gẫy gửi các xung động về cảm giác đau về tủy sống, gây ra co cơ xung quanh. Khi gây tê cục bộ hay gây tê toàn thân, kích thích đau biến mất, sự co thắt cũng biến mất.
Hiệu suất hoạt động trong suốt sự co cơ
Năng lượng cần thiết để thực hiện hoạt động được bắt nguồn từ các phản ứng hóa học trong các tế bào cơ trong khi co, như mô tả trong các phần sau.
Ảnh hưởng của hormon tuyến giáp lên sự phát triển
Ảnh hưởng quan trọng của hormon tuyến giáp là thúc đẩy trưởng thành và phát triển của não trong thời kỳ bào thai và những năm đầu sau sinh.
Thể tích hô hấp trong một phút
Thể tích hô hấp mỗi phút trung bình 6lit/phút. Một người có thể sống với giai đoạn ngắn nhất là thể tích hô hấp mỗi phút thấp khoảng 1,5lit/phút và tốc độ hô hấp chỉ khoảng 2-4 nhịp/ phút.
Chuyển động mắt theo đuổi: chú ý các đối tượng chuyển động
Nếu một đối tượng chuyển động lên xuống kiểu sóng với tốc độ vài lần mỗi giây, mắt đầu tiên có thể không chú ý vào nó. Tuy nhiên, sau một giây hoặc lâu hơn, mắt bắt đầu cử động bằng cách giật.
Nơi tích trữ chất béo trong cơ thể người
Các tế bào gan ngoài chứa triglycerides, còn chứa lượng lớn phospholipid và cholesterol, chúng liên tục được tổng hợp ở gan. Ngoài ra, các tế bào gan còn khử bão hòa các acid béo nhiều hơn ở các mô khác.
Giai đoạn thể tích và áp lực của tuần hoàn động mạch và tĩnh mạch
Sự duy trì trương lực là một trong những cách hệ tuần hoàn tự động thích nghi trong thời gian khoảng vài phút đến vài giờ nếu lượng máu bị mất sau một xuất huyết nặng.
Sóng khử cực và sóng tái cực: điện tâm đồ bình thường
ECG bình thường bao gồm một sóng P, một phức bộ QRS và một sóng T. Phức bộ QRS thường có, nhưng không phải luôn luôn, ba sóng riêng biệt: sóng Q, sóng R, và sóng S.
Phức bộ QRS: trục điện thế trung bình của tâm thất và ý nghĩa
Trục điện thế của tim thường được ước lượng từ chuyển đạo lưỡng cực chi hơn là từ vector điện tim. Hình dưới là phương pháp ước lượng trục điện thế của tim.
Nghiên cứu chức năng hô hấp: ký hiệu và biểu tượng thường sử dụng trong thăm dò
Sử dụng các ký hiệu này, chúng tôi trình bày ở đây một số bài tập đại số đơn giản cho thấy một số mối quan hệ qua lại giữa các thể tích và dung tích phổi, nên suy nghĩ thấu đáo và xác minh những mối tương quan này.
Tự điều hòa lưu lượng máu não bảo vệ não trước sự dao động của huyết áp động mạch và vai trò hệ thần kinh giao cảm
Hệ tuần hoàn não nhận chi phổi giao cảm đi lên từ hạch giao cảm cổ trên ở vùng cổ, đi dọc theo các động mạch của não. Nó chi phối cả các động mạch lớn của não cũng như các động mạch xuyên sâu vào nhu mô não.
Sự đào thải các hormone khỏi hệ tuần hoàn
Có hai yếu tố có thể làm tăng hoặc giảm nồng độ của các hormone trong máu, yếu tố là mức độ bài tiết hormone vào máu và yếu tố mức độ đào thải hormone ra khỏi máu.
Cấu trúc của màng bào tương
Màng bào tương của các tế bào động vật điển hình có tỉ lệ về mặt khối lượng giữa protein và lipid xấp xỉ 1: 1 và tỉ lệ về mặt số lượng phân tử giữa chúng là 1 protein: 50 lipid.
Tiêu hóa chất béo khi ăn
Bước đầu tiên trong tiêu hoá chất béo là phá vỡ tự nhiên các giọt mỡ thành kích thước nhỏ để những enzyme tiêu hoá tan trong nước có thể tác động lên bề mặt các giọt mỡ.
Sinh lý học các chất điện giải trong cơ thể
ADH tăng tái hấp thu nước ở ống lượn xa và ống góp. Khi Na+ máu dưới 135 mEq/l, thuỳ sau tuyến yên ngừng tiết ADH gây bài xuất nhiều nước tiểu loãng.
Vai trò tạo điều kiện thuận lợi và ức chế khớp thần kinh (synap)
Trí nhớ thường được phân loại theo loại thông tin mà nó lưu trữ. Một trong những cách phân loại đó là chia trí nhớ thành trí nhớ tường thuật (declarative memory) và trí nhớ kỹ năng (skill memory).
Dịch vào ra của cơ thể: cân bằng trong trạng thái ổn định
Dịch trong cơ thể rất hằng định, bởi vì nó liên tục được trao đổi với môi trường bên ngoài cũng như với các bộ phận khác trong cơ thể.
Cơ chế phân tử của sự co cơ
Ở trạng thái co, các sợi actin này đã được kéo vào bên trong các sợi myosin, do đó hai đầu của chúng chồng lên nhau đến mức độ tối đa.
Tăng huyết áp: tăng thể tích dịch gây tăng cung lượng tim hoặc kháng lực ngoại vi
Bất cứ sự vượt quá lưu lượng máu chảy qua một mô, đều làm co mạch cục bộ và làm giảm lưu lượng máu về bình thường. Hiện tượng này được gọi là "tự điều hòa", điều đó có nghĩa đơn giản là sự điều hòa lưu lượng máu của chính mô đó.
Trạm thần kinh: sự chuyển tiếp các tín hiệu
Một số lượng lớn các tận cùng thần kinh từ mỗi sợi đến nằm trên các nơ-ron gần nhất trong “vùng” của nó, nhưng một số lượng nhỏ hơn các tận cùng thần kinh thì nằm trên các nơ-ron cách rất xa.
Tín hiệu nội bào sau khi receptor hormone được kích hoạt
Nhiều loại mô khác nhau có cùng loại receptor nội bào giống nhau, tuy nhiên gen được kích thích bởi các receptor ở một số mô lại khác nhau.
Đồi thị: chức năng thị giác của nhân gối bên sau
Chức năng chính của nhân gối bên sau là “cổng” dẫn truyền tín hiệu tới vỏ não thị giác, tức là để kiểm soát xem có bao nhiêu tín hiệu được phép đi tới vỏ não.
Tổn thương cơ tim: dòng điện tim bất thường
Phần tim bị tổn thương mang điện âm vì đó là phần đã khử cực và phát điện âm vào dịch xung quanh, trong khi những vùng còn lại của tim trung tính hoặc dương điện.
Lắng đọng và tái hấp thu làm mới của xương
Tạo cốt bào được tìm thấy trên bề mặt ngoài của xương và trong các hốc xương. Xương liên tục tiêu hủy do sự có mặt của hủy cốt bào, là 1 loại tế bào lớn, có khả năng thực bào, đa nhân là các dẫn xuất của bạch cầu đơn nhân hoặc các tế bào giống bạch cầu đơn nhân hình thành trong tủy xương.
Chức năng tâm thất giống như bơm
Với cả sự tăng thể tích cuối tâm trương và giảm thể tích cuối tâm thu, thể tích co bóp có thể tăng hơn gấp đôi so với bình thường.
